Что делать при аллергии вокруг глаз: первая помощь для облегчения симптомов
Первая помощь, чтобы облегчить симптомы аллергии глаз – исключить контакт с аллергеном. Если вы не знаете его точно, исключите все предполагаемые факторы. Для этого:
- держите окна закрытыми;
- используйте домашние и автомобильные кондиционеры с фильтрами;
- старайтесь не бывать на улице рано утром, когда растения активно выделяют пыльцу;
- если есть возможность, не выходите из дома при сильном ветре и загазованности воздуха, смоге;
- после стирки сушите одежду дома, чтобы исключить попадание пыльцы;
- на улице пользуйтесь солнцезащитными очками;
- избегайте табачного дыма;
- временно откажитесь от контактных линз;
- не касайтесь глаз руками;
- не пользуйтесь косметикой;
- пейте как можно больше воды;
- при подозрении на пищевую аллергию примите энтеросорбент (по инструкции, с соблюдением временных интервалов).
Кроме этого можно использовать безрецептурные увлажняющие глазные капли и антигистаминные препараты, прикладывать к глазам водные примочки (не травяные).
Симптоматическое лечение только временно облегчает состояние, но никак не влияет на каскадное течение внутренних аллергических циклов. При каждом новом контакте с аллергеном иммунный ответ становится еще более интенсивным из-за процесса сенсибилизации.
Без корректного воздействия именно на внутренние причинные механизмы, аллергия глаз существенно ухудшает качество жизни пациента, а в тяжелых случаях может спровоцировать снижение зрения. Крайне опасно в данном случае самолечение – в патологический процесс могут вовлечься носовые протоки и присоединиться бактериальная инфекция.
Солнечная почесуха
Имеет сезонный характер: появляется весной, когда солнечные лучи набирают силу, и может длиться практически все лето, ослабевая к его завершению. Однако обострения возможны даже в зимние дни, если они выдаются солнечными. Заболевание может начаться в любом возрасте, начиная с 16 лет7.
На пораженных участках кожа бледнеет (белый дермографизм), утолщается, теряет эластичность, на поверхности образуются бляшки. Высыпания сильно чешутся, из-за расчесывания образуются корки.
Часто почесуха проявляется на лице и открытых частях рук. Высыпания по форме напоминают мелкие узелки. Сначала они образуются в небольшом количестве, затем их становится все больше, и они сливаются в единые пятна. Кожный покров сухой. Со временем кожа может покрываться мелкими пигментными пятнами. Если болезнь носит хронический и выраженный характер, возможно образование атрофических рубцов. Дополнительные симптомы — раздражительность и замкнутость7. Из-за зуда человека мучает бессонница.
Кожная аллергия: симптомы
Симптомы аллергии на коже могут появиться сразу же после контакта с аллергеном или спустя некоторое время (от 10-20 минут до 1-2 дней).
Основными признаками кожной аллергии можно считать:
- сыпь (может значительно отличаться при разных видах кожной аллергии);
- покраснение и отёчность кожных покровов;
- зуд, расчёсы;
- сухость и шелушение кожи.
На фоне расчёсов может присоединиться бактериальная или грибковая инфекция, что ещё больше усугубляет течение заболевания. Все это создает сильный физический и психологический дискомфорт, нарушая сон, сказываясь на трудоспособности.
В зависимости от вида аллергодерматоза те или иные признаки кожной аллергии могут быть особенно выражены или, наоборот, отсутствовать.
Возможность полного излечения
Аллергическая реакция на солнце характерна тем, что ее редко удается лечить полностью. Так как это ультрафиолетовые лучи, сенсибилизация организма подобным видом антигена для лечения может быть затруднительна или невозможна. Пациенту остается употреблять препараты для симптоматического лечения, чтобы избавиться от негативного влияния на организм.
С возрастом аллергическая реакция может полностью устраниться. Это связано с подавлением активности иммунной системы, старением организма. Поэтому при действии ультрафиолетовых лучей гиперчувствительность возникать не будет. Или же она станет менее заметной для пациента.
Важно своевременно употребляет прописанное врачом лекарственное средство, чтобы снизить риск развития осложнений. Среди них выделяется бронхиальная астма
Если она появилась у человека, даже незначительное количество антигенов вызовет бронхоспазм с приступами удушья. Фотодерматит тяжело переносится пациентами. При его образовании повышается температура тела, возникает кожный зуд. Поэтому рекомендуется постоянно иметь в аптечке препараты, направленные на купирование гиперчувствительности иммунитета.
Профессиональные фотодерматиты
В дерматологии существует отдельный фактор риска — «кожа моряков и земледельцев». Именно профессии, связанные с сельским хозяйством, морем, вынуждают людей проводить на открытом солнце большое количество времени. Сюда же относят представителей транспортных профессий — водителей, летчиков.
 Работая на даче, нужно не забывать о защите от солнца. Фото: vizland / Depositphotos
Работая на даче, нужно не забывать о защите от солнца. Фото: vizland / Depositphotos
Патология развивается чаще всего в возрасте 25-30 лет7. Проявляет себя в виде покраснений (эритемы) с синюшным оттенком. Далее в патологических участках образуются пигментные пятна, похожие на веснушки. Кожный покров меняет рельеф и свойства, становится более грубым, толстым, мозолистым, шероховатым.
Фотодерматит дачников
Дачники, купальщики, люди, работающие в поле, подвержены фитофотодерматиту (или луговому фотодерматиту). Спровоцировать его может пыльца растений, осевшая на коже. При воздействии УФ-света организм вырабатывает защитную реакцию в виде покраснений и высыпаний с зудом и жжением. Кроме пыльцы аллергию могут вызвать летучие масла цитрусовых плодов, выделения улиток, гусениц, а клещи, попавшие на кожу.
Классификация препаратов от аллергии
Самыми распространенными лекарствами от аллергии являются антигистаминные препараты. Гистамин – это медиатор аллергических реакций. Он связывается с рецепторами на коже, слизистых, сосудах и гладкой мускулатуре. Такое связывание приводит к отеку слизистой оболочки носа, спазму бронхов, кожным и кишечным реакциям.
Антигистаминные препараты связываются с рецепторами гистамина, осуществляя их блокаду. Таким образом, гистамин не способен реализовать свое аллергогенное действие. Все антигистаминные средства делятся на 3 группы:
- Препараты 1-го поколения. Самый ранний класс антигистаминных средств. Такие лекарства действуют быстро и эффективно. Однако их действие непродолжительное, что требует двух- или трехкратного приема в сутки. Еще один существенный недостаток таких лекарств – седативный эффект. Пациента клонит в сон после таких средств. Поэтому их нельзя принимать, если вы за рулем или работаете на опасном производстве.
- Препараты 2-го поколения. У этих лекарств более продолжительное действие. Как правило, это 12-24 часов. Поэтому их принимают 1-2 раза в сутки. Еще одно преимущество антигистаминных препаратов 2 поколения – сравнительно небольшое число побочных эффектов. Они не вызывают сонливости, а значит, могут применяться водителями и лицами, которые работают на потенциально опасных производствах.
- Препараты 3-го поколения. Это самые новые препараты от аллергии, которые представляют собой метаболиты действующих веществ 2-го поколения. Считается, что такие лекарства более эффективные и безопасные, однако у медицинского сообщества еще недостаточно данных на этот счет.
Однозначно ответить, какие препараты лучшие для каждого пациента, нельзя. При аллергии лечение препаратами проводится с учетом точного диагноза, наличия чувствительности, текущих заболеваний больного и ряда других факторов. Поэтому лучшее средство от аллергии – то, что вам помогает быстро и эффективно справиться с аномальной реакцией организма на аллерген.
Тест на аллергены. Фото: alexraths / Depositphotos
Солнечная крапивница
Чаще от солнечной крапивницы страдают женщины. Ученые считают, что в основном солнце вызывает аллергическую реакцию у людей с функциональными патологиями центральной нервной системы и печени.
Первые симптомы солнечной крапивницы
- Признаки аллергической реакции могут проявиться уже в первые минуты пребывания на открытом солнце.
- Кожа на лице, шее, руках краснеет, начинает зудеть. У некоторых людей такая реакция может быть и на участках кожи, защищенных одеждой (особенно, если одежда тонкая).
- Возможен зуд в полости рта, на языке, губах.
- Симптомы исчезают после того, как воздействие прямых солнечных лучей прекращается3.
Симптомы проявляются очень быстро, сразу после пребывания на открытом солнце. Сначала — жгучий зуд и ощущение натяжения кожи на открытых участках тела, затем — сыпь в виде плоских волдырей розово-красного оттенка. Со временем высыпания в центральной части светлеют, становятся бледно-розовым, а кайма остается красной. Заболевание носит приступообразный характер — вспышка может длиться несколько часов или дней1.
Признаки аллергии на солнце могут возникнуть внезапно весной с наступлением первых теплых дней. Пик заболеваемости в разных регионах РФ приходится на апрель-июнь. К концу лета симптомы постепенно проходят, даже если нет никакого лечения. Считается, что организм просто привыкает к свету7.
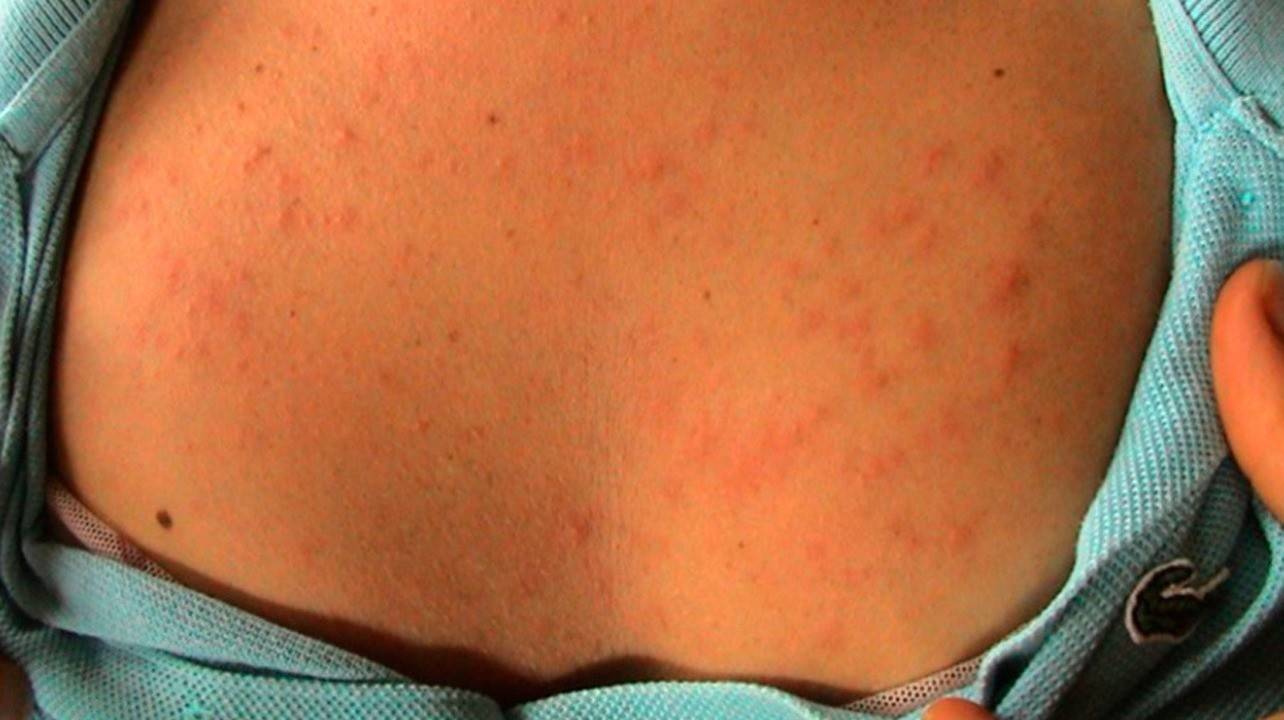 Высыпания на коже, зуд — основные симптомы фотодерматита. Фото: Frontiers in Medicine / ResearchGate
Высыпания на коже, зуд — основные симптомы фотодерматита. Фото: Frontiers in Medicine / ResearchGate
Лечение солнечного дерматита
Очевидно, что главным при лечении солнечного дерматита у взрослых является сокращение главного источника заболевания — солнечное воздействие. При острых симптомах рекомендуется как можно больше находиться в тени, а лучше дома, полностью покрывать тело одеждой, лицо платком
Когда симптомы начнут стихать, можно уже начать загорать, но тоже ограничено по времени, с большой осторожностью
Также назначают комплекс медикаментозного лечения солнечного дерматита с использованием мазей и других препаратов:
- Противоаллергические препараты снимают симптомы аллергии, снижают риск повторной реакции;
- Антигистаминные препараты, снижающие отёк, устраняют причины воспаления, нормализуют кровоток, уменьшают болевые ощущения;
- Во избежание появления вторичных инфекций используют антисептические средства (Левомиколь, Линкомициновая мазь);
- Восстановить кожный покров помогут Пантенол, Бепантен и ряд других схожих мазей, спреев;
- Антибактериальные средства убивают уже попавшие в ранки микроорганизмы;
- Если причиной болезни является стресс, то целеобразно будет принимать курс седативных препаратов;
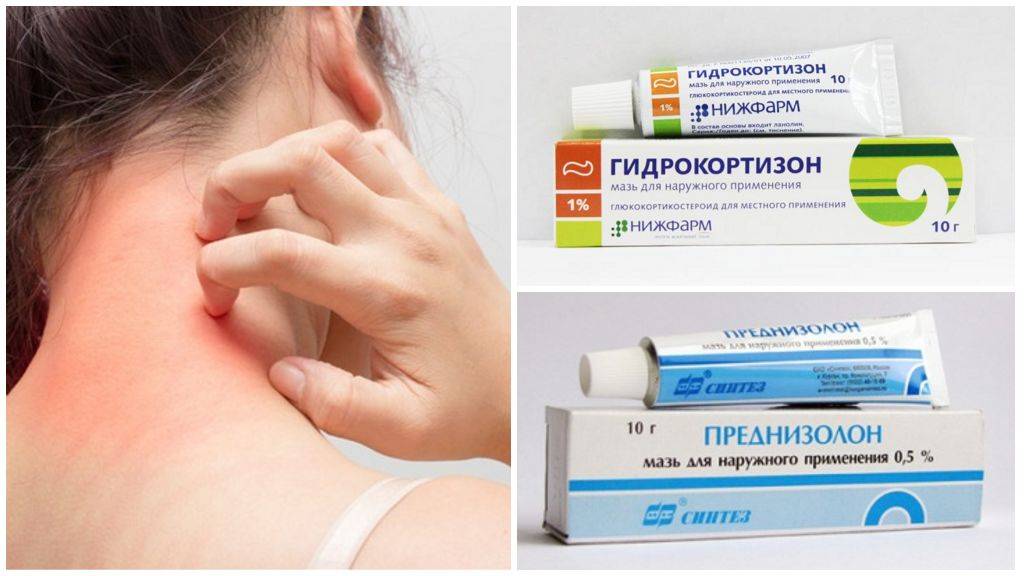
- Тяжёлые формы лечат с помощью гормональных лекарственных средств. Отличаются быстрым действием, но имеют множество противопоказаний, побочных эффектов. Перед приёмом обязательно проконсультируйтесь с врачом.
Для лечения солнечного дерматита необходимые препараты и мази назначает исключительно квалифицированный специалист. Перед использованием средств, изготовленных вручную, посоветуйтесь с врачом.
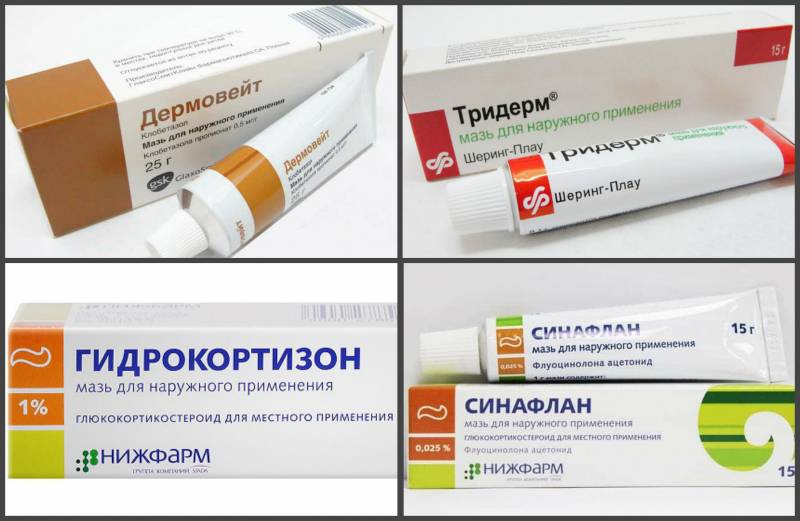
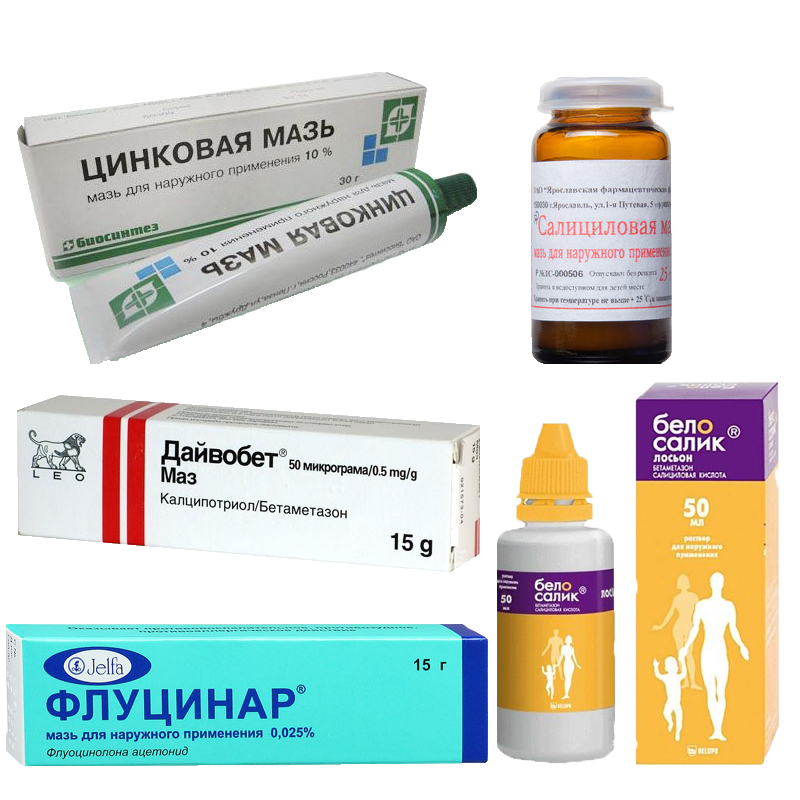
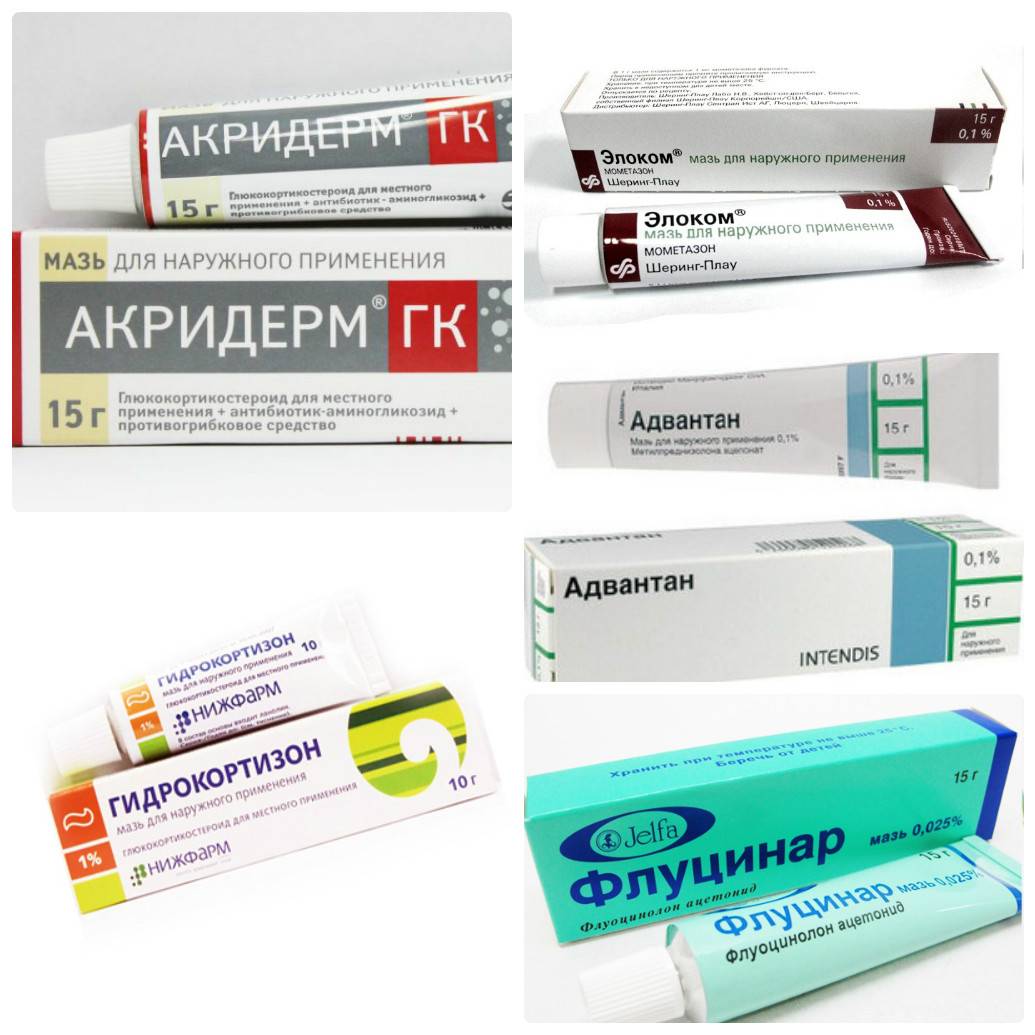
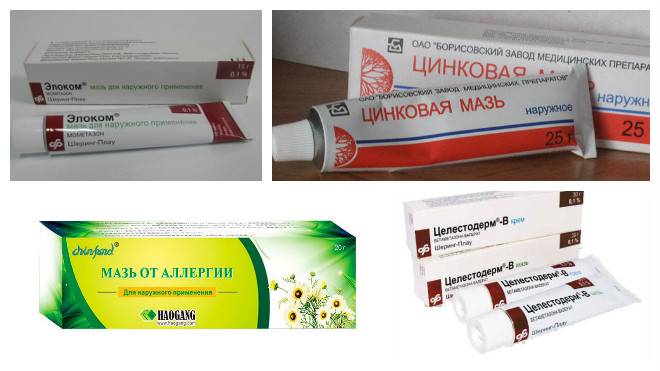
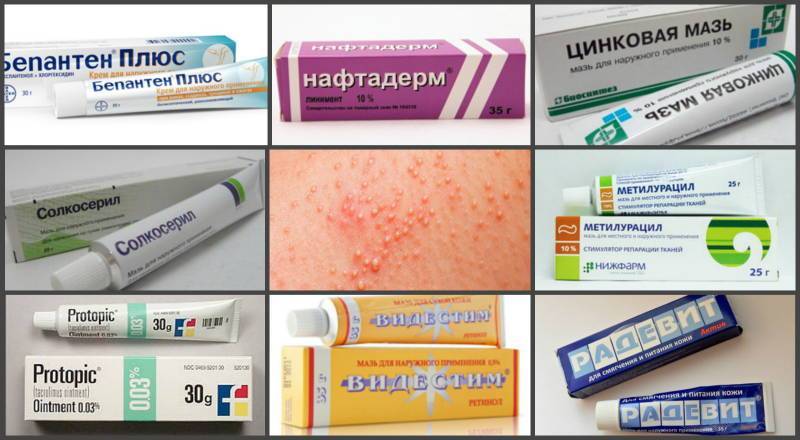
Солнечный дерматит: мази для лечения
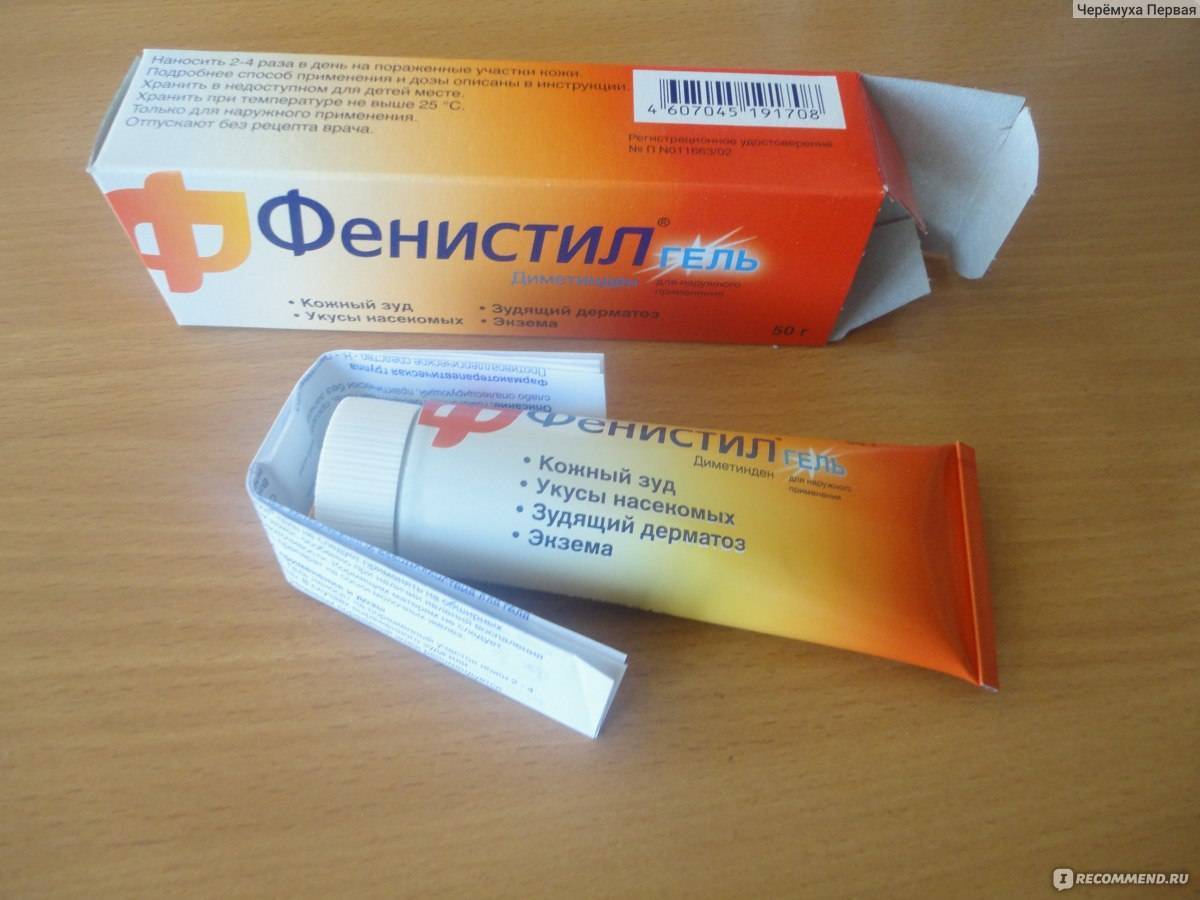
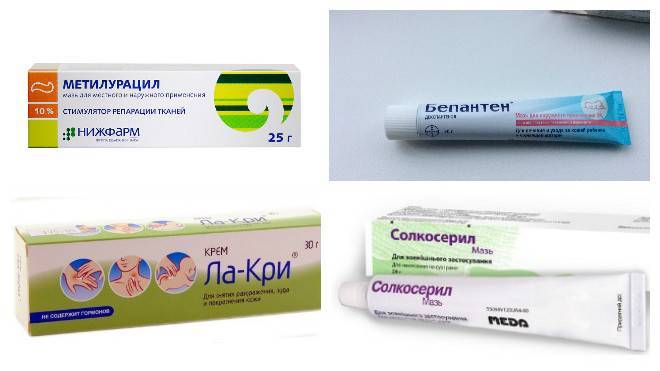
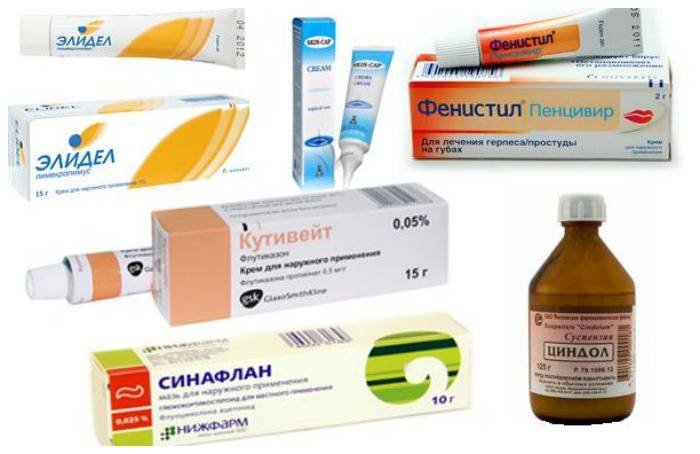
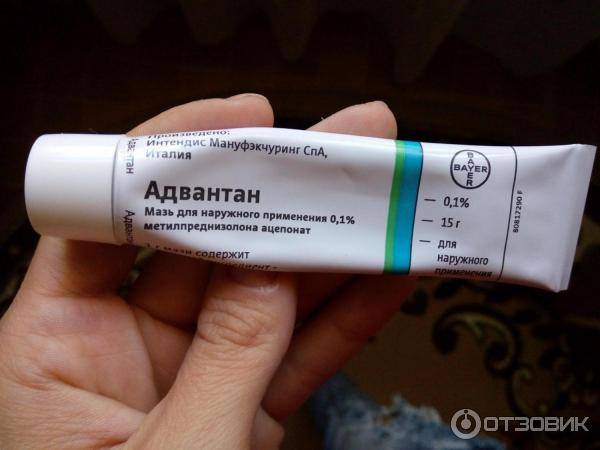
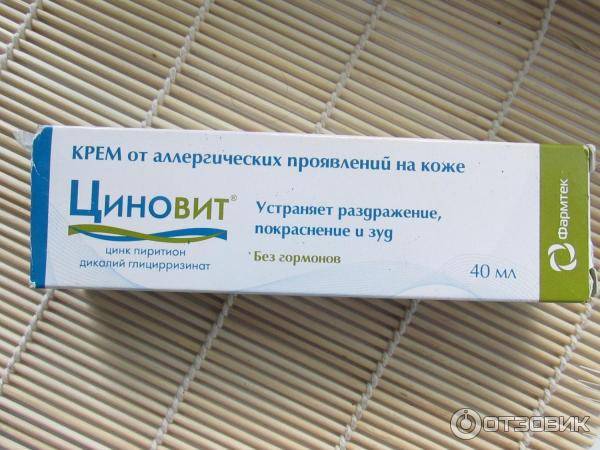
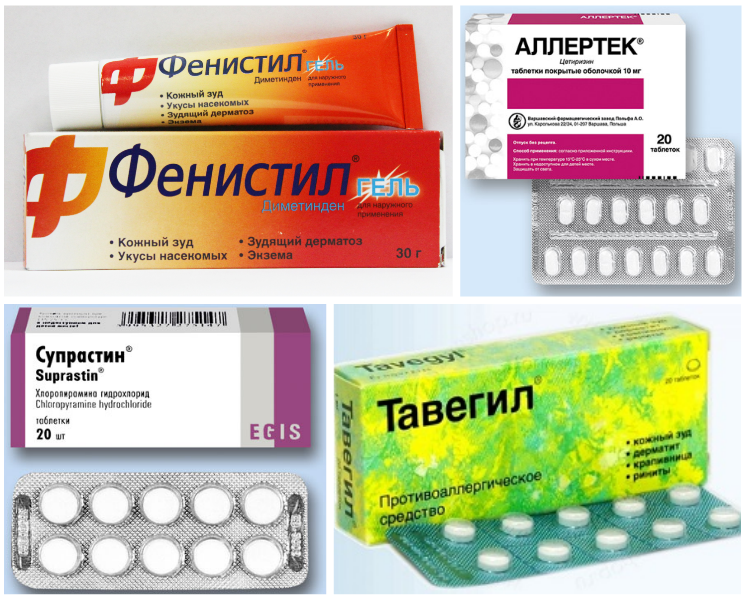
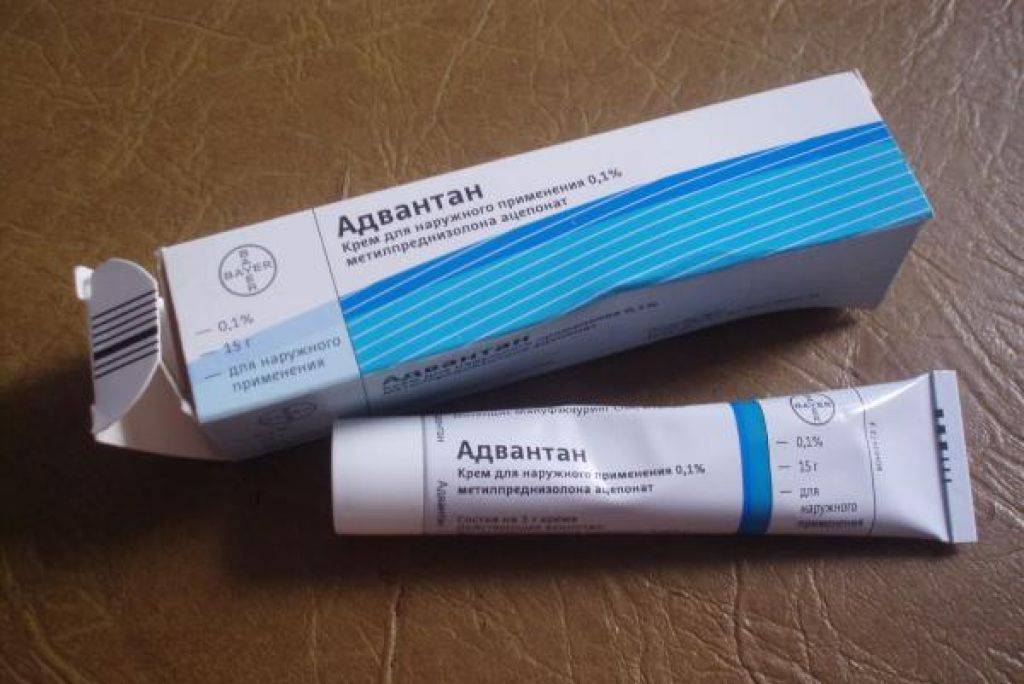
В домашних условиях для лечения симптомов солнечного дерматита назначаются специальные мази: (Скин-кап, Бепантен, Протопик, Эпидел и т.д.) они используются для снятия зуда и раздражения аллергического характера. Название препаратов на мазевой основе может быть разным. Чаще всего используются крем Деситин, Фенистил гель, крем Элидел, Декспантенол, Псило-бальзам и другие мази и гели, снимающие негативные проявления на коже, а также зуд.
Хорошие отзывы пациентов получили такие мази, как Метилурациловая и Цинковая, которые хорошо подсушивают кожу и оказывают антисептическое воздействие. Как правило, такие виды мазей можно приобрести в любой аптечной сети без рецепта.
Фото и причины аллергии на солнце
Больше остальных от фотодерматоза страдают люди со светлым (кельтским или скандинавским) типом кожи, особенно в том случае, если у них наблюдается склонность или наследственная предрасположенность к аллергии.
В целом же, отталкиваясь от характера фотосенсибилизирующего вещества, выделяют внешние и внутренние причины фотодерматита.

Извне на кожу человека влияют такие вещества:
- Лекарственные препараты наружного применения, даже если они использовались до принятия солнечных ванн.
- Средства бытовой химии (например, шарики нафталина).
- Косметика и средства гигиены (антибактериальное мыло, лосьоны, дезодоранты или кремы, включающие в состав масла цитрусовых, амбры, мускуса, укропа, тмина).
- Солнцезащитные средства, содержащие бензофеноны или парааминобензойную кислоту.
- Пищевые добавки (подсластители).
- Вещества, применяемые при нанесении татуировок.
Под внутренними факторами понимают нарушения функций некоторых систем и тканей организма, приводящие к скоплению фотосенсибилизаторов. Причиной может стать:
- Сбой метаболизма (ожирение, диабет).
- Болезни печени и почек.
- Прием противозачаточных таблеток.
- Ослабленный иммунитет.
- Беременность.
- Гиповитаминоз.
Аллергия на солнце – как лечить?
Эти симптомы солнечной аллергии могут означать фототоксическую или фотоаллергическую реакцию организма. Косметика чаще всего ответственна за солнечную сенсибилизацию в виде фототоксической реакции.
Например, ваши любимые духи, распыленные на декольте в солнечный день, могут привести к темным пятнам на теле. Особенно парфюмерные ингредиенты, такие как мускус и куркума, хорошо реагируют на солнце. Подобную фототоксическую реакцию могут вызывать гормональные препараты: зверобой, косметика с фруктовыми кислотами. Фототоксические реакции возникают у здоровых людей.
Фотоаллергическая реакция – защитная реакция иммунной системы в виде зудящей сыпи на коже и отека. Она чаще всего вызывается лекарственными препаратами в сочетании с УФ-излучением. Некоторые компоненты обезболивающих, антибиотиков или мазей под воздействием солнца превращаются в другие вещества и становятся аллергенами для организма. В случае фотоаллергической реакции необходимо принимать антигистаминные препараты, одни из наиболее часто используемых лекарств от аллергии на солнце.
Опасное солнце
Солнечные лучи, достигающие поверхности нашей планеты, на 40% состоят из видимого света, на 50% — из инфракрасного излучения и на 10% — из наиболее опасного ультрафиолетового (УФ). В свою очередь последние делятся на короткие UVC, средние UVB и длинные UVA. Среди них наиболее агрессивно воздействуют на кожу UVA-лучи, вызывая покраснения и ожоги6. Именно они проникают в самые глубокие слои кожи и могут стать причиной различных изменений в их клетках (фибробластах, эндотелиоцитах, гранулоцитах)7.
Защита от фотодерматита
- Перед выходом на открытое солнце весной и летом лучше не пользуйтесь дезодорантом и духами.
- За 20 минут до выхода на улицу наносите на открытые участки кожи крем с высоким уровнем защиты от УФ.
- Перед приемом нового лекарства проверьте, нет ли в нем компонента, вызывающего фотоаллергию.
- Загорайте, предварительно нанеся на кожу солнцезащитный крем. После водных процедур промокните кожу полотенцем, чтобы крем остался на коже.
- По возможности ограничьте пребывание на открытом солнце. Надевайте плотную одежду, закрывающую большую часть тела, носите шляпы с широкими полями.
Источники
1. Scudellari M. (2017). News Feature: Cleaning up the hygiene hypothesis. Proceedings of the National Academy of Sciences of the United States of America, 114(7), 1433–1436. https://doi.org/10.1073/pnas.1700688114
2. Государственный реестр лекарственных средств. Инструкция по применению лекарственного препарата для медицинского применения ХЛОРОПИРАМИН http://grls.rosminzdrav.ru/ImgInstr.aspx?folder=ScanVavilova&Filepath=\Vneseno_v_Grls\454954\IP&idReg=160167&isOld=1&fileType=jpg&pfolder=2
3. Tenn MW, Steacy LM, Ng CC, Ellis AK. Onset of action for loratadine tablets for the symptomatic control of seasonal allergic rhinitis in adults challenged with ragweed pollen in the Environmental Exposure Unit: a post hoc analysis of total symptom score. Allergy Asthma Clin Immunol. 2018;14:5. Published 2018 Jan 16. doi:10.1186/s13223-017-0227-4
4. Axelrod, David, and Leonard Bielory. “Fexofenadine hydrochloride in the treatment of allergic disease: a review.” Journal of asthma and allergy vol. 1 19-29. 19 Sep. 2008, doi:10.2147/jaa.s3092
Причины аллергических конъюнктивитов и дерматитов
В ответ на контакт с аллергеном в тучных клетках иммунитета слизистой оболочки глаза вырабатываются антитела. Этот процесс сопровождается выделением медиатора аллергических реакций немедленного типа гистамина. Это приводит к активации воспалительных клеток. Процесс проявляется повышенной проницаемостью мелких глазных сосудов, аллергическим отеком и зудом, выделениями из глаз и носа.
Непрекращающийся либо повторяющийся контакт с аллергеном способствует усилению данных проявлений.Ситуация усугубляется из-за того, что мелкие частицы вещества могут в виде взвесей находиться в окружающем воздухе, что провоцирует контактное местное раздражение.
Степень выраженности симптоматики – от легкой до значительной. В тяжелых случаях возможно временное ухудшение зрения.
Основные причины
Несмотря на существование термина «аллергия на солнце», солнечные лучи сами по себе не являются аллергенами. Наоборот, солнечный свет в безопасных количествах обладает благотворным влиянием на организм человека — повышает настроение, способствует усвоению витамина D, стимулирует иммунитет. Лишь при взаимодействии ультрафиолетовой составляющей солнечного света с каким-либо веществом, находящимся на коже или в коже, появляются соединения с антигенными свойствами. Именно эти соединения, а не солнечные лучи, вызывают симптомы аллергии на солнце. Врачи называют такое заболевание «фотодерматит».
Как правило, фотодерматит может возникнуть в период, когда человек подвергается значительному воздействию солнца, проводя много времени на открытом воздухе, то есть весной и летом. Но можно спровоцировать это заболевание и зимой: ведь некоторые начинают подготовку к пляжному сезону заранее, посещая солярий, а кто-то в холодное время года отправляется за дополнительным солнцем на юг или в тропические страны. Поэтому аллергия на солнце для многих стала круглогодичным заболеванием.
Почему возникает фотодерматит?
Внешние причины появления представляют собой стресс-факторы окружающей среды и быта:
- агрессивное воздействие бытовых химических веществ;
- нанесение лекарства в виде мази, крема или геля;
- использование косметики и парфюмерии на основе ароматических масел;
- выделение растительного сока некоторых растений.
Внутренние причины появления — это сбой в организме генетического или приобретенного характера:
- наследственность;
- заболевания щитовидной железы;
- болезни печени;
- нарушения обмена веществ;
- излишний вес;
- признаки иммунодефицита;
- нехватка витаминов и микроэлементов;
- склонность к аллергии;
- передозировка лекарств или их несовместимость.
Среди пищевых раздражителей следует выделить цитрусы и косточковые плоды, яйца, мед, морепродукты, выпечка и шоколад, клубника, орехи, алкогольные напитки, пищевые добавки и красители.
Спровоцировать аллергическую реакцию может контакт с борщевиком, крапивой, лютиками, осокой, лебедой, полынью, сухоцветом и орхидеей.
Лекарства также выступают аллергенами. Так, вызвать фотодерматит способны антибиотики, и успокоительные лекарства, гормональные препараты, антидепрессанты и химические противогрибковые вещества.
Когда требуется лечение?
Часть пациентов считает, что отсутствия нахождения под прямыми солнечными лучами в течение большого количества времени достаточно, чтобы повторные аллергические реакции не развивались. Но это касается лишь небольшого процента больных, у которых патология наблюдается в легкой форме. Обязательное применение медикаментозных средств. Они требуются при следующих состояниях:
- частые периоды обострений;
обширное покраснение тела – лицо, шея, руки, ноги, живот;
- ухудшение самочувствия – недомогание, развивающееся из-за сильного зуда и повышения температуры тела;
- риск развития крапивница, то есть образования крупных красных пятен с сильной болью, зудом, отеком;
- риск образования бронхиальной астмы с периодическими или частыми приступами удушья;
- развитие дополнительных видов аллергической реакции местного или системного типа, особенно в хроническом процессе.
Если аллергия развилась в детском возрасте, лекарственная терапия обязательна. Такая форма патологии наиболее часто переходит в системный тип. По мере употребления препаратов взрослыми и детьми проходят повторное обследование. Сдают общий анализ крови и мочи, чтобы следить за состоянием внутренних органов, отсутствием или наличием побочных эффектов от лекарств.
Формы фотодерматоза и симптомы
Заболевание приобретает разнообразные формы, симптоматику и развитие.
Острая форма (интенсивное течение болезни, слабость, болезненное состояние, сильный приступообразный зуд. Неправильная стратегия лечения или ее отсутствие способствует развитию хронической формы)
- Солнечные ожоги
Проявляются от 30 минут до 2 часов и характеризуются воспалительным процессом местных или обширных участков кожного покрова, чувством жжения максимальной силы, и появлением пузырьков, в которых скапливается лимфатическая жидкость. Кроме того, сопутствуют такие симптомы солнечного удара как высокая температура, тошнота, рвота, головокружение, и слабость.
- Крапивница
На коже появляются волдыри красного цвета, также наблюдается зуд и отечность. Признаки исчезают в случае отсутствия повторного солнечного воздействия. Лечение предполагает прием антигистаминов и противоаллергенных препаратов местного действия.
- Фототоксический дерматит
Стресс-факторами являются бытовая химия и косметика. Проявляется эритемой и появлением отеков. Внешне напоминает ожог 1 степени. Лечится с помощью мазей и антигистаминов.
Хроническая форма
Наличие хронической формы фотодерматоза обуславливает постоянную защиту эпидермиса от воздействия прямых ультрафиолетовых лучей и наблюдение у дерматолога.
- Полиморфный дерматит
Развитие хронической формы из-за отсутствия должного лечения при острой форме фотодерматоза. Возникновение рецидива приобретает ежегодный характер. Шею, грудь и предплечья покрывают маленькие красные узелки с нагноением внутри, которые могут сливаться воедино. Присутствует зуд и шелушение кожи.
- Солнечная экзема
Наследственное заболевание, после активного солнечного воздействия переходящее временно в острую форму с небольшими папулами и ярко выраженным зудом. Обычно распространяется на кисти рук и лицо. Возобновление недомогания может возникнуть как летом, так и зимой. Терапия подразумевает внутреннее и внешнее применение лекарственных средств.
- Световая оспа
Характерные элементы на коже в виде пузырей, углубленных в центр. Как правило, поражают голени, руки и лицо. Выраженной чертой заболевания являются рубцы, которые остаются после исчезновения пузырьков.
Наши врачи

Котова Лариса Константиновна
Врач – дерматовенеролог, кандидат медицинских наук
Стаж 26 лет
Записаться на прием

Перлина Анастасия Дмитриевна
Врач-дерматовенеролог, косметолог
Стаж 5 лет
Записаться на прием

Разумова Светлана Алексеевна
Врач- дерматовенеролог, кандидат медицинских наук, врач высшей категории
Стаж 25 лет
Записаться на прием

Тараторкин Валентин Валентинович
Врач – дерматовенеролог
Стаж 23 года
Записаться на прием
Как проявляется заболевание у детей и взрослых?
Симптоматика фотодерматоза дифференцируется несколькими признаками.
Дети:
- отеки и заложенность носовой полости;
- слезотечение без видимых причин;
- припухлость щек и губ;
- красный оттенок кожи;
- высыпания;
- зуд и жжение.
Взрослые:
- внезапное ухудшение самочувствия;
- головокружение;
- постоянная тошнота;
- приступы рвоты;
- острое чувство жжения и зуда;
- красный цвет кожи;
- появление прыщей и пузырьков;
- высокая температура;
- признаки конъюнктивита;
- боязнь света;
- увеличение или уменьшение пигментации кожи.
Диагностика и лечение
Своевременное диагностирование фотодерматоза позволяет предотвратить развитие заболевания в хроническую форму. Диагностика проводится с помощью осмотра, изучения анамнеза болезни, а также лабораторного исследования:
- общий анализ и биохимия крови;
- общий анализ мочи;
- аллергопробы;
- гормональный анализ крови;
- обследование лимфы из пузырей.
Терапевтическое лечение фотодерматоза предполагает применение рекомендаций внешнего и внутреннего характера, таких как:
- предотвратить или смягчить воздействие ультрафиолетовых лучей с помощью одежды и солнцезащитных кремов;
- не бывать на улице во время активного солнечного воздействия — с 11 до 17 часов;
- использовать гипоаллергенные мази и кремы;
- применять криодеструкцию по показаниям;
- подвергать кожу дозированному количеству ультрафиолета для снижения гиперчувствительности.
В случае отсутствия эффекта от терапевтического метода лечения, рекомендуется начать применение кортикостероидных и понижающих локальный обмен веществ мазей, ванн с отваром ромашки и календулы, а также прием сорбентов, комплекса витаминов, иммуностимуляторов, антигистаминных и противовоспалительных препаратов.
- Онкозаболевания кожи (лейкоплакия, базалиома)
- Ониходистрофии
Причины аллергии
Причина аллергии – аллерген. С этим наука и медицина давно разобрались. Что касается причин повышенной чувствительности к тому или иному веществу, то здесь много загадок. По неизвестной причине происходит чрезмерная активация иммунных клеток (тучных клеток и базофилов) в ответ на появление в организме аллергена. Инициируется воспалительный процесс, который может быть легким (насморк, слезотечение, зуд) или угрожающим жизни человека (анафилактический шок, отек Квинке).
В развитых странах фиксируют постоянный рост числа аллергиков. Точная причина такого явления пока не установлена. На сегодняшний день доминирующей в этом смысле является гигиеническая теория¹. Ее выдвинул Дэвид Стрэчен в 1989 году. Согласно этой гипотезе, чрезмерная гигиена приводит к недостаточной нагрузке иммунной системы. В итоге иммунитет начинает реагировать на безобидные антигены вроде пыльцы растений или шерсти животных.
Что такое атопия?
Контактная аллергия, наиболее частыми симптомами которой являются металлы (в основном никель, хром, кобальт), моющие средства, парфюмерия, косметика или латекс, все более часто переходит в контактную экзему. Симптомы атопического дерматита: отек, покраснение, зуд и шелушение кожи.
Атопия
Иметь аллергию на яд перепончатокрылых очень опасно. Для этой аллергии характерны крупные местные реакции и даже генерализованные аллергические реакции (анафилактический шок).
Аллергия на определенные лекарства также может иметь опасные последствия. Гиперчувствительность чаще всего связана с антибиотиками — пенициллинами, цефалоспоринами и сульфаниламидами, а также ацетилсалициловой кислотой и другими нестероидными противовоспалительными препаратами.
Как лечить солнечную аллергию?
- Первое, что нужно сделать — уйти с солнца и смыть с себя все, что было нанесено до этого. Мыло лучше использовать, предназначенное для увлажнения кожи, которое продается в аптеках, оно белого цвета и не имеет запаха.
- Второй шаг, если нет видимых улучшений — использовать противоаллергическое средство. Необходимо пить много жидкости — 50 мл на килограмм веса в сутки, для того, чтобы вывести из организма продукты метаболизма, из-за которых началась реакция.
Если аллергическая реакция нарастает — ставят капельницу.
«Аллергическая реакция может пройти в этот же день, но если она появится во второй раз — течение будет хуже. Поэтому необходимо соблюдать общие рекомендации — не находитесь на солнце с 12:00 до 17:00, на пляже прячьтесь от прямых солнечных лучей под тентами и зонтиками. Многие люди, которые имеют аллергию на солнце, могут жить полноценной жизнью — купаться, находиться на солнце, но ограниченное количество времени», — резюмировала Надежда Магарина.