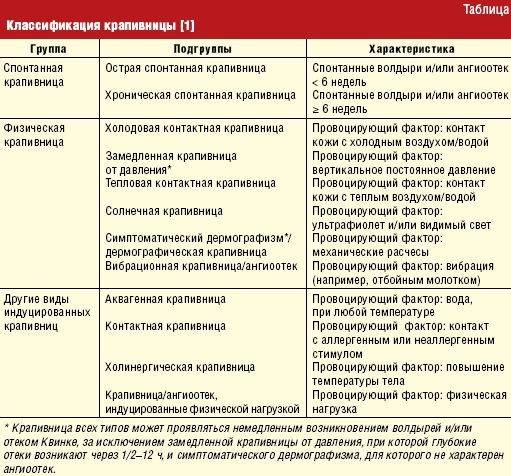
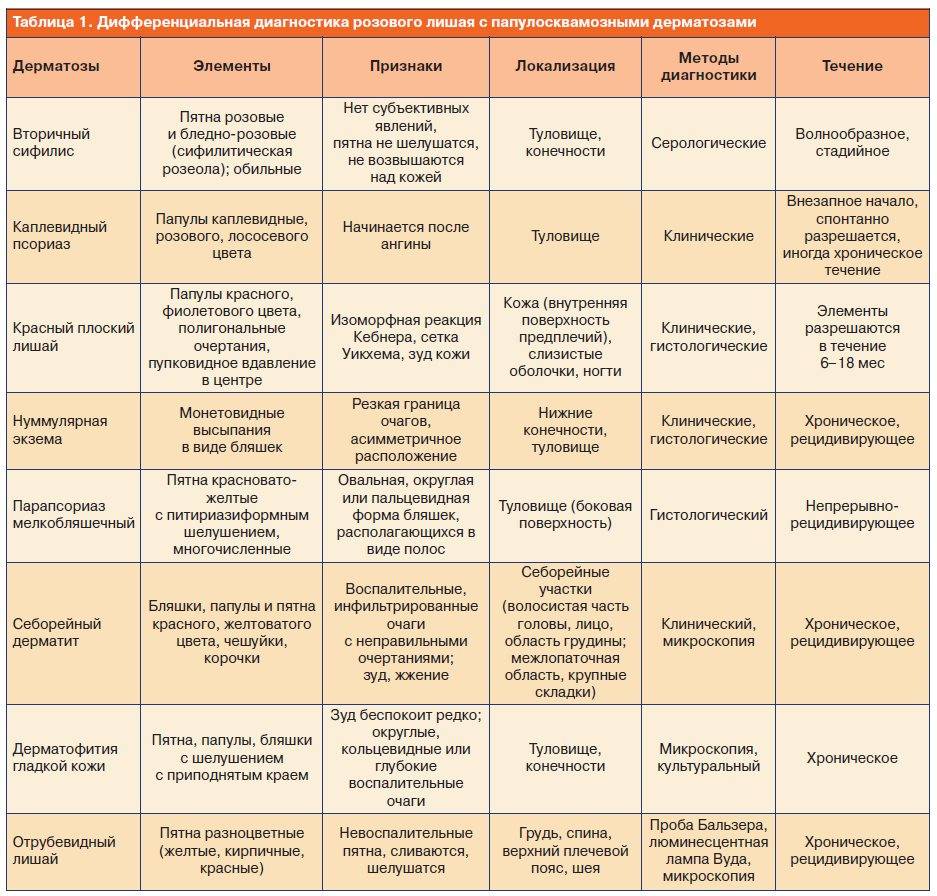
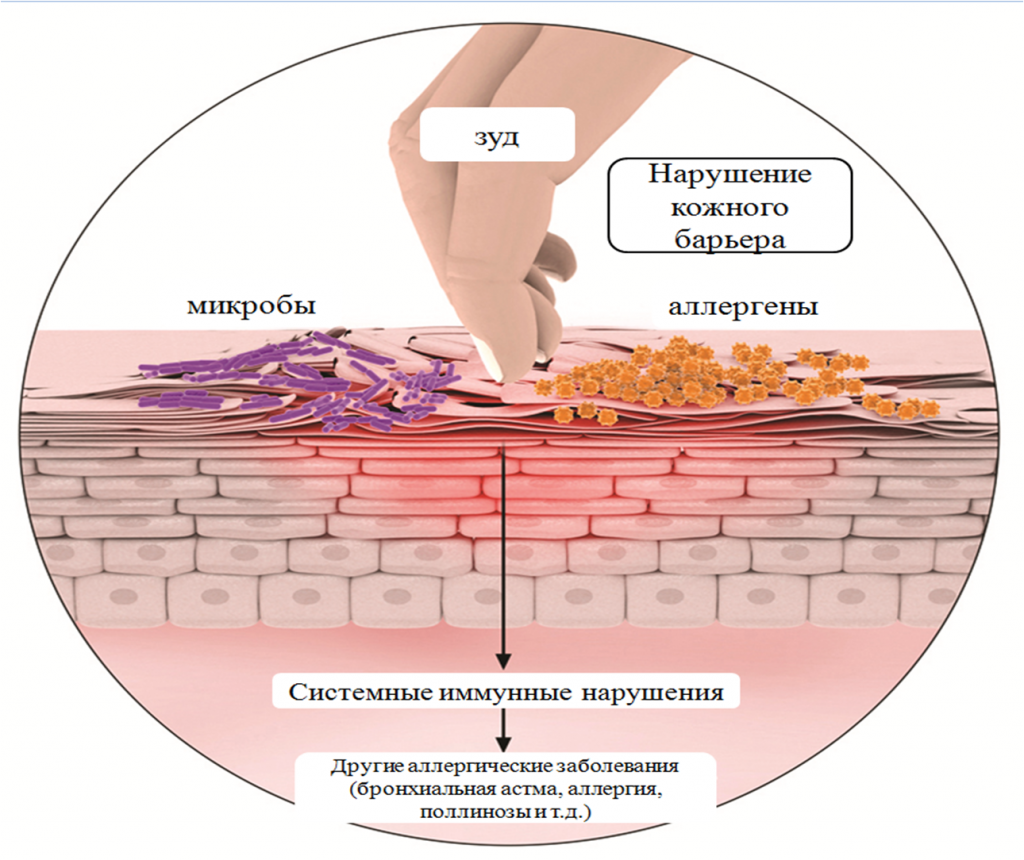
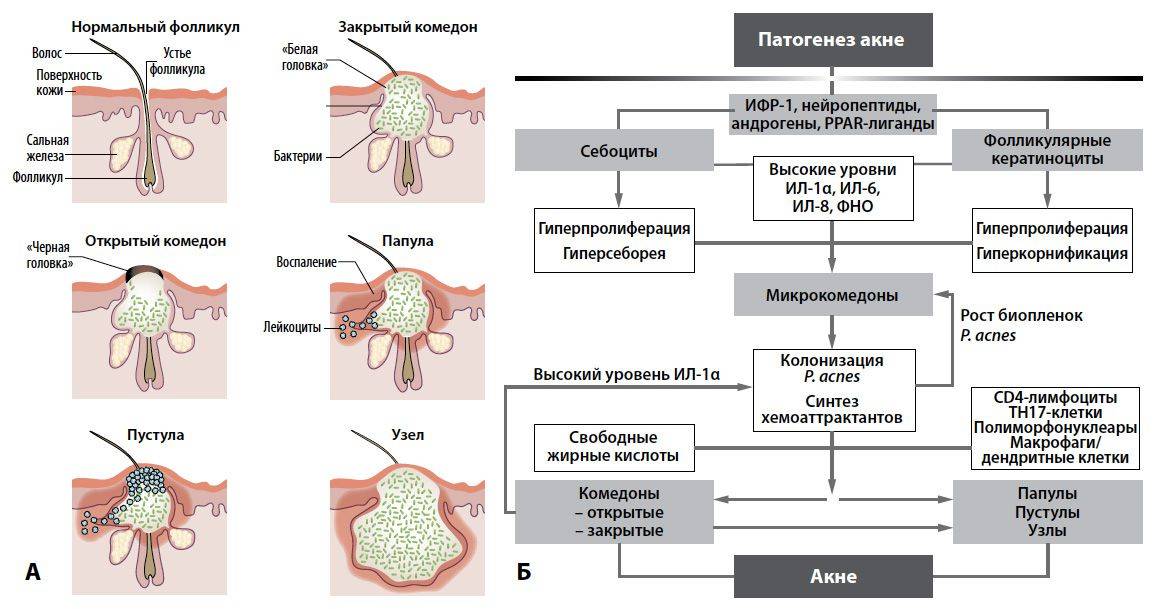
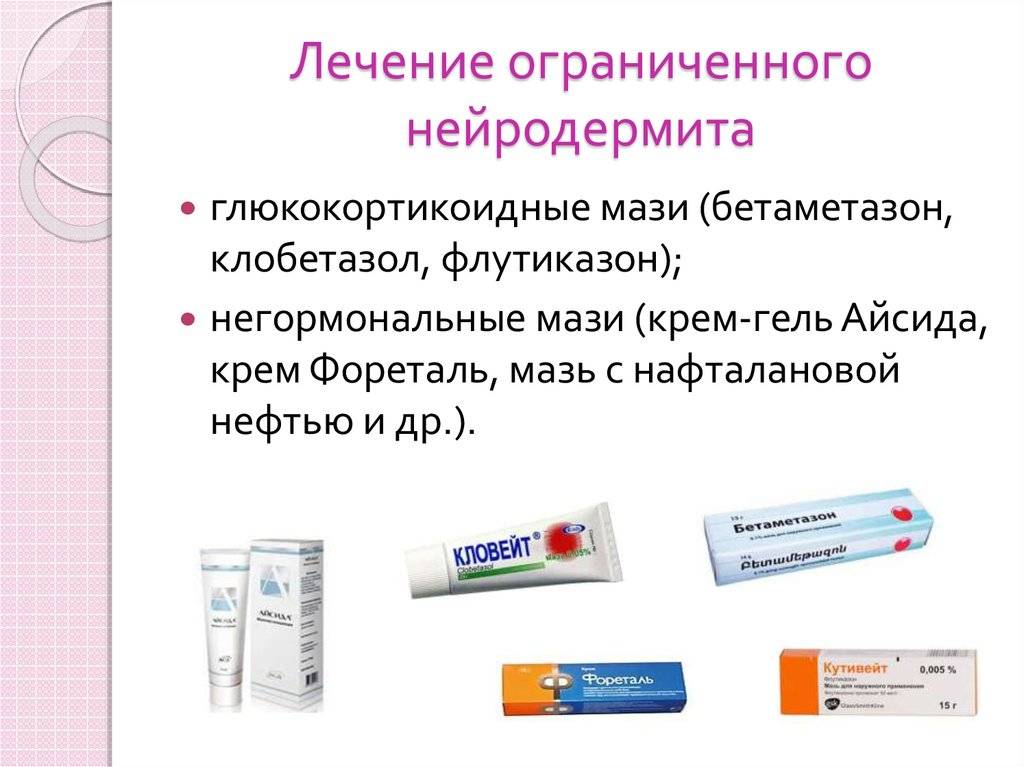
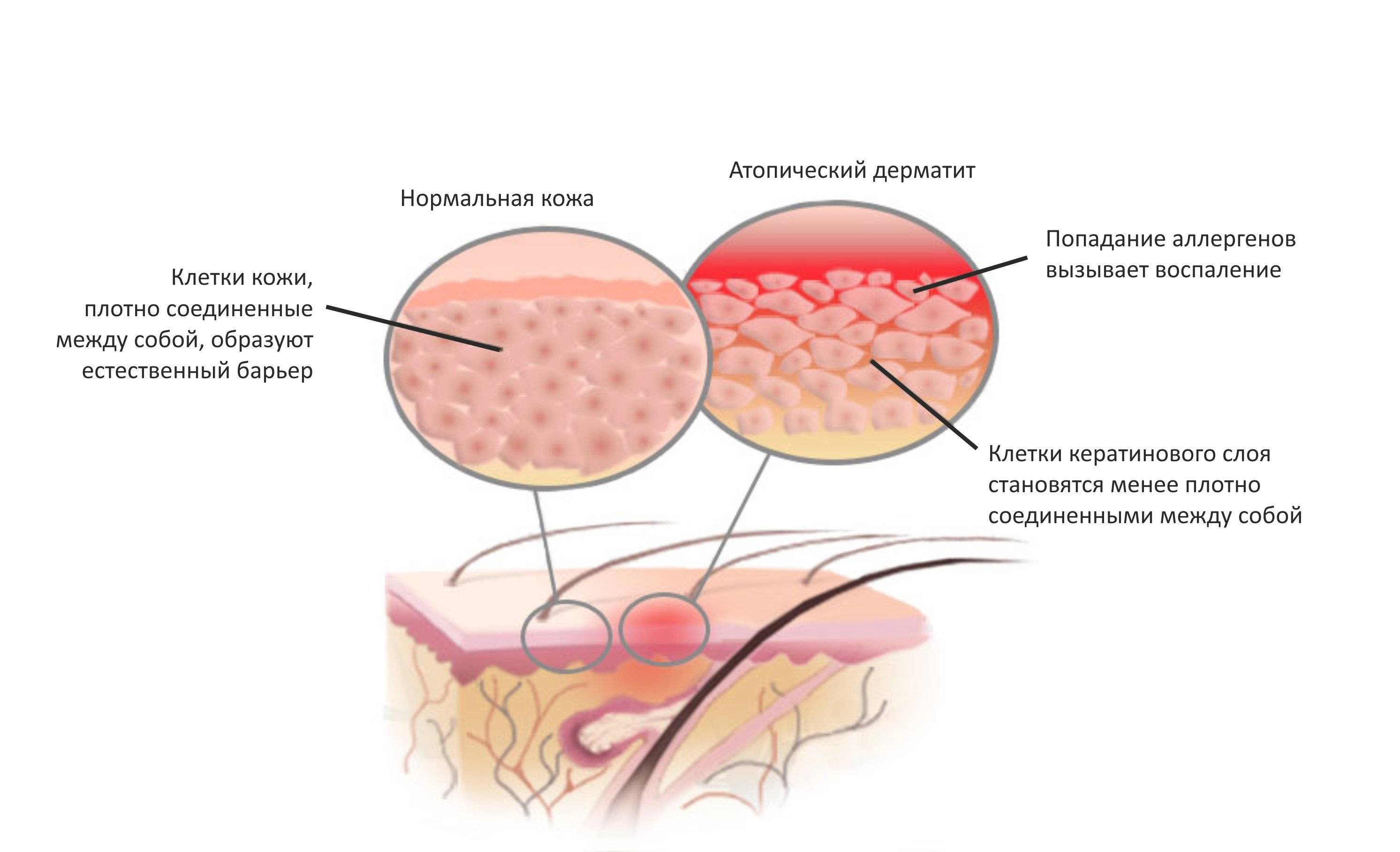
Причины фотодерматита
Свойство солнечного света
УФзагарУсловия, провоцирующие повышенную чувствительность к солнечным лучам
- при недостаточном количестве меланина в коже;
- при наличии в коже веществ, провоцирующих фототоксичность;
- при авитаминозах и других состояниях, сопровождающихся сниженным иммунитетом.
Недостаточное количество меланина в кожеФототоксичностьнапример, антибиотик – тетрациклинНаиболее распространенные вещества, обладающие фототоксичностью
- Эфирные масла – масла бергамота, сандала, розы. Они содержатся в составе кремов, духов, дезодорантов;
- Фурокумарины – вещества, которые выделяются некоторыми луговыми растениями и которые впоследствии оседают на коже человека («луговой фотодерматит»);
- Лекарственные препараты – накапливаются в коже при применении их внутрь:
- антибактериальные препараты – тетрациклин, доксициклин, бисептол;
- нейролептики и антидепрессанты – аминазин, доксепин;
- противоаритмические и кардиотонические препараты – амиодарон, дигоксин;
- нестероидные противовоспалительные средства – ибупрофен, пироксикам.
Сниженный иммунитетПатологии, сопровождающиеся развитием фотодерматита:
- авитаминозы;
- болезни печени и болезни почек (например, гемохроматоз);
- системные коллагенозы (системная красная волчанка);
- различные виды порфирий (болезни, протекающие с нарушением обмена пигментов).
Авитаминозособенно витаминов А, Е, DГемохроматозгемосидеринааллергенамигубной помаде, тенях
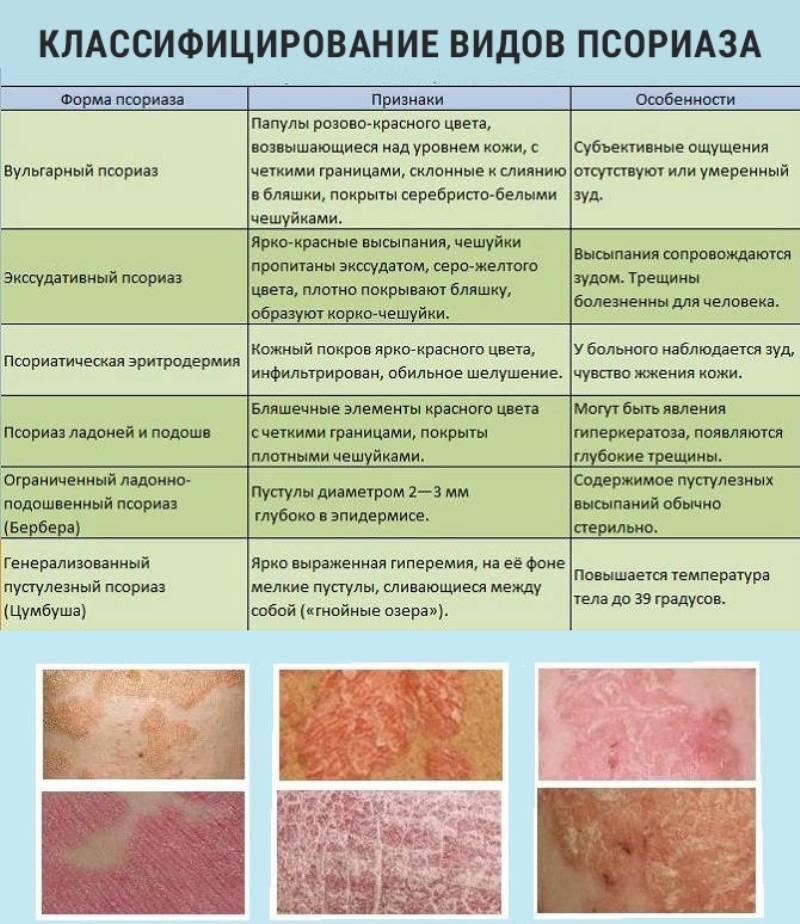
Какие бывают разновидности
Дерматиты имеют сложную классификацию. В зависимости от характера кожного заболевания выделяют:
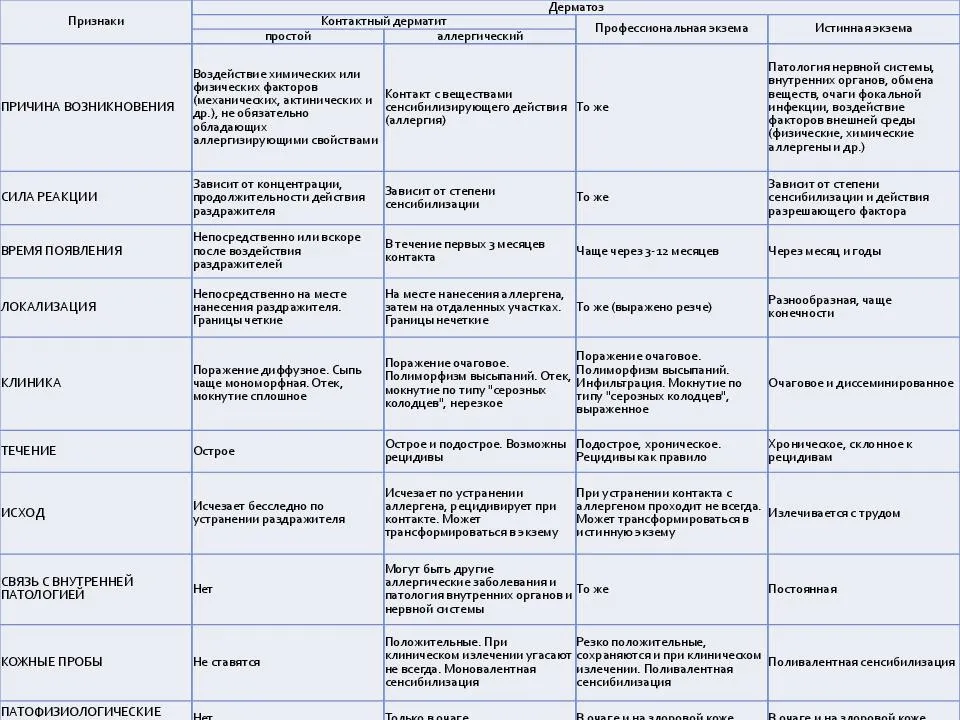
Простой контактный
Возникает при непосредственном физическом раздражении. Факторы, провоцирующие возникновение дерматита – трение кожи, давление, температурные воздействия, щелочи, кислоты, ядовитые растения. Наверняка, многие сталкивались с этой разновидностью кожного раздражения. Да-да, речь идет об ожогах, обморожении, натертостях, сыпи от моющего средства.
Контактный
Симптомы проявляются почти сразу после контакта, площадь поражения кожи соответствует площади соприкосновения ее с раздражителем. При незначительном воздействии дерматит проявляется легкой краснотой и зудом, острые случаи могут сопровождаться появлением пузырьков, наполненных жидкостью, отеком кожи.
Аллергический
Это гиперреакция организма на соприкосновения с некоторыми веществами. Аллергический дерматит, как и все формы аллергии, проявляется у лиц, предрасположенных к ней.
Причины развития аллергического типа
В отличие от простого контактного, аллергический развивается не сразу, а после нескольких контактов с аллергеном. Аллергическая реакция должна сформироваться, с момента первого взаимодействия может пройти несколько недель.
Проявление аллергического дерматита
При аллергическом типе площадь пораженного участка кожи может быть обширнее, чем непосредственно место контакта с раздражителем. При обострении болезни кожа становится ярко-красного цвета с выраженным отеком, появляются мокнущие пузырьки, которые вскрываются и на их местах развивается эрозия. При заживлении воспаления образуются чешуйки и корочки – это могут быть симптомы зарождающейся экземы.
Себорейный дерматит кожи головы
Раздражение появляется в области наибольшего скопления сальных желез – в волосистой части головы, на ушах, реже на лице (на крыльях носа). Нередко начально формой развития болезни является перхоть в волосах.
Причина появления – грибок Malassezia, которые присутствует на коже большинства людей. А вот его чрезмерное размножение приводит к повышенному шелушению, и как следствие развивается себорея.
Одной из форм заболевания является периоральный кожный дерматит – раздражение появляется рядом со ртом.
Запускающие факторы для развития аллергического дерматоза
Основной причиной развития аллергического дерматоза является однократный или регулярно повторяющийся контакт пациента с аллергеном. Такая реакция организма может развиться, если у человека уже наблюдалась повышенная чувствительность к данному аллергену. Причиной такой чувствительности могут выступать антигены растений, животных и грибов, микробные агенты, лекарства и различные химические соединения.
- Достаточно часто запускающими факторами выступают наследственная предрасположенность, наличие других аллергических заболеваний, хронические болезни ЖКТ, эндокринопатии и т.д.
- Неблагоприятная экологическая обстановка. Отмечается рост предрасположенности населения к аллергическим заболеваниям, особенно среди жителей мегаполисов, что объясняется высоким уровнем загрязнения окружающей среды.
- Регулярный контакт с животными.
- Неполноценное и нерегулярное питание, образ жизни, стрессовый фактор, бесконтрольное использование лекарственных и косметических средств, активное применение средств бытовой химии и т.д.
Патогенез
Существенную роль в патогенезе Дерматозов играют следующие факторы: токсическое повреждение кожи, метастазирование в нее микроорганизмов или опухолевых клеток, пропитывание различными хим. веществами (имбибиционные Дерматозы) и др.
Наибольшее значение имеет аллергия (см.), и в частности атопия (см.). Примером Д., вызванного аллергической реакцией немедленного типа, является крапивница, замедленного типа — аллергические Д. Важную роль играют аутоаллергены, вызывающие иммунные реакции против собственных тканей организма, в результате чего возникают аутоаллергические, аутоагрессивные, аутоиммунные болезни (напр., системная красная волчанка). Одна из причин аутоаллергии — фокальная инфекция; сенсибилизация организма микробами приводит к образованию антител, вступающих в связь с белками организма.
В патогенезе Д. имеют также значение нейрогенные механизмы, в частности висцерокутанный рефлекс (см. Кожа), напр. при истинной экземе. Развитие Д. может происходить путем распространения патол. процесса на соседние ткани (напр., из лимф, узлов в кожу при колликвативном туберкулезе).
В ряде случаев по кожным симптомам можно предположить диагноз еще не выявленной болезни внутренних органов и систем: рака — при появлении acanthosis nigricans (см.), лимфогранулематоза — по стойкому мучительному зуду и др.
Дерматозы могут быть причиной развития дерматогенных висцеропатий; так, при импетиго иногда может развиться нефрит, при фурункулезе — метастатические абсцессы в костях, мышцах, околопочечной клетчатке, почках и т. д.
Д. могут быть одним из проявлений системных болезней — системной красной волчанки (поражение соединительнотканной системы), гемодермии (поражение кроветворной системы), аллергических васкулитов (поражение сосудистой системы) и т. д.
Таблетки от себорейного дерматита
Сухую форму себореи на лице чаще всего лечат при помощи мазей и кремов для наружного применения. Эта форма патологии считается самой легкой. Жирный и смешанный тип себорейного дерматита нейтрализуют при помощи системной терапии. Ее принцип заключается в использовании местных препаратов и медикаментозных средств в форме таблеток. Противогрибковая терапия основана на таком препарате, как Флюконазол, Тербинафин, Кетоконазол. В запущенных случаях дерматологи назначают антигистаминные средства. Например, Димедрол или Супрастин.
Для блокировки воспалительного процесса в домашних условиях выписывают нестероидные препараты Диклофенак или Индометацин. Убрать раздражение и зуд помогают глюкоклртикостероидные средства. Например, Бетаметазон. В запущенных стадиях дерматита применения гормональных и антибиотических мазей будет недостаточно. Для усиления эффекта в таких случаях назначают антибиотики для перорального использования.
Для нормализации работы кишечника и желудка у взрослого или ребенка используют препараты Мезим или Фестал. Для восстановления общего состояния пациента используют Метионин. Он восполняет недостаток витаминов и минералов в организме. Перед использованием средств необходимо пройти обследование у гастроэнтеролога.
Симптомы контактного дерматита
Контактный дерматит чаще всего возникает на коже рук и лица. В зависимости от причины, симптомы дерматита могут различаться. При контактном дерматите, обусловленном как раздражителями, так и аллергенами, на коже могут наблюдаться следующие симптомы:
- покраснение;
- воспаление;
- образование пузырьков;
- сухость;
- огрубение (утолщение);
- появление трещин.
Простой контактный дерматит
Простой контактный дерматит развивается при воздействии на кожу различных факторов: физических, химических, механических, обладающих прямым раздражающим действием. Симптомы появляются в течение 48 часов после контакта с раздражителем.
Сильные раздражители могут сразу же вызвать реакцию на коже. В случае с наиболее распространенными раздражителями, такими как мыло и моющие средства, может потребоваться частый и регулярный контакт, прежде чем они вызовут повреждение кожи. Симптомы наблюдаются только на том участке кожи, который непосредственно контактировал в раздражителем.
Лечение
Лечение демодекоза, вызванного подкожным клещом, процесс долгий и непростой. Сложность его в том, что часто это заболевание развивается на фоне снижения защитных сил организма и имеет сопутствующие кожные проблемы. Тактика терапии включает в себя подавление паразита, лечение фоновых заболеваний и повышение иммунитета.
Из местной терапии чаще всего применяют примочки и специальные мази. В более тяжёлых случаях врач выписывает курс антибиотиков в сочетании с наружной терапией. Иногда рекомендуются процедуры плазмофереза. В особых случаях возможно даже оперативное вмешательство.
Важным пунктом курса лечения является диета. Необходимо исключить из рациона острую, пряную и солёную пищу, продукты, богатые углеводами и жирами. Тем, кто лечится от поражения подкожным клещом, рекомендуется употреблять большое количество фруктов, овощей, микроэлементов, клетчатки, кисломолочных продуктов. Во время лечения не следует применять маски для лица, в особенности содержащие мёд. Нужно ограничить пребывание на солнце. С посещением бани и сауны тоже стоит повременить до лучших времён.
Врачи
Ефимова Мария Алексеевна
Врач дерматолог-косметолог
Логинова Наталья Александровна
Врач дерматолог
Зенкевич Александр Александрович
Врач дерматолог
Щеглова Юлия Евгеньевна
Врач дерматолог-косметолог
Бегунова Анна Владимировна
Врач дерматолог-косметолог
Конькова Юлия Геннадьевна
Врач дерматолог-косметолог
Карпова Мария Александровна
Врач дерматолог
Диагностика фотодерматита
К какому доктору обращаться в случае фотодерматита?
Специалисты, которых, возможно, надо будет посетить:
- аллерголога – в случае наличия аллергии к каким-либо веществам или, например, при подозрении на луговой фотодерматит.
- гепатолога – если есть признаки нарушения обмена веществ, а также при подозрении на гемохроматоз, порфирию.
- ревматолога – при системных заболеваниях соединительной ткани, которые сопровождаются фотосенсибилизацией (например, при системной красной волчанке);
- гематолога – при подозрении на порфирию;
- терапевта – если причиной фотодерматита являются лекарственные препараты.
На приеме у дерматолога
Прием у врача-дерматолога включает:
- опрос;
- осмотр;
- лабораторные исследования (аллергологические пробы, общий анализ крови и биохимический анализ крови).
ОпросПримерные вопросы, которые может задать дерматолог:
- Как давно появились симптомы?
- Что предшествовало появлению этих симптомов: был ли контакт с какими-то химическими веществами? Был ли контакт с какими-то растениями?
- Как скоро после пребывания на солнце появились симптомы?
- Была ли подобная симптоматика у пациента ранее? Если да, то, в какое время года она появлялась?
- Принимает ли пациент какие-то медикаменты? Принимал ли до этого какие-то медикаменты? Если да, то какие?
- Какими косметическими средствами пользуется пациент? Были ли использованы в недавнем времени новые декоративные средства?
- Какими патологиями страдает пациент? Страдает ли он системными заболеваниями соединительной ткани или патологиями обмена веществ?
- Есть ли какие-то наследственные патологии в семье?
Осмотрэпидермисарасширения мелких сосудов кожиразрастание соединительной тканиприобретает красный оттенокощупать
Когда назначается аллергологическое обследование?
пыльца растений, лекарстваВиды аллергологических тестов:
- накожные (или аппликационные) пробы – с помощью тампона, смоченного в растворе аллергена, делают мазки на неповрежденной коже;
- прик-тесты – одноразовыми иглами, содержащими аллерген, делают неглубокие уколы;
- скарификационные тесты – на кожу предплечья наносят каплю аллергена и скарификатором делают небольшую царапину.
Другие анализы
Перечень анализов в диагностике вторичного фотодерматита:
- общий и биохимический анализ крови;
- ревмопробы;
- серологическое исследование;
- ультразвуковое исследование внутренних органов.
гемоглобинэритроцитовбилирубин
Себорейная экзема
Этот вид дерматоза (Рис. 2) поражает примерно 1–3 % взрослых в популяции и обычно манифестирует в молодом возрасте . При осмотре часто наблюдается дерматит с жирными желтыми чешуйками, поражающий преимущественно кожу головы, брови, межбровные и носогубные складки. Лечение включает регулярное применение противогрибковых препаратов, таких как шампунь с 2 % кетоконазолом, и/или короткие курсы местных кортикостероидов, таких как 1 % мазь с гидрокортизоном . Как и при атопической экземе, теплая, влажная окклюзионная среда, создаваемая при ношении маски, может предрасполагать к развитию себорейного дерматита.
Рисунок 2 | Себорейная экзема
Раздражающий контактный дерматит
Раздражающий контактный дерматит (РКД) является наиболее распространенным профессиональным дерматозом, связанным с ношением масок . РКД — это форма экзогенной экземы, вызванная прямым физическим или химическим повреждением кожи. Проявления РКД, связанного с давлением при ношении лицевых масок, обычно обнаруживаются над щеками и переносицей . В данном случае дерматит связан с длительным ношением маски (> 6 часов), а его степень тяжести зависит от раздражителя и длительности воздействия . Проявления варьируются от дискретного, сухого, чешуйчатого пятна до отека и пузырьков, эрозий и изъязвлений . Люди с атопическим дерматитом, у которых уже имеется дефект кожного барьера, особенно подвержены риску развития РКД . Восстановление кожного барьера является ключом к лечению РКД, а регулярные перерывы в ношении маски (каждый час для респираторов) — один из способов добиться этого . При поврежденной коже можно наложить повязку на силиконовой основе, такую как Mepilex Border Lite (тонкая универсальная губчатая повязка для лечения ран с малым количеством экссудата), для защиты кожи наряду с обеспечением сохранности герметичности маски .
Виды грибковых заболеваний кожи
Микозы (mycosis, ед. ч., греч. mykes гриб; син. грибковые заболевания) – большая группа кожных заболеваний, вызываемых патогенными грибами.
Классификация микозов проводится по различным признакам заболеваний: по роду и виду грибов, глубине их проникновения в пораженные ткани, преимущественной локализации. Выделяют следующие виды грибковых заболеваний кожи:
1. Кератомикозы (например, разноцветный лишай). Под кератомикозами понимают такие грибковые заболевания кожи, при которых грибок поражает только роговой слой эпидермиса и не вызывает воспалительной реакции кожи.
2. Дерматофитии. К ним относятся эпидерматофития паховая, эпидерматофития стоп, руброфития, трихофития, микроспория, фавус.
3. Кандидоз – заболевание кожи, слизистых оболочек и внутренних органов, вызываемое грибами рода Candida. Грибы Candida считаются условно-патогенными микроорганизмами, так как они широко распространены во внешней среде. Оптимальная температура для их роста – 21-27 градусов, однако они могут расти и при температуре 37 градусов. Глубина проникновения грибов в пораженных ткани различна и зависит от локализации заболевания: например, поражая эпителий влагалища, грибы проникают во все его слои, включая базальный, а в полости рта они поражают только поверхностные эпителиальные клетки.
4. Глубокие микозы, среди которых бластомикоз североамериканский и келоидный, споротрихоз, хромомикоз. Эта группа заболеваний в основном распространена в странах Южной Америки, Африки, США. Инфицирование происходит при травмах кожи, царапинах, трещинах. Клиническая картина различна: на коже появляются бугорки, узлы, склонные к распаду с образованием язв. Они способны поражать глубокие слои кожи, подкожную клетчатку, подлежащие мышцы и даже кости и внутренние органы. Это обуславливает тяжелую общую симптоматику, не исключающую и летальный исход.
5. В отдельную группу выделяются псевдомикозы: эритразма, актиномикоз. Изначально эти заболевания относились к грибковым, однако более детальное изучение их возбудителей позволило отнести их к микроорганизмам, занимающим промежуточное место между грибами и бактериями.
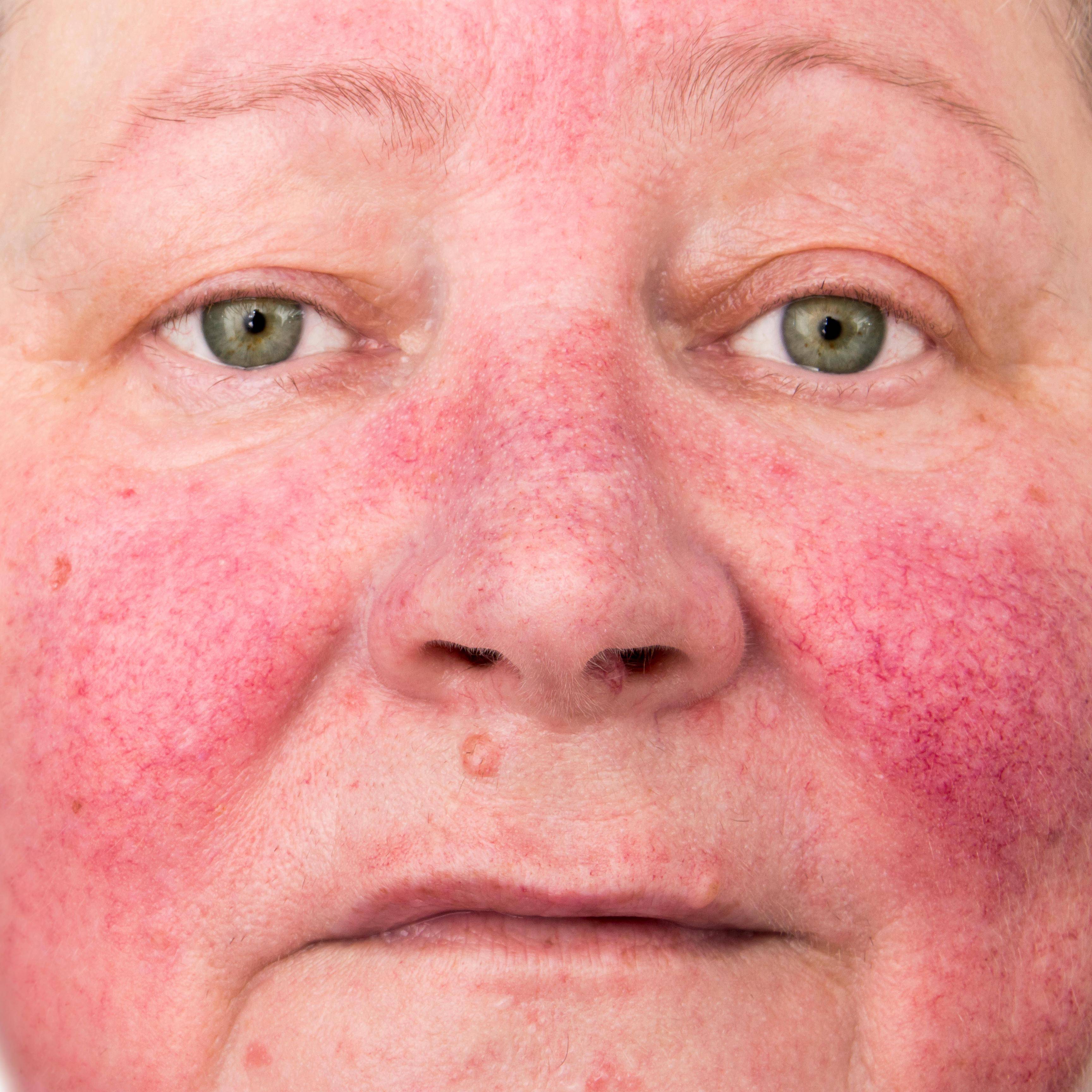
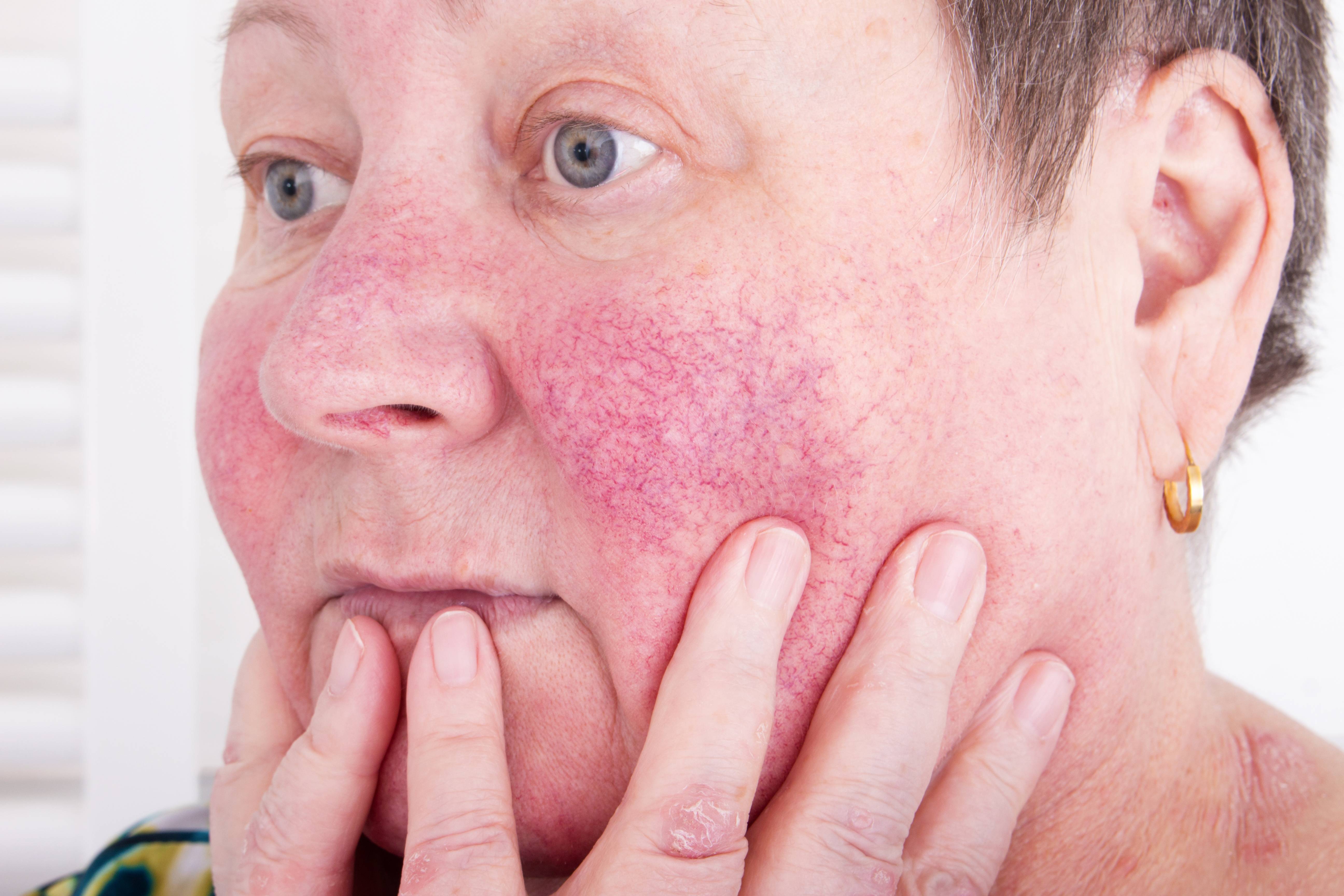
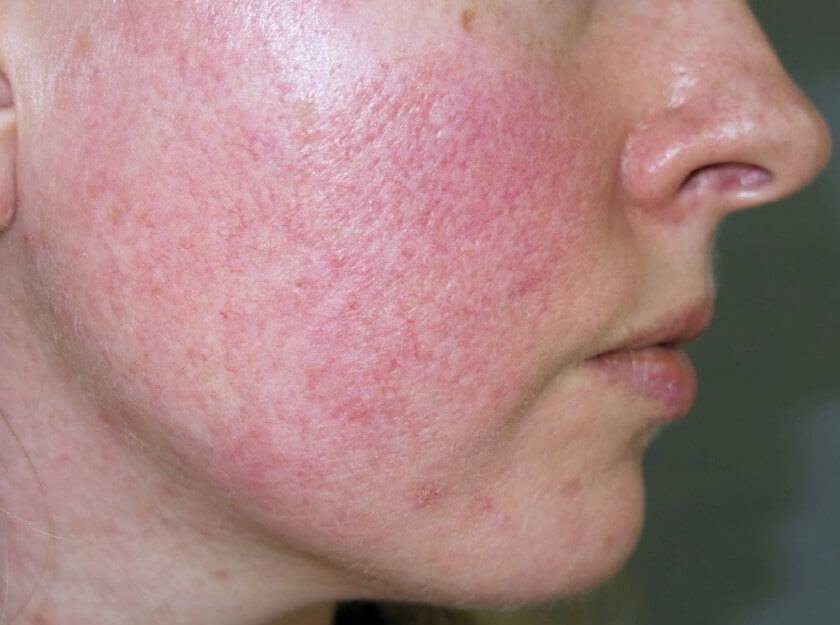
Розацеа
Розацеа (Рис. 5), как правило, поражает взрослых людей в возрасте 30–50 лет со светлой кожей . Обычно у пациентов наблюдаются эритема лица и телеангиэктазии на выпуклых частях лица (подбородок, щеки, нос, лоб). Классическая зона распространения розацеа совпадает с зоной соприкосновения с маской при ее правильном ношении. Хроническое течение и наличие телеангиэктазий обычно помогает отличить розацеа от периорального дерматита. Розацеа может вызываться или усугубляться длительным ношением маски. Медикаментозное лечение включает в себя местные средства, такие как 1 % крем с ивермектином, один раз в день в легких случаях. Пероральный прием тетрациклина, например, такого как доксициклин умеренного высвобождения 40 мг один раз в день в течение 8–12 недель, может быть добавлен в схему при умеренных и тяжелых случаях заболевания .
Рисунок 5 | Розацеа
Проявления и виды контактного дерматита
Чтобы возник ирритантный контактный дерматит, бывает достаточно разового воздействия агента. Тогда заболевание называют острым, возникает покраснение кожи, нередко отёк, пузырьки, поражённая область становится влажной. Всё это сопровождается жжением, болью и нередко зудом.
Чаще встречается хронический ирритантный контактный дерматит — когда происходит длительный контакт с веществом, которое оказывает слабое раздражающее действие. Тогда кожа становится сухой, красной, шелушится, становится более плотной и трескается.
При раздражительном контактном дерматите чаще всего такие проблемы возникают на тыльной стороне кисти и коже между пальцами. Но иногда поражаются даже прикрытые одеждой зоны вроде гениталий.
При аллергическом контактном дерматите границы покраснения могут быть размытыми, бывают затронуты сразу несколько областей: веки, губы и т. д. Боль и жжение возникают нечасто, но практически всегда есть зуд. Визуально аллергический и раздражительный контактный дерматит достаточно сильно похожи.
Если у вас есть подозрение на контактный дерматит, врач в первую очередь расспросит вас о специфике вашей работы (особенно если вы проходите профосмотр), а также о том, когда появились симптомы и с чем вы связываете их усиление. Поэтому лучше подготовиться и до визита к доктору постараться ответить для себя на эти вопросы. Также врача заинтересует были ли у вас уже дерматиты и аллергические заболевания.
Народные средства
Избавиться от дерматита можно и в домашних условиях, применяя народные методы. Для того чтобы устранить признаки заболевания, следует использовать отвары и примочки, мази и компрессы. Заниматься вопросами болезни рекомендуется систематически, чтобы получить положительный эффект.
Отвары
Народное средство на основе хмеля и череды устраняет запущенную форму дерматита, когда вздувшиеся пузырьки с жидкостью начинают лопаться и переходить в эрозии. Для приготовления этого препарата нужно:
- В отдельной посуде смешать череду и шишки хмеля – по 1 чайной ложке того и другого ингредиента.
- Залить смесь 150 миллилитрами кипятка.
- Настоять и процедить. Поврежденные участки кожи обрабатывать этим раствором 2-3 раза в сутки.
Настои
Народное средство с применением вина тоже избавит от дерматита, однако его применение должно быть обговорено с лечащим врачом, так как вероятны дополнительные аллергические проявления. Для его приготовления нужно:
- Взять1/3 часть стакана белого вина и 4 свежих листа подорожника.
- Листья подорожника измельчить в мясорубке.
- Образовавшуюся кашицу смешать с вином.
- Полученным настоем протирать поврежденные участки кожи 3-4 раза в день.
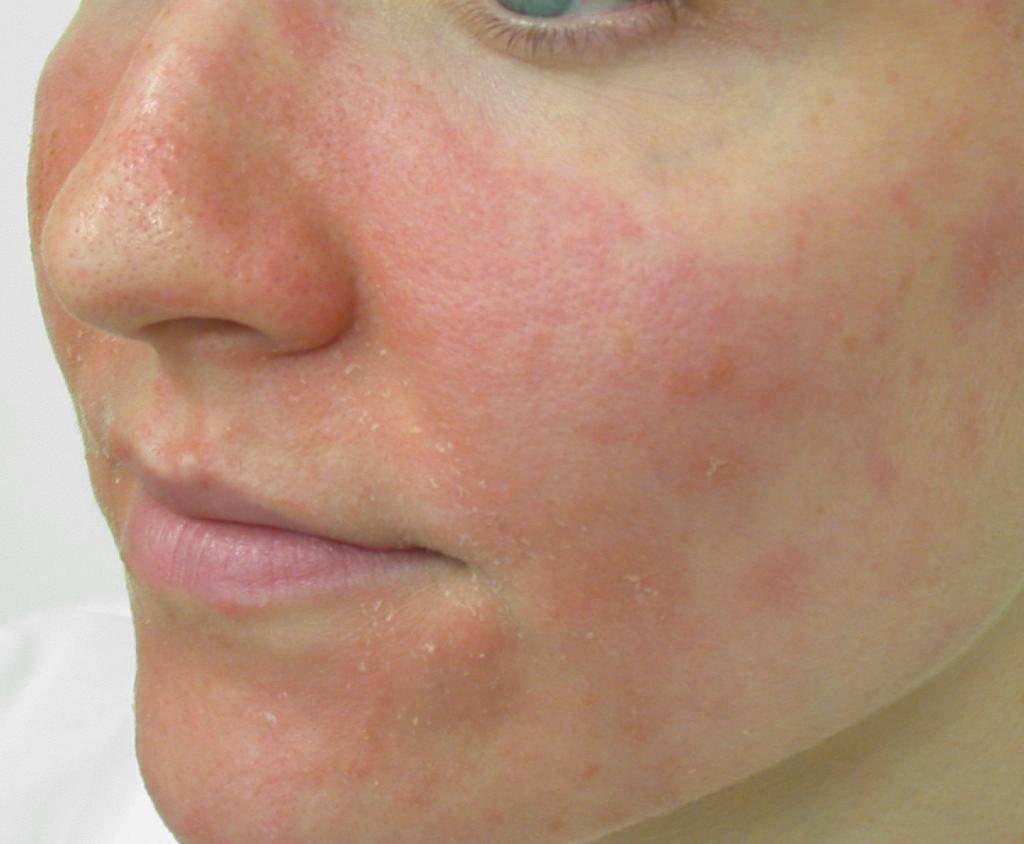
 дерматит на лице фото у взрослых
дерматит на лице фото у взрослых
Причины контактного дерматита
Контактный дерматит происходит при реакции кожи на то или иное вещество.
Это может быть:
- раздражитель — вещество, которое повреждает кожу;
- аллерген — вещество, которое вызывает чрезмерную иммунную реакцию организма.
Простой контактный дерматит развивается при прямом контакте кожи с раздражителем. Раздражитель повреждает верхний слой кожи, вызывая покраснение, зуд, жжение или чувство острой боли. Простой контактный дерматит может возникать при частом контакте со слабым раздражителем, например, мылом или чистящим средством. В то же время, для развития этого дерматита может быть достаточно и однократного кратковременного контакта с сильным раздражителем.
У тех, кто страдает атопическим дерматитом, риск контактного дерматита возрастает. Примеры распространенных раздражителей:
- чистящие средства и мыло;
- обеззараживающие и бактерицидные средства;
- ароматизирующие вещества и стабилизаторы в предметах личной гигиены и косметике;
- растворители;
- машинные масла;
- химические средства, например, дезинфицирующие средства;
- кислоты и щелочи;
- цемент;
- порошки и пудры;
- вода, особенно жесткая или сильно хлорированная;
- пыль;
- земля;
- некоторые растения, например, ломонос, морозник и виды горчицы.
Если ваша работа связана с раздражающими веществами или условиями повышенной влажности, риск заболеть контактным дерматитом повышается. Если контактный дерматит вызван веществом, с которым вы работаете, это называется профессиональный дерматит. Этот тип дерматита чаще встречается у представителей следующих профессий:
- уборщики и дворники;
- работники пищевой промышленности;
- парикмахеры и косметологи;
- работники животноводческой сферы (рыбаки, фермеры);
- инженеры и строители;
- медицинские работники (включая стоматологов и ветеринаров);
- сотрудники типографии и художники.
Если вы уже болеете контактным дерматитом, симптомы могут обостряться из-за следующих факторов:
- высокая температура;
- холод;
- трение (тесный контакт с раздражителем);
- низкая влажность (сухой воздух).
Все это повышает риск появления симптомов при простом контактном дерматите.
Контактный аллергический дерматит возможен при контакте с аллергеном, который вызывает нестандартную реакцию вашей иммунной системы. Иммунная система — это естественная защита организма от инфекций и заболеваний. Во время аллергической реакции иммунная система может атаковать здоровые клетки и ткани. Из-за этого кожа болит и воспаляется.
При первом контакте с аллергеном того или иного типа ваш организм становится чувствительным к нему. Для развития аллергической реакции нужен повторный контакт. Тогда на коже появляется зудящая красная сыпь. Распространенные аллергены, которые могут вызывать контактный дерматит:
Угревая сыпь (акне)
Вульгарные угри (acne vulgaris) (Рис. 4) — хроническое воспалительное заболевание кожи и волосяного покрова. Ассоциированное с СИЗ акне, которое можно рассматривать как подтип механической угревой сыпи, встречается как у людей с акне в анамнезе, так и у тех, кто ранее не страдал от высыпаний. Такой тип высыпаний связан с ношением хирургических масок и респираторов N95 . Считается, что патогенез ассоциированных с СИЗ акне имеет три ключевых аспекта:
- Создание влажного микроклимата внутри маски.
- Слизистая оболочка может быть заселена бактериями, которые увеличивают бактериальную нагрузку на окружающую кожу.
- Эффект трения плотно прилегающей маски может повредить устье фолликулов, вызывая раздражение, пагубный эффект которого усугубляется высокой температурой и влажностью .
Ретиноиды, такие как гель-крем адапален, один или в комбинации с кремом с бензоилпероксидом один раз в день, могут использоваться в легких случаях. При умеренных и тяжелых высыпаниях можно добавлять в схему лечения пероральный тетрациклин, такой как лимециклин 408 мг один раз в день в течение 12 недель .
Рисунок 4 | Акне
Периоральный дерматит
Периоральный дерматит представляет собой пятнистую эритему с очень маленькими папулопустулами, поражающими периокулярную и периоральную кожу молодых женщин (с сохранением красной каймы губ). Он может быть как идиопатическим, так и вызванным использованием косметики или местных кортикостероидов прямо или косвенно (через пальцы, которые наносят средство на другой участок кожи). Ношение маски может предрасполагать к развитию периорального дерматита по причинам, аналогичным тем, которые перечислены для атопического и себорейного дерматита. Лечение включает прекращение применения кремов и упрощение ухода за кожей. В более легких случаях достаточно местных антибиотиков, таких как эритромицин, но часто требуется четырехнедельный курс тетрациклина — например, 408 мг лимециклина один раз в день .
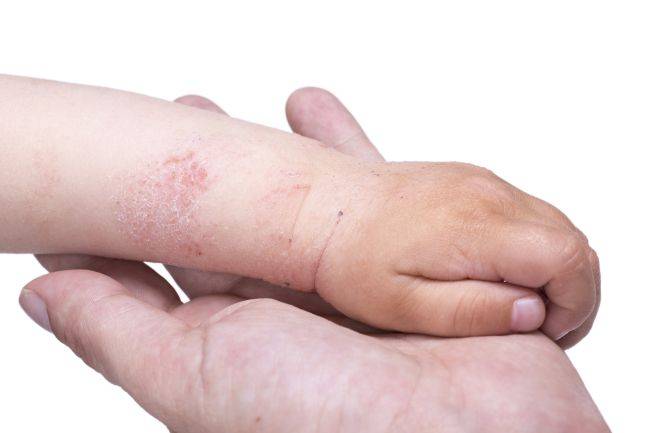
Симптомы заболевания
Для каждого вида дерматита характерны свои признаки заболевания. Они могут быть схожи между собой, поэтому зачастую даже опытному дерматологу нелегко определить разновидность образовавшегося дерматита. В таких случаях он опирается на то, какой конкретно раздражитель повлиял на изменения состояния кожи. К основным симптомам дерматита на лице относят следующие проявления:
- появление на коже ярко-красных высыпаний;
- сильный кожный зуд и жжение в области пораженных участков;
- шелушение кожи;
- образование легко отстающих тонких корочек на поверхности кожи;
- образование пузырьков с жидкостью на коже;
- появление папул, мокрых эрозий, трещин, ранок на коже (эти симптомы относят к хроническому дерматиту).
 себорейный дерматит на лице
себорейный дерматит на лице
Дерматит на коже тела
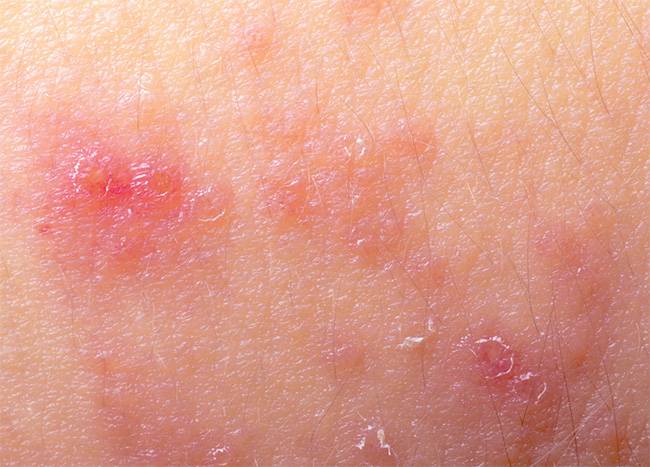
Диагностировать болезнь может врач-дерматолог. Обратитесь к нему, если вы заметили у себя первые симптомы.
Симптомы
Типичные проявления заболевания кожи:
- покраснение
- появление зуда
- расчесы
- гнойнички
- шелушение кожи
Аллергические дерматиты могут сопровождаться затяжным насморком, приступообразным кашлем, заложенностью носа и чиханием. Острый дерматит обычно характеризуется образованием подкожных пузырьков, наполненных бесцветной жидкостью. При мокром дерматите на коже образуются покраснения и глубокие трещины, из которых сочится гной или лимфа. Сухой дерматит характеризуется шелушением и ощущением стянутости кожи. Так как вылечить кожу реально, никогда не стоит опускать руки, какие бы симптомы ни были у болезни!