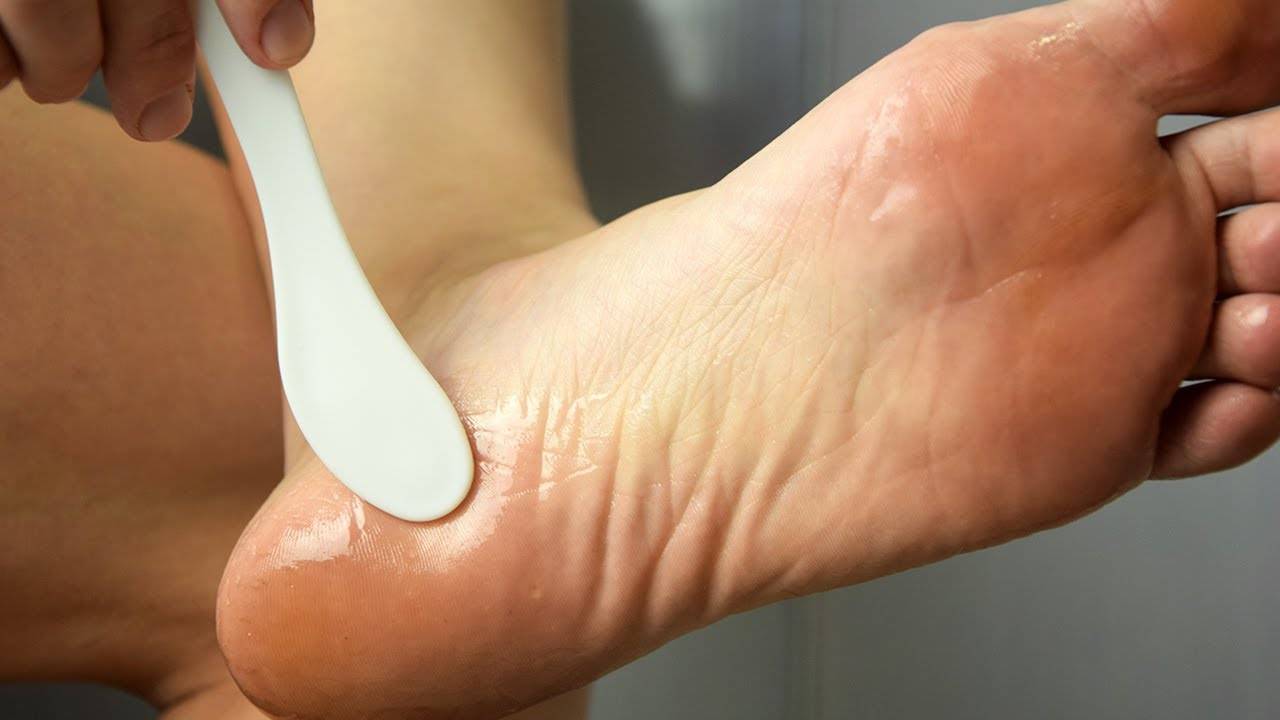
Как выглядят вросшие волосы
Вросшие волосы не являются опасным кожным заболеванием, но могут причинить человеку массу неудобств и дискомфорт. Вросший волос – это небольшое по размеру образование бурого или красноватого цвета на кожном покрове в виде бугорка с серозным или гнойным содержимым, в котором может просматриваться (или не просматриваться) растущий волос.
Врастание волосков происходит из-за того, что после бритья, лазерной эпиляции
или депиляции волосы растут не наружу, а вглубь кожи, вызывая воспаление и раздражение. Это происходит потому, что мертвая кожа засоряет волосяную фолликулу, заставляя волосы расти под кожу, а не вверх и наружу.
Что назначают при хронических болях
Терапия при артрозе и артрите, подагре и тендините будет разной. Почти всегда на начальном этапе лечения пациенту назначают обезболивающие препараты в виде таблеток или уколов. Если есть инфекция и открытая рана, обязательны антибиотики. В разных случаях целесообразно пропить курс противовоспалительных средств и антигистаминных. Пациенту также порекомендуют комплекс упражнений для того, чтобы укрепить стопы и голеностопы.
Также при хронических болях, в зависимости от диагноза, могут назначить:
- местные средства;
- витаминные комплексы с кальцием и витамином D;
- хондропротекторы;
- препараты из группы антиревматики;
- препараты для улучшения кровоснабжения.
Укрепить голеностоп и предупредить возможные травмы помогает специальная гимнастика, например, такая:
https://youtube.com/watch?v=B45A1vlSjcQ
При артрозе показаны внутрисуставные инъекции протеза синовиальной жидкости непосредственно в суставную полость. Полностью вылечить это хроническое заболевание невозможно, но вполне реально снизить выраженность боли, вызванной трением поврежденных хрящей. Гель попадает в сустав и раздвигает трущиеся поверхности, а также улучшает амортизационные свойства синовиальной жидкости. Этот терапевтический метод сегодня считается наиболее прогрессивным.
Как убрать мозоль на ногах народными способами
Лечение мозолей на ногах очень эффективно при выполнении простейших народных способов с использованием доступных ингредиентов.
Инжир
Ногу с мозолью тщательно распарить, хорошенько вытереть. Взять инжир, разрезать его, приложить к больному месту. Привязать инжир бинтом, оставить на несколько часов (лучше делать перед сном). Если выполнять процедуру ежедневно, то мозоль быстро отмякнет и легко отделится.
Лук
Есть два способа, как убрать мозоль при помощи лука. Первый способ: требуется шелуха от одной луковицы, которую следует залить уксусом и выдержать 14 дней. Затем перед сном на толстую, грубую мозоль прикладывают шелуху слоем в 2 мм приклеивают пластырем. Утром можно быстро и без боли отделить мозоль от кожи.
Второй способ таков: очистить луковицу, половинку ее залить уксусом и оставить на сутки в тепле. В течение нескольких дней утром, вечером прикладывают к мозоли пластинку лука, закрепляют пластырем. Носят повязку 1 час, курс лечения – до удаления мозоли.
Чернослив
Одну ягоду чернослива варят в молоке до мягкости. Затем еще горячий чернослив накладывают на мозоль, закрепляют бинтом, выдерживают до остывания. Делать процедуру каждый день, после чего мозоли, как правило, исчезают самостоятельно.
От боли при образовании мозолей
Часто мозоль вызывает очень болезненные ощущения. По вечерам при таком симптоме рекомендуется делать ванночки с марганцовкой. Несколько гранул марганцовки разводят в нужном объеме воды так, чтобы вода была розовой. Всыпают пару ложек соли, выдерживают в ванночке ноги около 20 минут, после не вытирают. Облегчение после водного сеанса значительное, боли быстро проходят.
Старинный способ лечения мозолей
В давние времена люди легко избавлялись от мозолей специфическим способом. Брали медные пятаки, капали на них свечное сало, оставляли на 3 суток. На пятаках образуется зеленая мазь, которой смазывают натоптыши, перевязывают и оставляют на ночь. Больные участки быстро освобождаются от грубой кожи, боль проходит.
Календула и подорожник
Лечение мозолей на ногах возможно и при помощи цветков календулы. Несколько цветков (см. самый верхний рисунок к этой статье) распаривают кипятком, делают из них кашицу. Ее прикладывают к мозоли, сверху накрывают листом подорожника, привязывают при помощи бинта. Если провести 7 сеансов, натоптыш самостоятельно исчезнет.
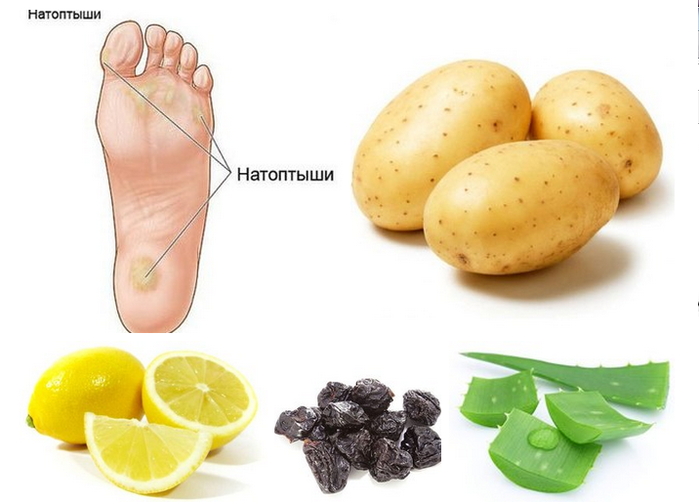
Лук, картофель и алоэ
Чтобы размягчить и удалить мозоль без риска инфицирования кожи и безболезненно, нужно провести такую процедуру. Добавить в теплую воду немного мыльной стружки, выдержать в ванночке ноги 15 минут. После сделать кашицу из половинки луковицы, маленькой картофелины, листа алоэ. Эту кашицу привязывают к мозоли на всю ночь. Утром огрубевшая кожа легко снимется при помощи пемзы. Процедуру рекомендуется провести еще хотя бы раз, чтобы удалить остатки отмерших тканей.
Лимон
Если на пятке сформировалась крупная сухая мозоль, нужно в течение недели на ночь делать следующую процедуру. Дольку лимона с коркой прикладывают к мозоли под повязку, снимают на утро. Через неделю натоптыш снимется щеткой или пемзой без боли.
Яичная пленка
Свежие, недавно образованные мозоли легко удаляются пленкой от яйца. Нужно сварить яйцо вкрутую, отделить пленку, которая находится между скорлупой и содержимым яйца. Пленку прикладывают к мозоли наподобие пластыря, так как она быстро приклеивается. Мозоль проходит и не успевает загрубеть.
Помидор
Измельченный в кашицу помидор греют на огне 5 минут, а теплую массу на марле приспосабливают к натоптышу, закрепив пластырем. Делают сеанс дважды в день одну неделю. Мозоль исчезает безвозвратно.
Профилактика
Конечно, мы не можем ходить босиком и тем самым предохранять ноги от мозолей. Но следует по возможности разуваться и ходить по квартире или по траве без обуви. Таким образом, нормализуется кровоток во всех тканях ступней и можно избежать появления мозолей на ногах.
При покупке обуви следует очень внимательно ее осматривать и примерять. Обувь не должна быть жесткой и грубой, она не должна давить. Предпочтительнее не подбирать обувь с узкими носами. Между туфлей и ногой должно быть свободное пространство, чтобы нога не потела, а был достаточный приток воздуха. В противном же случае будет усиливаться выработка пота и ноги покроются натертостями. Лучше всего покупать обувь во второй половине дня, когда нога уже немного отекла.
Обрабатывать ноги антиперспирантом, сейчас они создаются специально для ступней. Можно обработать этим препаратом и обувь изнутри.
С собой желательно иметь узкий лейкопластырь, который поможет прикрыть проблемные зоны. А для мозолей уже существующих есть специальные приклеивающиеся прокладки, середина которых вдавлена. Такие прокладки уменьшают контакт мозоли с обувью, устраняют боль и предотвращают дальнейшее воздействие обуви на пораженную кожу.
За ногами, пораженными мозолями, следует тщательнее ухаживать и периодически счищать мозоли пемзой.
Как лечить бородавки на стопе?
Окончательное решение о том, как удалить бородавки на ноге, следует принимать только после консультации со специалистом и назначения медикаментозных средств для системного укрепления иммунитета или препаратов для лечения сопутствующих заболеваний, однако удаление подошвенных бородавок современными аппаратными методиками является лучшим вариантом терапии данных новообразований. Выделяют несколько способов, позволяющих раз и навсегда избавиться от бородавки на ступне ноги:
- Удаление подошвенной бородавки лазером;
- Электрокоагуляция;
- Криодеструкция;
- Радиоволновая методика;
- Хирургическое иссечение.
Лазерное удаление подошвенной бородавки – золотой стандарт среди всех вышеперечисленных методик, поскольку данный способ предполагает бесконтактное направленное воздействие светового луча только на патологические клетки новообразования, не затрагивая при этом прилегающих структур. Во время удаления бородавок на стопе при помощи лазера, происходит поэтапная трансформация световой энергии в тепловую, что приводит к испарению клеток, на которые производиться воздействие.
Во время процедуры, пациент не испытывает боли и дискомфорта, так как область приложения светового луча заранее обрабатывается раствором местного анестетика. Кроме того, лазерная деструкция единственная методика позволяющая удалить бородавку на стопе с минимальным следом от воздействия на коже.
Многочисленные истории в интернете о самопроизвольном исчезновении подошвенных бородавок, безусловно, имеют определенную основу, однако это происходит настолько редко, что рассчитывать на такой исход не стоит. Халатно относясь к первичному новообразованию, пациент рискует стать обладателем разросшейся колонии бородавок, которые со временем будут вызывать болезненность не только при ходьбе, но и в спокойном состоянии.
Специалисты клиники “НЕОМЕД” помогут дифференцировать подкожное новообразование и проведут лазерную коррекцию недостатка на современном, высокоизберательном лазерном аппарате «Ланцет», оставив проблему бородавок на подошве стоп в прошлом всего за один сеанс.
Как избавиться от мозоли?
Чтобы избавиться от мозолей, достаточно временно исключить активность, которая провоцирует натирание кожи. Убрать сухую мозоль можно вручную: необходимо распарить кожу рук и убрать огрубевшие участки с помощью пемзы. Кроме того, хирург может рекомендовать использование кератолитических средств, которые размягчают кожу. Самостоятельно удалять мозоли с помощью кератолитиков нельзя при диабете и патологиях иммунной системы, поскольку после удаления может образоваться рана, через которую в организм может попасть инфекция
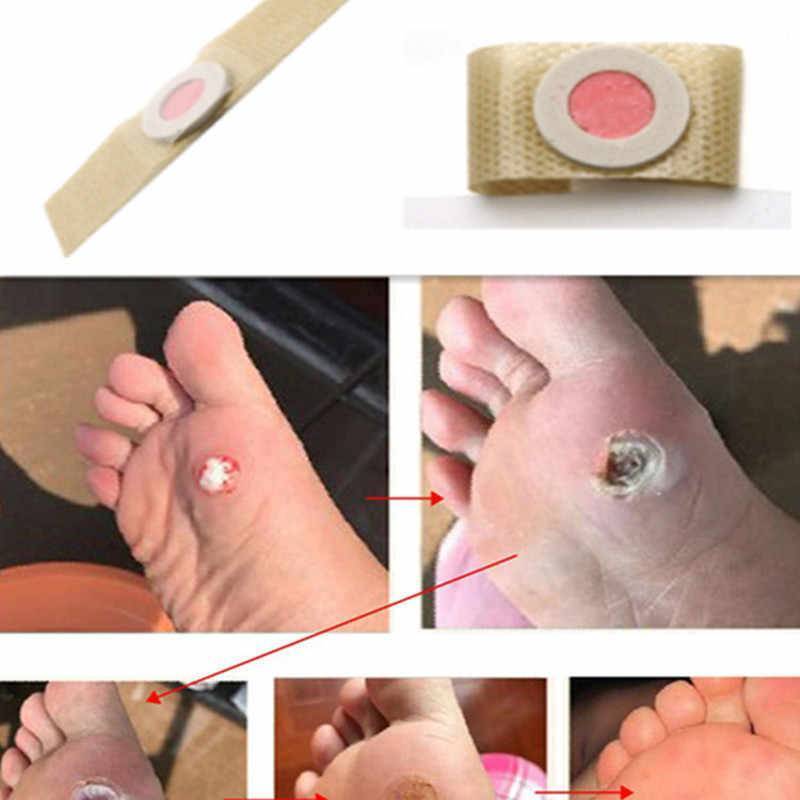
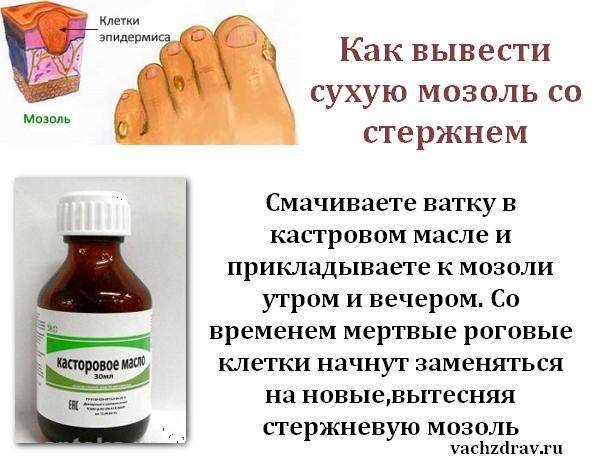
Следует обратиться к врачу, если на мозоль больно наступать или прикасаться к ней, поскольку подобный симптом может свидетельствовать о наличии пяточной шпоры — кальцифицированного нароста на поверхности кости. Удаление стержневой мозоли проводит врач потому, что извлечение стержня в домашних условиях неэффективно и небезопасно.
Чтобы быстро вылечить водяную мозоль и избежать ее повреждения, необходимо уменьшить контакт воспаленной кожи с обувью: между пальцами можно положить поролоновую вставку или ватный шарик. Если водяная мозоль лопнула, то врач назначает использование ранозаживляющих средств с антисептическим эффектом.
Удаление стержневой мозоли проводится хирургическим путем с использованием местной анестезии. Сначала хирург срезает кератиновый нарост на коже, а после вытаскивает стержень. Чтобы ускорить процесс заживления и не допустить заражение раны, на протяжении нескольких дней после процедуры удаления мозоли рекомендуется носить стерильную повязку. Хирург также назначает местное применение антисептических средств в течении двух-трех недель после удаления стержневой мозоли.
Лечение
В большинстве случаев локтевой бурсит может быть излечен самостоятельно с помощью уменьшения нагрузки на локоть. Но в некоторых случаях требуется медицинское вмешательство вплоть до хирургического.
Консервативное лечение локтевого бурсита включает:
- Покой и изменение деятельности. Пациентам с локтевым бурситом необходимо избегать деятельности связанной с давлением на локоть. Ношение налокотников также может помочь защитить локтевую сумку от давления или дополнительного раздражения.
- Холод. Прикладывание холодных компресс к опухшему локтю в течение 20 минут два или три раза в день может помочь облегчить симптомы и уменьшить отек.
- Компрессия. Использование эластичного бинта обернутого вокруг пораженного сустава может помочь снизить отек.
- Элевация. Подъем локтя на уровень сердца или выше уменьшает приток крови и тем самым уменьшает воспаление.
Медикаментозное лечение. Нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен (например Advil), напроксен (например, Aleve), и ингибиторы ЦОГ-2 (например, Celebrex) могут уменьшить отек и воспаление и облегчить боль, связанную с локтевым бурситом.
Аспирация. Аспирация опухшей бурсы с помощью иглы и шприца позволяет сразу же сбросить давление. Аспирация также проводится для тестирование жидкости на микробы. (Положительный тест будет означать, септический бурсит).
Инъекции кортикостероидов. Симптомы бурсита могут быть значительно уменьшены с помощью инъекции кортикостероидов. Кортикостероиды является мощными противовоспалительными препаратами, и введение их непосредственно в воспаленную бурсу, как правило, значительно уменьшают боль и отек. Тем не менее, инъекции кортикостероидов имеют потенциальные побочные эффекты, такие как инфекции и дегенерации кожи на локте. Таким образом, эти инъекции, как правило, назначаются при упорно текущих бурситах и не эффективности другого лечения.
Антибиотики. Септический бурсит локтевого отростка требует назначения антибиотиков. Выбор антибиотика зависит от того микроорганизма который является причиной инфекции (чаще всего золотистый стафилококк). У большинства людей с септическим бурситом лечение антибиотиками достаточно эффективно в некоторых случаях требуется госпитализация и внутривенное введение антибиотиков.
Причины образования мозолей на стопе
Сухие и влажные мозоли на подошвах образуются при избыточном давлении или трении. То есть в любом случае имеется какой-то механический фактор, который нарушает целостность кожного покрова и провоцирует клеточные изменения.
Чаще всего мозоль выявляется на пятке, плюсне, подошве, подушечке пальца. Причиной этому могут быть:
- ношение обуви без чулочно-носочных изделий (на голую ногу);
- ношение тесной, неправильно подобранной обуви (особенно страдают мизинцы и большие пальцы);
- несоблюдение правил гигиены ног;
- неправильный подбор носков/чулок (если они больше по размеру, то они комкаются, из-за чего возникают складки и в последствие – мозоли; если же они меньше по размеру, то такие изделия часто спадают с ноги и также образуют складки, оголяют ноги, провоцируя формирование мозолей);
- длительное хождение по неровной поверхности (нагрузка на стопу перераспределяется неравномерно).
Зачастую мозолистые образования на подошвах образуются у людей определенных профессий: бегунов, футболистов, гимнастов, танцоров, строителей, курьеров и др. В зоне риска пациенты с избыточным весом, дефицитом или профицитом витаминов, минералов, некоторых микроэлементов.
Помимо явного трения и давления мозоли образуются и ввиду внутренних причин. Спровоцировать развитие мозолистых образований могут:
- сахарный диабет (нарушается питание тканей, из-за чего стопы становятся более уязвимыми и подверженными травмам);
- плоскостопие и другие анатомические особенности стоп;
- ревматоидный артрит;
- нарушение осанки (из-за искривления позвоночника может меняться походка, что меняет нагрузку на стопы);
- костная шпора, из-за которой пациент меняет положение стопы при ходьбе и увеличивает давление на отдельные зоны подошвы ног;
- варикозная болезнь;
- гипергидроз стоп (избыточное потоотделение ног).
Распространенные травмы
Чаще всего причиной болей в щиколотке являются различные травмы. Причем, подвержены им люди в любом возрасте. Это место очень уязвимо, поэтому даже у людей, не подвергающихся большим нагрузкам, травма может случиться в любой момент.
Самыми распространенными из них являются такие повреждения:
- растяжение связок;
- перелом;
- ушиб;
- вывих голеностопного сустава.
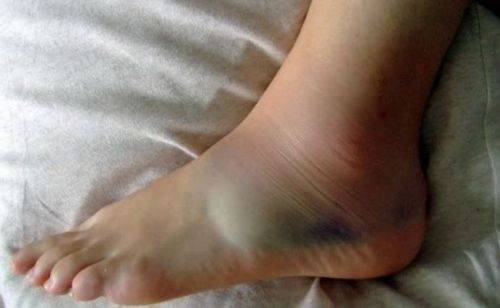 Даже небольшой ушиб в области щиколотки приводит к появлению отека и гематомы
Даже небольшой ушиб в области щиколотки приводит к появлению отека и гематомы
Ушиб
Это самая распространенная травма щиколотки. Произойти она может при ударе о твердую поверхность, падении тяжелого предмета на ногу или при падении. Выступающие косточки лодыжки являются уязвимым местом для таких воздействий. Ушиб щиколотки может быть очень болезненным, так как в этом месте проходит много нервных волокон, а нагрузка на нее высокая даже при стоянии.
Растяжение
В области щиколотки располагаются несколько крупных связок, выдерживающих большую нагрузку. Поэтому они подвержены различным травмам. Чаще всего случается растяжение щиколотки. Оно может произойти при повышенных нагрузках, несоблюдении техники безопасности при занятии спортом, а также из-за ношения неудобной обуви.
После такой травмы быстро развивается отек, появляется резкая боль при ходьбе или при пальпации. В основном она локализуется немного ниже щиколотки.
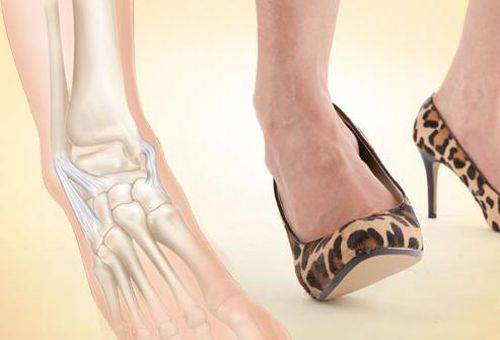 Вывих щиколотки часто случается при хождении на каблуках
Вывих щиколотки часто случается при хождении на каблуках
Вывих
При резком неудачном движении, прыжке, а также из-за подворачивания ноги при наступании на кочку или камушек, может возникнуть вывих голеностопного сустава. Повреждается при этом и лодыжка. В основном отек и покраснение в этом случае возникают на ее наружной стороне, а пятка выворачивается внутрь.
Разница между вывихом и подвывихом сустава заключается в том, что последний сопровождает различные хронические суставные патологии: артрит или артроз. Подвержены такой травме полные люди, а также те, кто ведет малоподвижный образ жизни. Ведь связочный аппарат у них ослаблен и не может удерживать сустав при повышенных нагрузках. В таких случаях нога может подворачиваться даже при обычной ходьбе.
Перелом
Самая сложная травма щиколотки – это перелом. Он представляет собой отрыв костей голени вместе с сухожилиями от места их прикрепления. Обычно травмируются обе стороны лодыжки. Кроме того, могут повредиться кровеносные сосуды, мягкие ткани, нервные сплетения. Сопровождается перелом сильной болью, локализующейся в области щиколотки или под ней. Кроме того, часто появляется отечность, деформация сустава, повреждение мягких тканей, вплоть до разрывов связок.
Но чаще встречается так называемый стрессовый перелом щиколотки. Постоянные повышенные нагрузки, а также сильное давление на область лодыжки из-за лишнего веса вызывает появление микротрещин на костях. Такое состояние вызывает ноющие боли, которые со временем становятся постоянными.
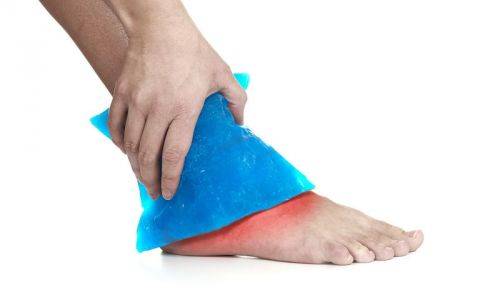 Холодный компресс поможет снять боль и отек после травмы
Холодный компресс поможет снять боль и отек после травмы
Причины псориаза локтей
Псориаз на локтях – это такое же хроническое кожное заболевание, как псориаз на любом другом участке тела. Основная причина развития – измененная наследственность. Если она есть, то организм теряет способность правильно адаптироваться в окружающей среде. На него могут воздействовать внешние и внутренние провоцирующие факторы, нарушая взаимодействие с окружающей средой. Это приводит к нарушению обмена веществ и работы иммунной системы, проявляющихся в характерных высыпаниях на коже.
Основные факторы, провоцирующие развитие патологического процесса:
- постоянное раздражение кожи в области локтевых суставов – механическое (локти опираются на неровную поверхность), химическое (раздражение различными химическими веществами на производстве) и т.д.;
- неправильное питание – постоянное употребление острых, соленых, кислых продуктов, питание всухомятку;
- частные стрессы, высокие эмоциональные нагрузки;
- постоянное недосыпание, бессонница;
- частое курение, злоупотребление спиртным;
- гормональные нарушения;
- кожные аллергические процессы;
- грибковые и вирусные кожные заболевания;
- дисбактериоз кишечника, в том числе на фоне антибактериальной терапии;
- очаги инфекции в организме;
- простудные заболевания
Под действием одного или нескольких факторов происходят изменения в обмене веществ, а затем в иммунной системе. Иммунитет начинает бурно реагировать на любые воздействия, при этом страдают и собственные клетки кожи. Механизм развития псориатического процесса включает:
- очень быстрое деление поверхностных клеток эпителия, их ороговение и отшелушивание;
- аутоиммунное воспаление – развивается в результате образования в крови антител, разрушающих собственные клетки кожи.
В результате этих процессов на коже образуются папулы, приподнятые над окружающей кожей из-за воспалительного инфильтрата. Сверху они покрыты шелушащимся эпителием.
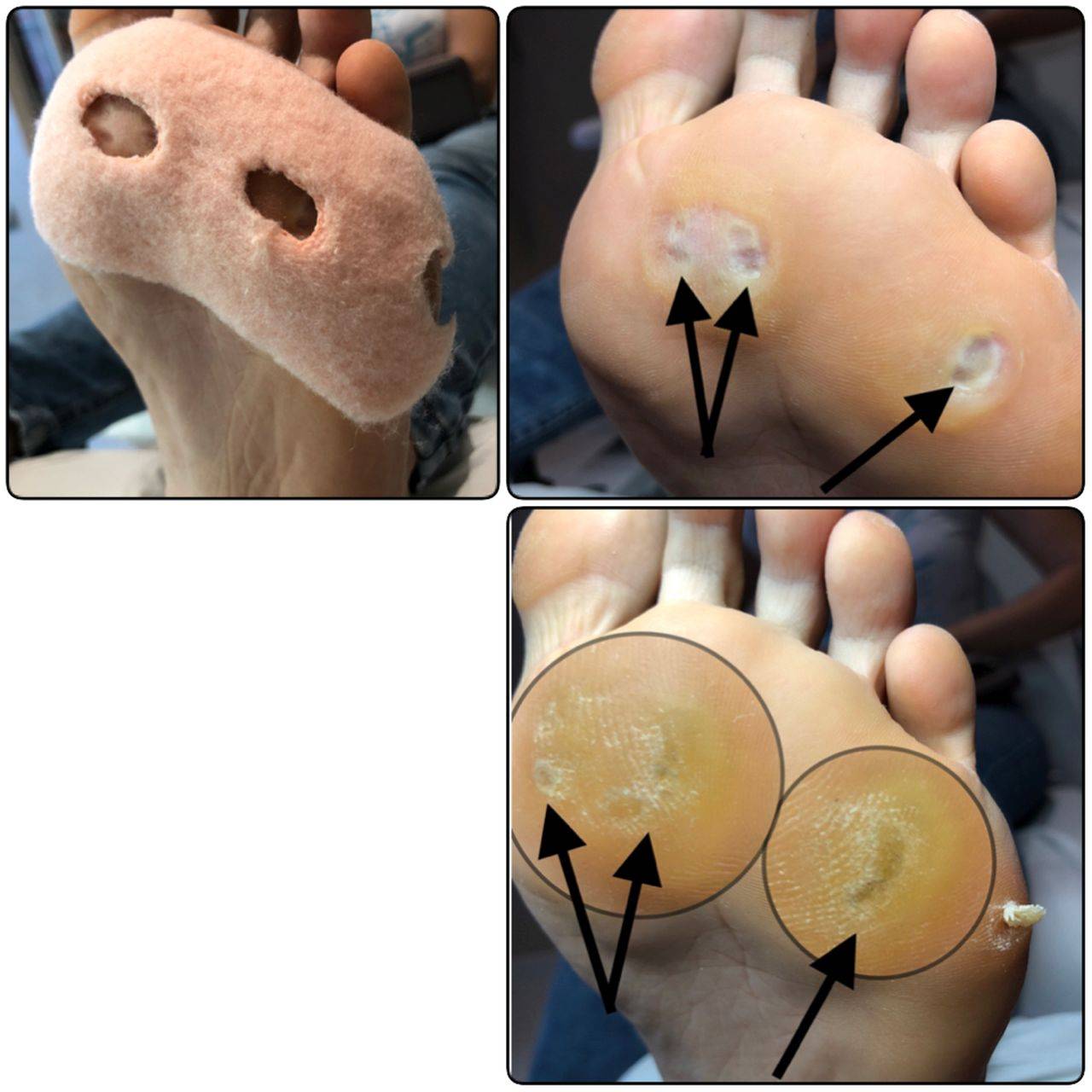
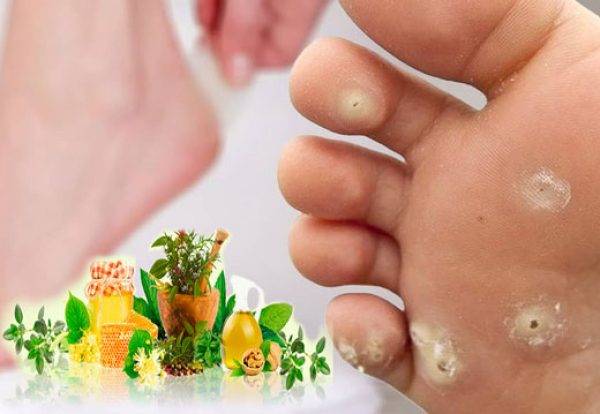
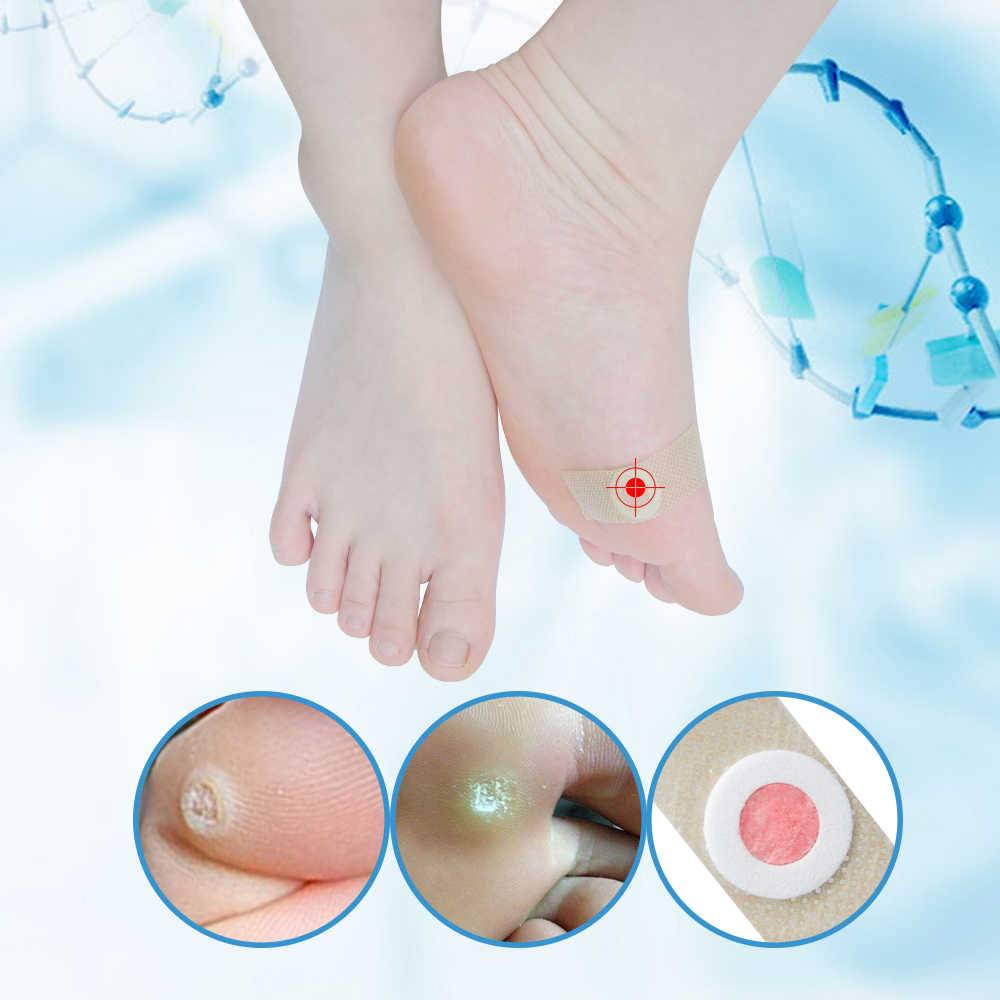
Симптомы образования мозолей на стопе
Симптоматика проявляется по-разному и зависит от вида мозоли. Чаще они локализуются на внутренней стороне пальца или подошвы, но бывают случаи, когда они образуются снаружи.
Выделим основные разновидности:
- Стержневая мозоль: характеризуется наличие своего рода стержня – уплотненного центра желтого цвета, который представляет собой роговой клеточный слой. Так как корень стержневой мозоли достигает нервных окончаний, при надавливании на центр обычно пациент испытывает болезненные ощущения. Избавиться от нее довольно сложно – она может достигать нервных окончаний, и если не удалить ее полностью, высока вероятность повторного образования.
- Водяная мозоль: характеризуется образованием заполненного пузыря, который может зудеть и чесаться. При надавливании на него человек испытывает боль, при трении и надавливании пузырь может лопаться и вытекать, что приводит к образованию мокнущей раны. Как правило, такие мозоли образуются снаружи пальцев или на пятках. Если ее не лечить, больной начинает испытывать невыносимые болезненные ощущения при ношении обуви.
- Сухая мозоль: характеризуется жесткостью и сухостью, иногда покрывается трещинами и струпьями. Мозоль на стопе может иметь серый или желтоватый цвет, чаще всего на локализуется на пятке или в области пальцев. Для сухой мозоли характерно не глубокое залегание, но, если ее не лечить и не удалять, трещины могут разрастаться и достигать нервов. Избавиться быстро от них не получится – потребуется долгое и комплексное лечение. Поэтому лучше не откладывать удаление и лечить такую сухую мозоль своевременно.
Бородавки на ногах: причины и этиология
Для того чтобы определиться с ответом на вопрос, о том, как лечить бородавки на ногах, необходимо изначально понимать, что данные эпидермальные наросты всегда являются следствием активизации ВПЧ в организме человека. Стать носителем вируса папилломы может каждый человек, непосредственно контактируя с зараженным лицом или используя общие бытовые предметы, однако кожные проявления могут отсутствовать даже при наличии в организме нескольких форм ВПЧ. Что же провоцирует формирование подошвенных бородавок, и о каких патологиях пациента может говорить этот процесс:
- Снижение иммунитета, которое может происходить на фоне серьезных воспалительных и инфекционных состояний, переутомления, плохого питания и нервно-эмоционального напряжения;
- Повреждение целостности эпидермального покрова стоп: трещины и микротрещины, проколы, ожоги и т.д.;
- Нарушение трофики тканей, которое может стать следствием таких патологических состояний как сахарный диабет, атеросклероз, варикоз;
- Сухость кожных покровов, склонность к гиперкератозу кожи;
- Чрезмерная потливость стоп, которая может быть связана с нарушениями в работе сальных и потовых желез;
- Длительное ношение неудобной, сдавливающей ногу, обуви.
Как лечить псориаз на локтях
Лечение псориаза на локтях лучше начинать как можно раньше. И проводиться оно должно по назначению врача-дерматолога. Врач обязательно дает общие рекомендации, разработанные для больных:
- избегать стрессов и тяжелых нагрузок;
- не курить, ограничить употребление алкоголя;
- носить белье из натуральных тканей;
- стараться минимально травмировать кожу в области локтей; при постоянной работе за компьютером можно надевать хлопчатобумажные нарукавники;
- во время мытья под душем не растирать кожу жесткими мочалками;
- после душа наносить на кожу увлажняющее гипоаллергенное средство;
- при работе со средствами бытовой химии (стиральными порошками, чистящими средствами и т.д.) надевать резиновые перчатки;
- правильно регулярно питаться.
Методы лечения псориаза локтей
Полезно знать
- Лечение псориаза на голове
- Лечение псориаза на ногах
- Лечение псориаза на ногтях
- Лечение псориаза на руках
- Лечение псориаза на лице
- Лечение ладонно-подошвенного псориаза
В лечении псориатических процессов все большее значение приобретают немедикаментозные методики, основанные на современных достижениях медицины и тысячелетнем опыте китайских и тибетских врачей. Эти методы можно применять как во время обострения для устранения основных симптомов и ускорения наступления ремиссии, так и во время ремиссии для предупреждения обострения. В лечении псориатических высыпаний на локтях применяют следующие методы:
Рефлексотерапия – древнейший метод воздействия на определенные точки на теле человека с целью восстановления нарушенного здоровья. При псориазе на локтях проводятся следующие курсы лечения:
- иглоукалывание – воздействие на акупунктурные точки (АТ) на теле иглами;
- прижигание – воздействие на АТ полынными сигаретами;
- точечный массаж – воздействием на АТ массажем;
- аурикулотерапия – воздействие на точки, расположенные на ушной раковине;
- вакуум-терапия – воздействие на АТ при помощи разреженного воздуха (специальными банками или аппаратом).
PRP-терапия – активизация защитных сил организма путем введения в места поражения на коже собственной плазмы пациента, обогащенной тромбоцитами; новейший метод, отлично зарекомендовавший себя в лечении псориаза.
Аутогемотерапия – метод, давно применяемый в лечении псориаза, положительно влияющий на работу организма в целом; пациенту внутримышечно вводят его же взятую из вены кровь.
Гирудотерапия – курсы терапии пиявками. Особенно эффективны для профилактики обострений.
Фитотерапия – широко используются лекарственные растения. Подбору таких средств специалисты обучаются по европейским и восточным методикам.
Как происходит отравление свинцом?
Различают следующие пути проникновения свинца в организм:
- Ингаляционный путь – является основным. Предполагает проникновение свинца через дыхательную систему человека, то есть через его легкие. Таким путем свинец проникает в виде пыли, аэрозолей или паров. При этом всасывается от 10 до 30 процентов его соединений.
- Алиментарный путь – встречается реже. Он предусматривает проникновение свинца и его соединений через желудочно-кишечный тракт человека. Встречается при несоблюдении правил личной гигиены. Например, при употреблении пищи в местах, где хранится свинец. Когда свинец проникает через желудочно-кишечную систему человека, то таким образом всасывается от 5 до 10 процентов его соединений.
- Контактный путь – по частоте встречаемости занимает третье место. Данный путь предполагает проникновение свинца через кожные и слизистые покровы. Интоксикация происходит в случаях, когда пренебрегают правилами личной гигиены, например, при не мытье рук после работы со свинцом.
Отрасли промышленности, где используется свинец и его соединения, следующие:
- металлообрабатывающая промышленность;
- добыча свинцовой руды и ее выплавка;
- типографское производство;
- малярные работы;
- производство аккумуляторов и свинцевание телефонного кабеля;
- лакокрасочная промышленность;
- сельскохозяйственная промышленность (борьба с вредителями);
- фармацевтическая промышленность (изготовление мазей, пластырей и примочек);
- фарфорофаянсовое производство;
- гончарное производство;
- керамическое производство.
К профессиям с повышенным риском отравления свинцом относятся:
- агрономы;
- добытчики руды;
- плавильщики свинца;
- аккумуляторщики;
- мельники свинцового порошка;
- чеканщики свинцовых изделий;
- пайщики.
что часто наблюдается в старых домахнапример, латунипротивовзрывногопеченьжелудока именно, с альбуминамиоколо 90 процентовпочки