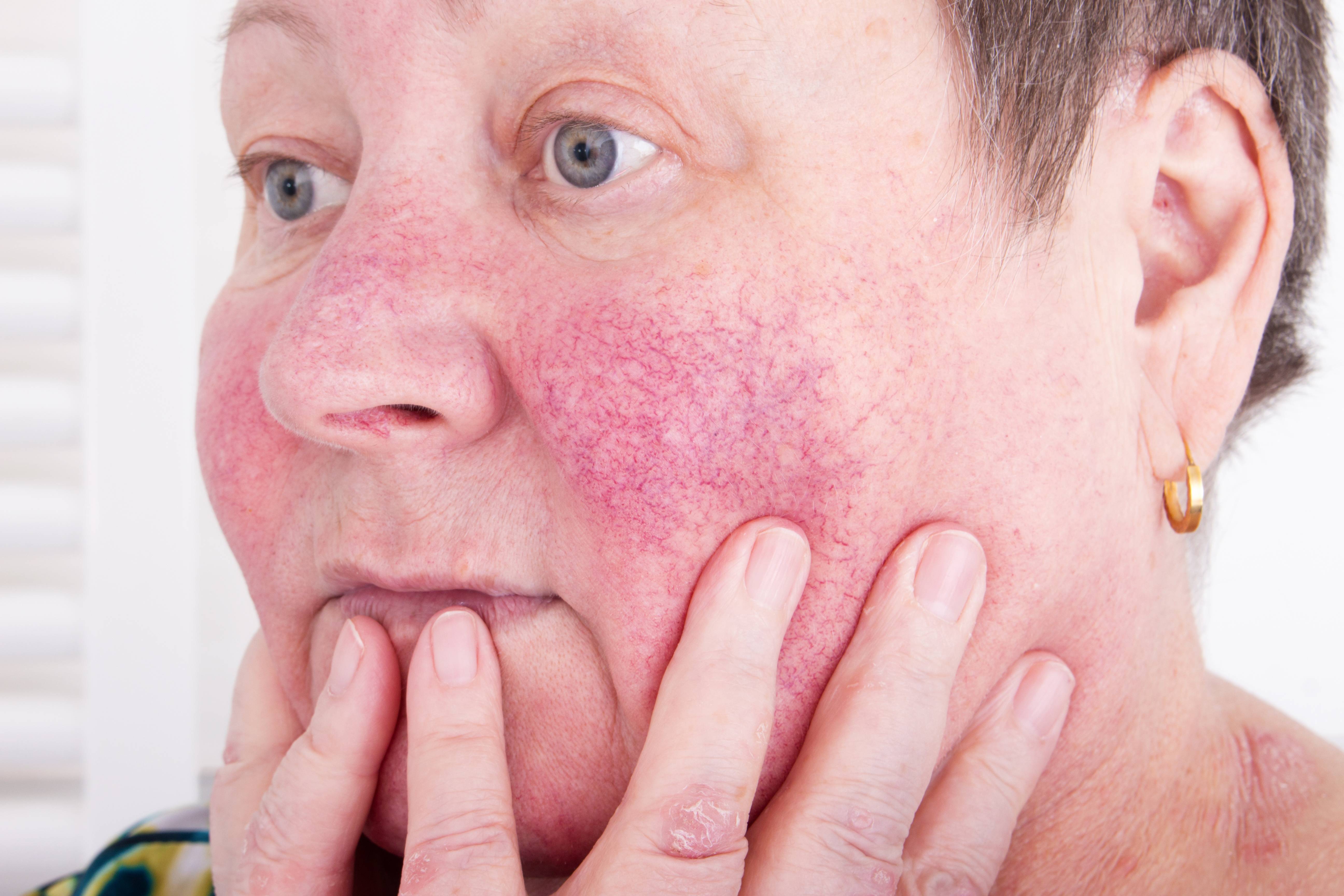
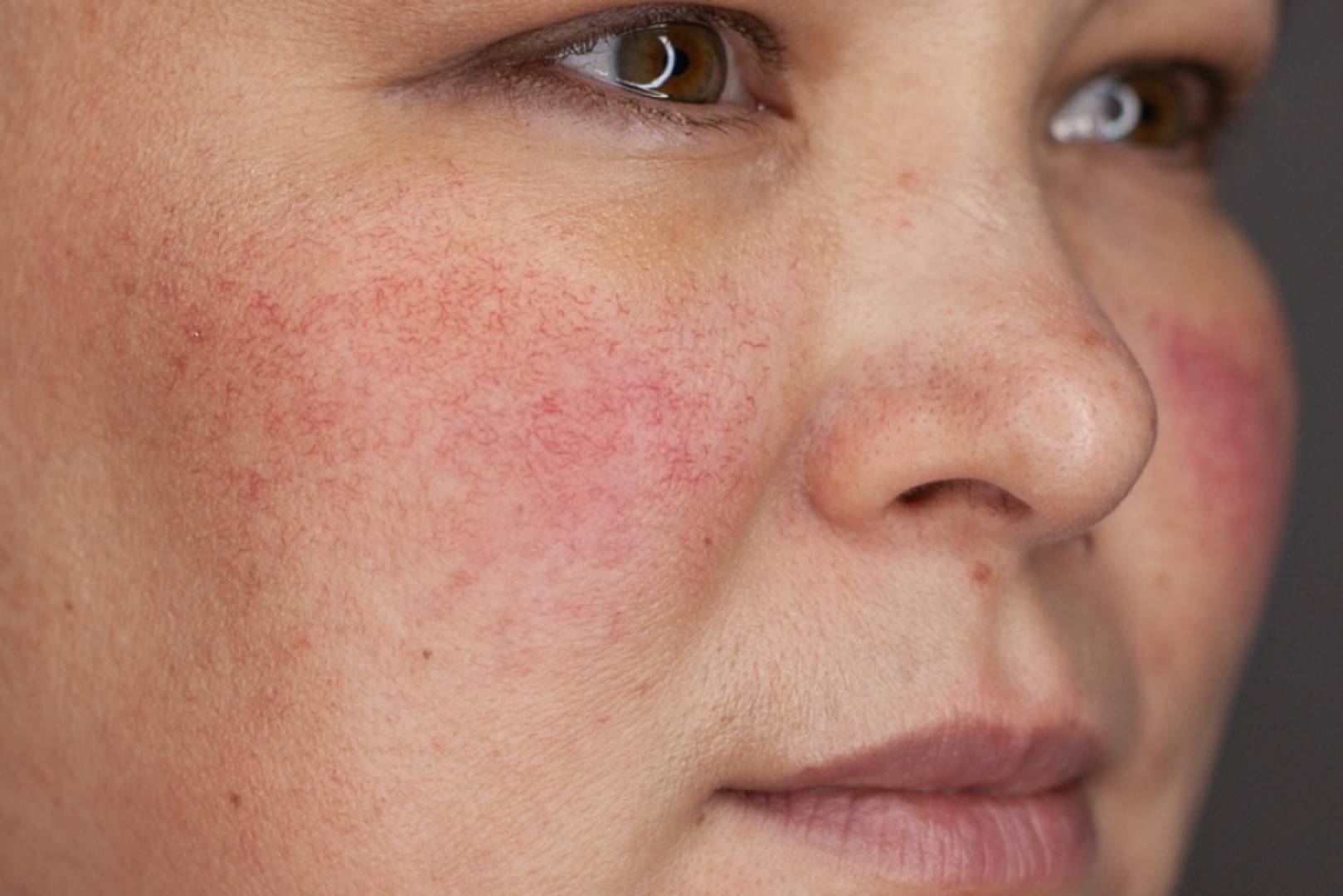
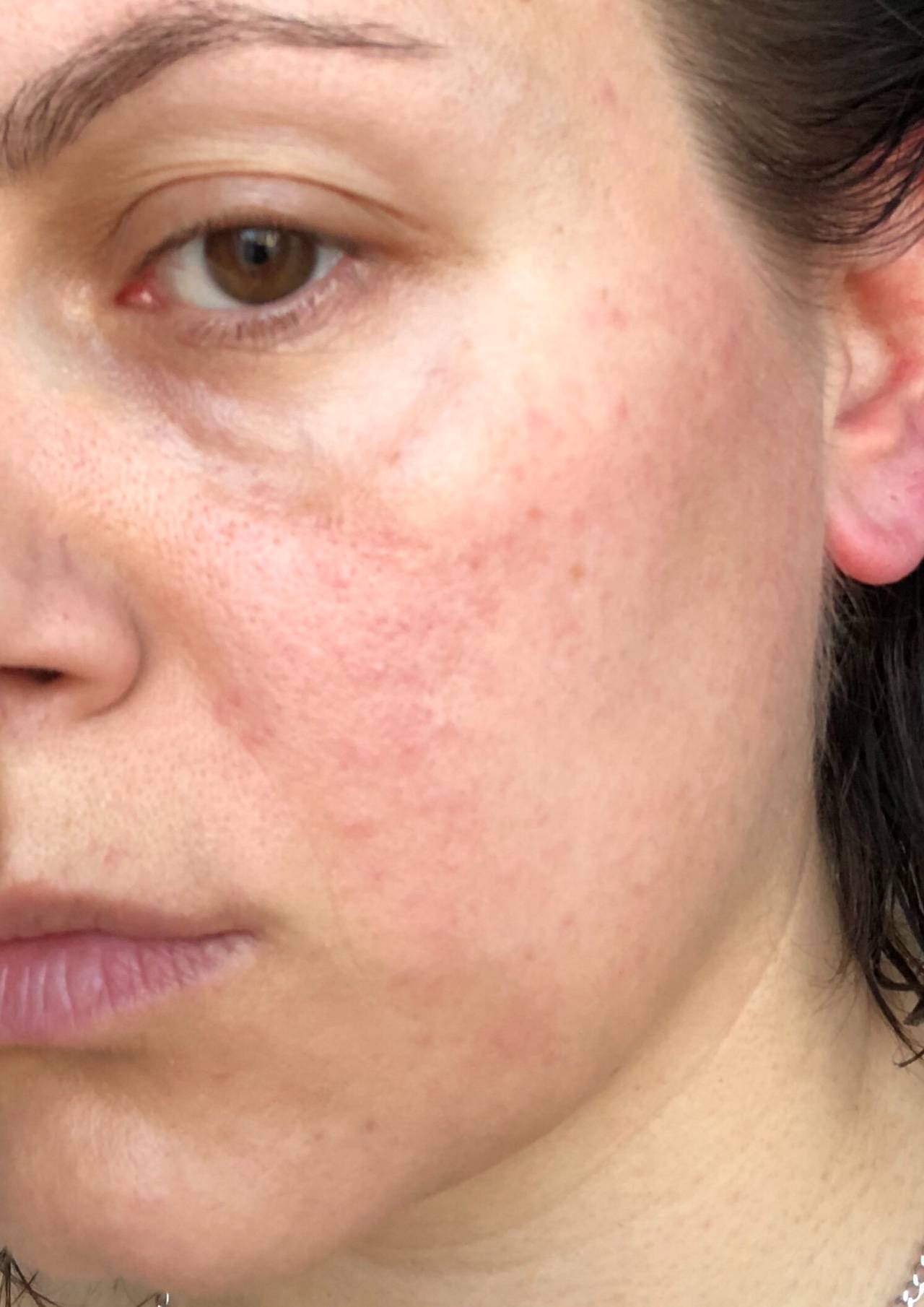
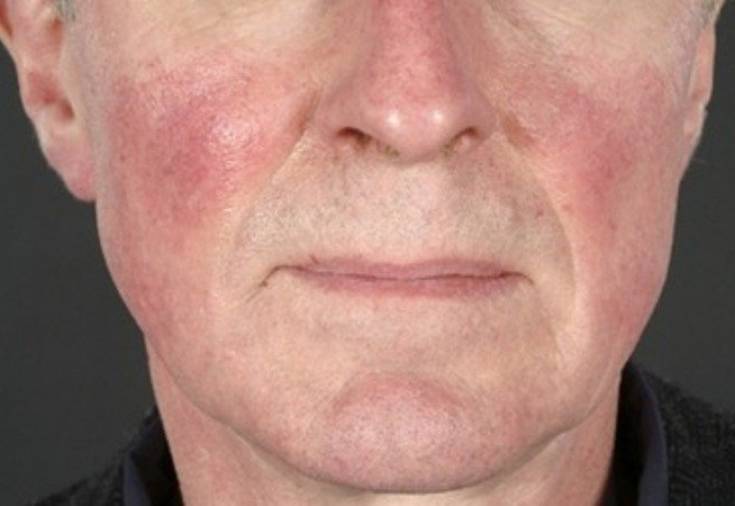
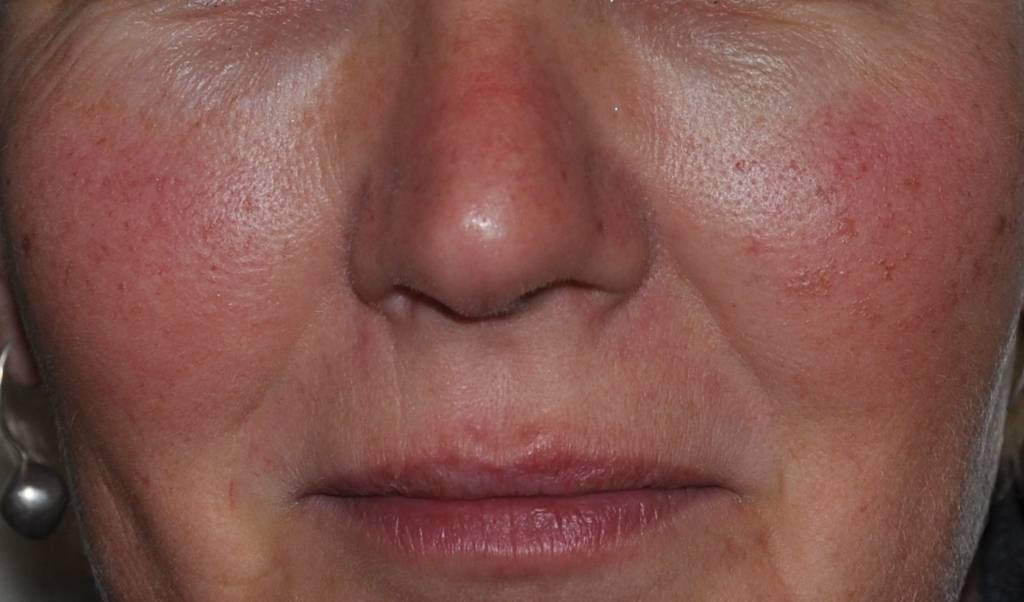
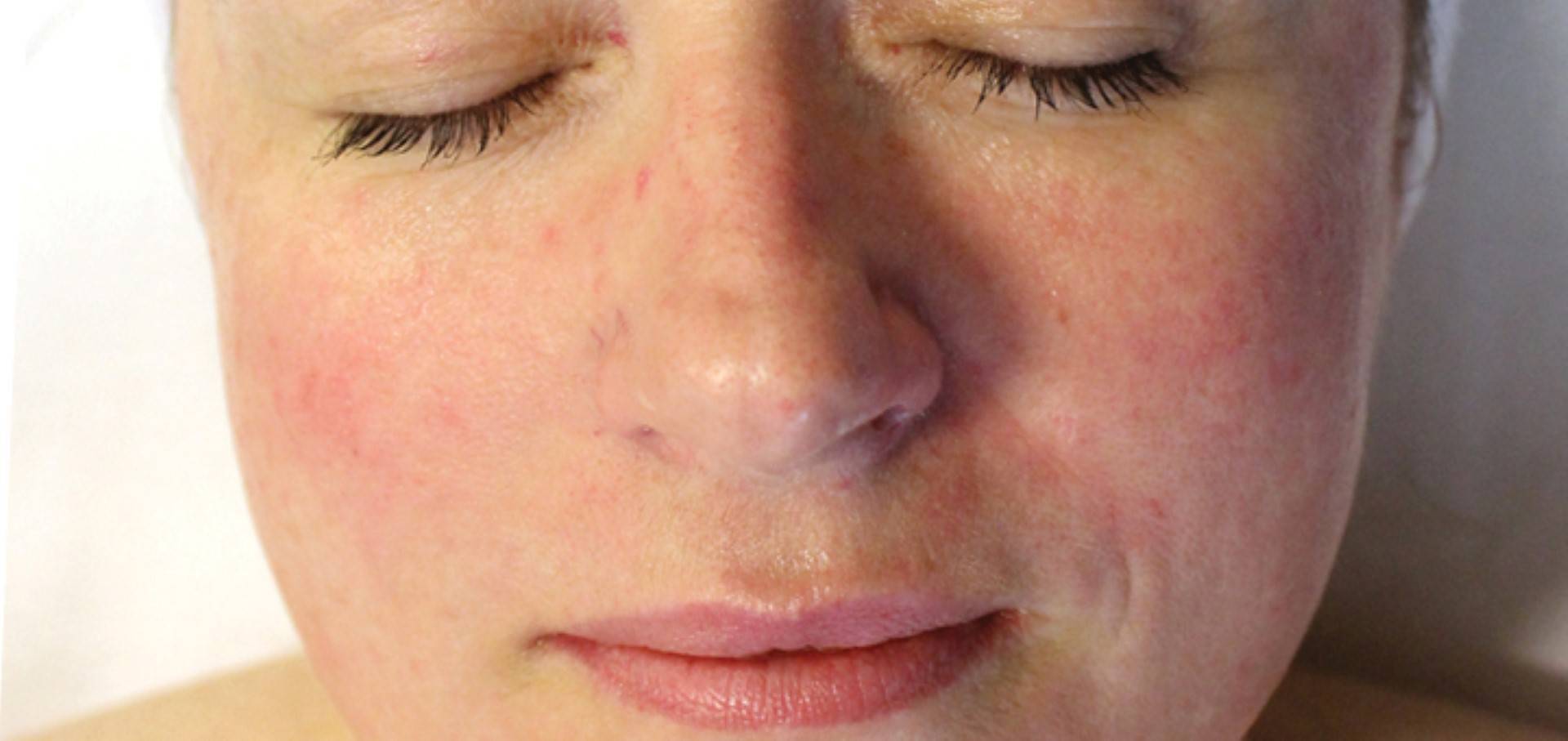
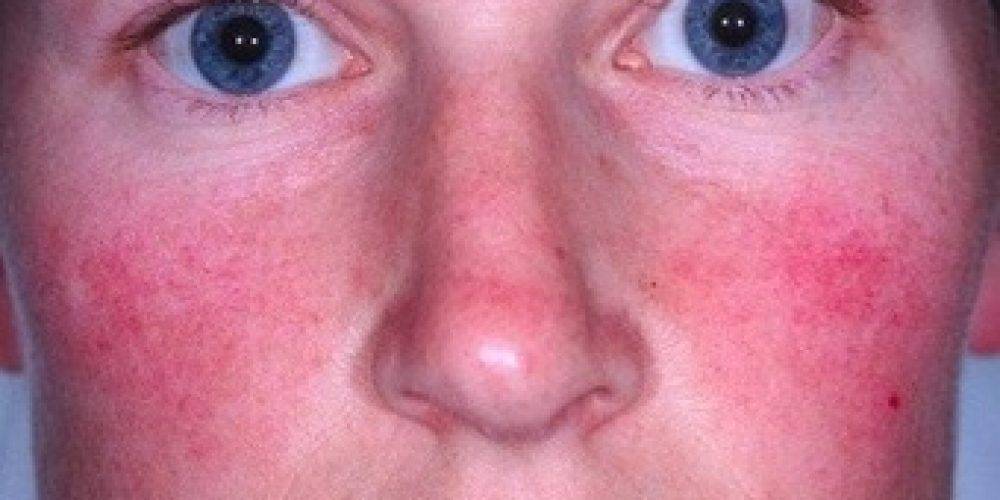
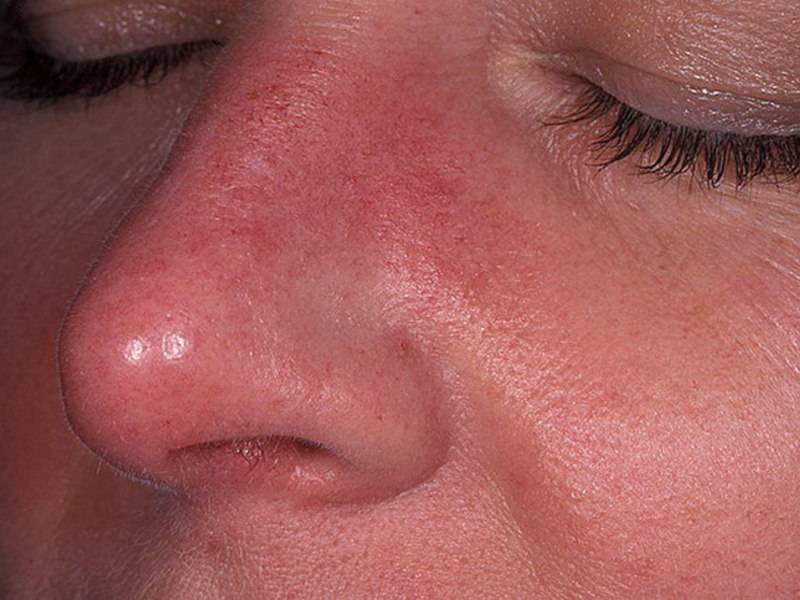
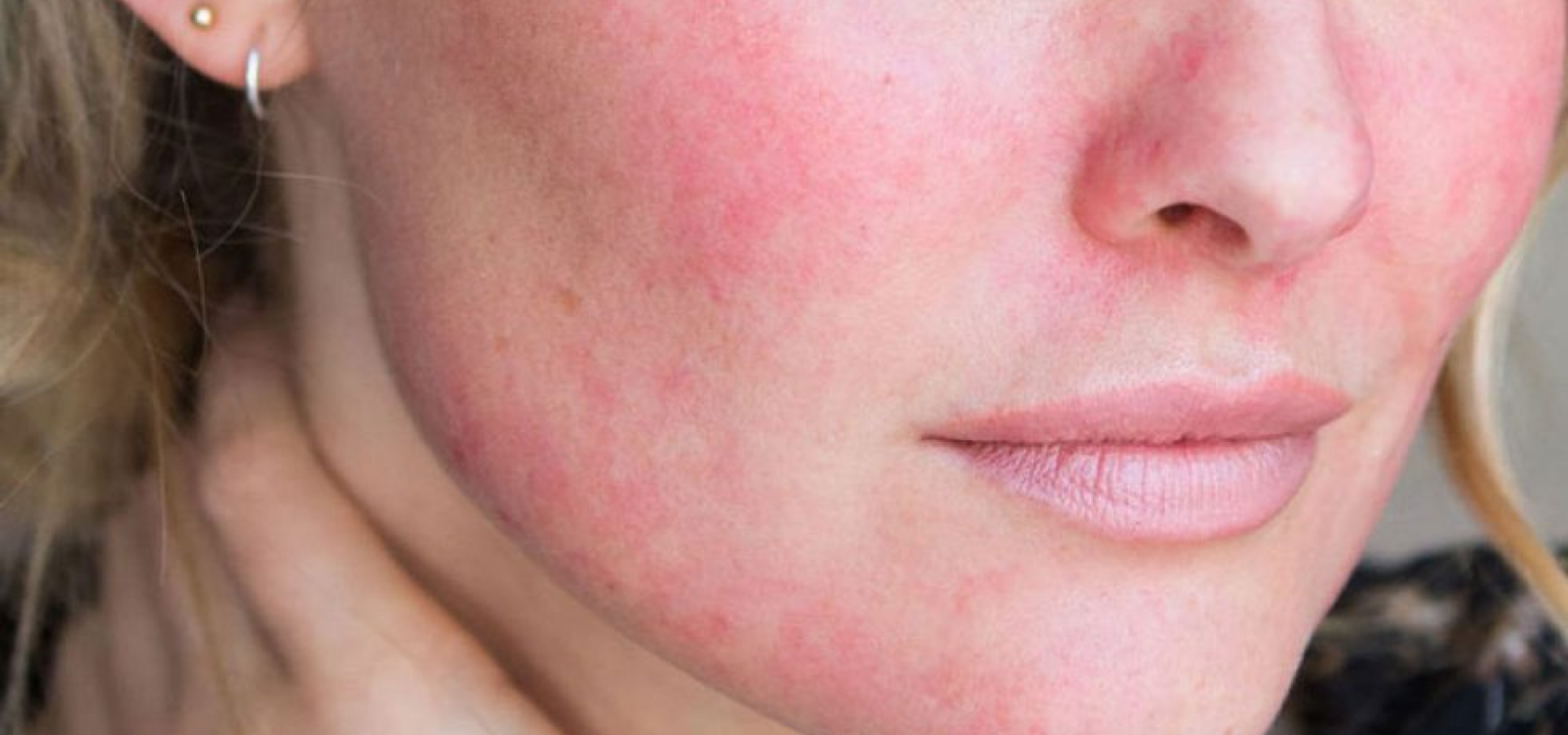
Виды и симптомы
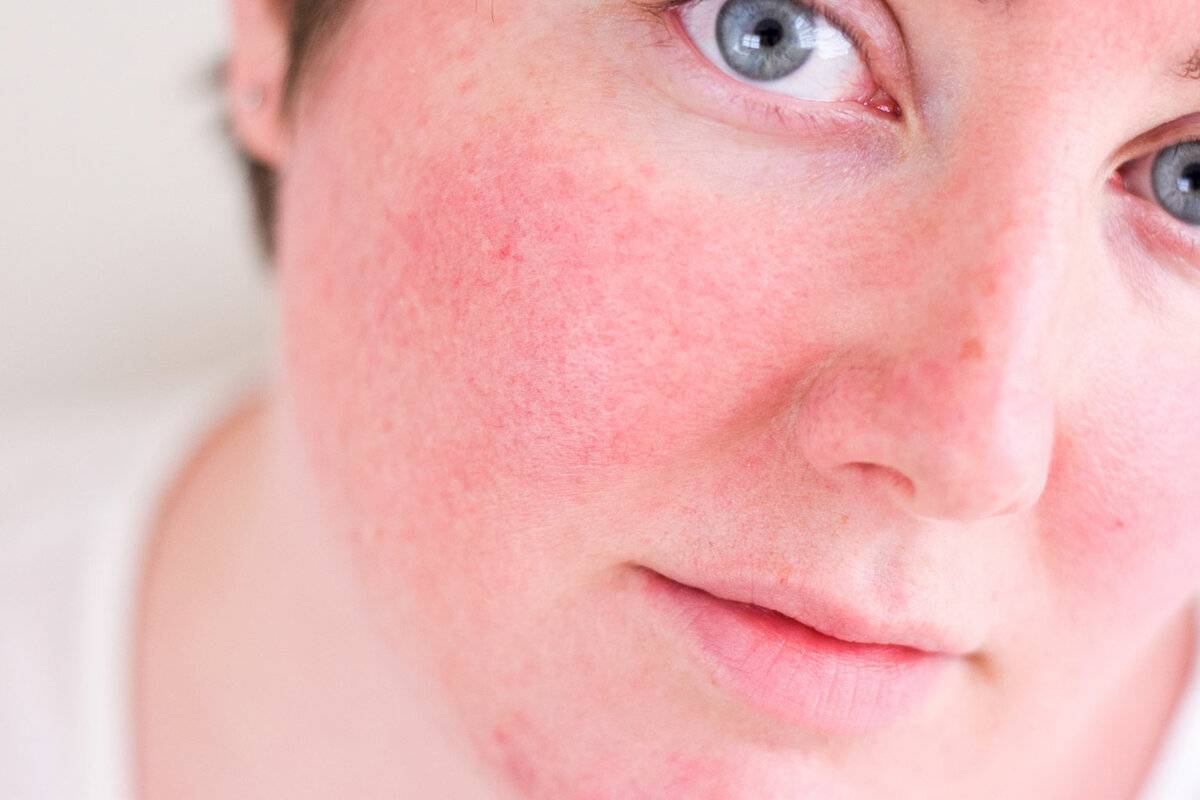
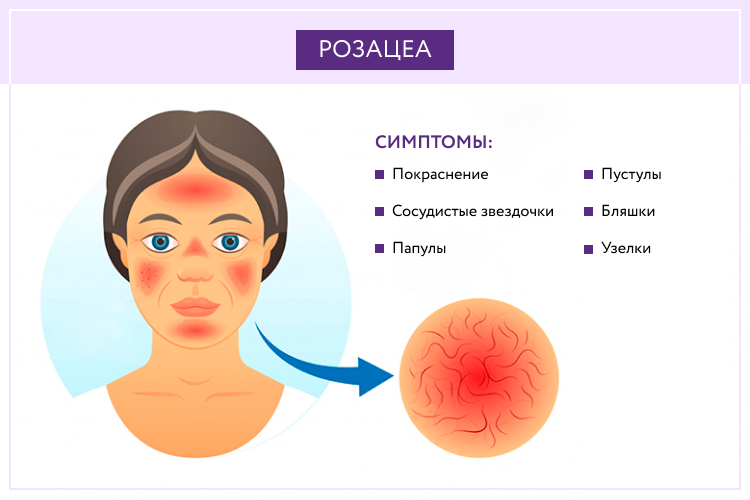
В соответствии с современной классификацией выделяют 4 подтипа розацеа, имеющих различную симптоматику.
Эритемато-телеангиэктатический, протекание которого сопровождается следующими симптомами:
- Умеренная и тяжелая персистирующая эритема — значительное покраснение кожных покровов (от яркого розового до красно-синюшного цвета), появляющееся на щеках и в области носа;
- Телеангиэктазия — появление на лице сосудистых «звездочек» и «сеточек» разнообразного диаметра;
- Стойкая отечность кожи, сопровождающаяся жжением и покалыванием.
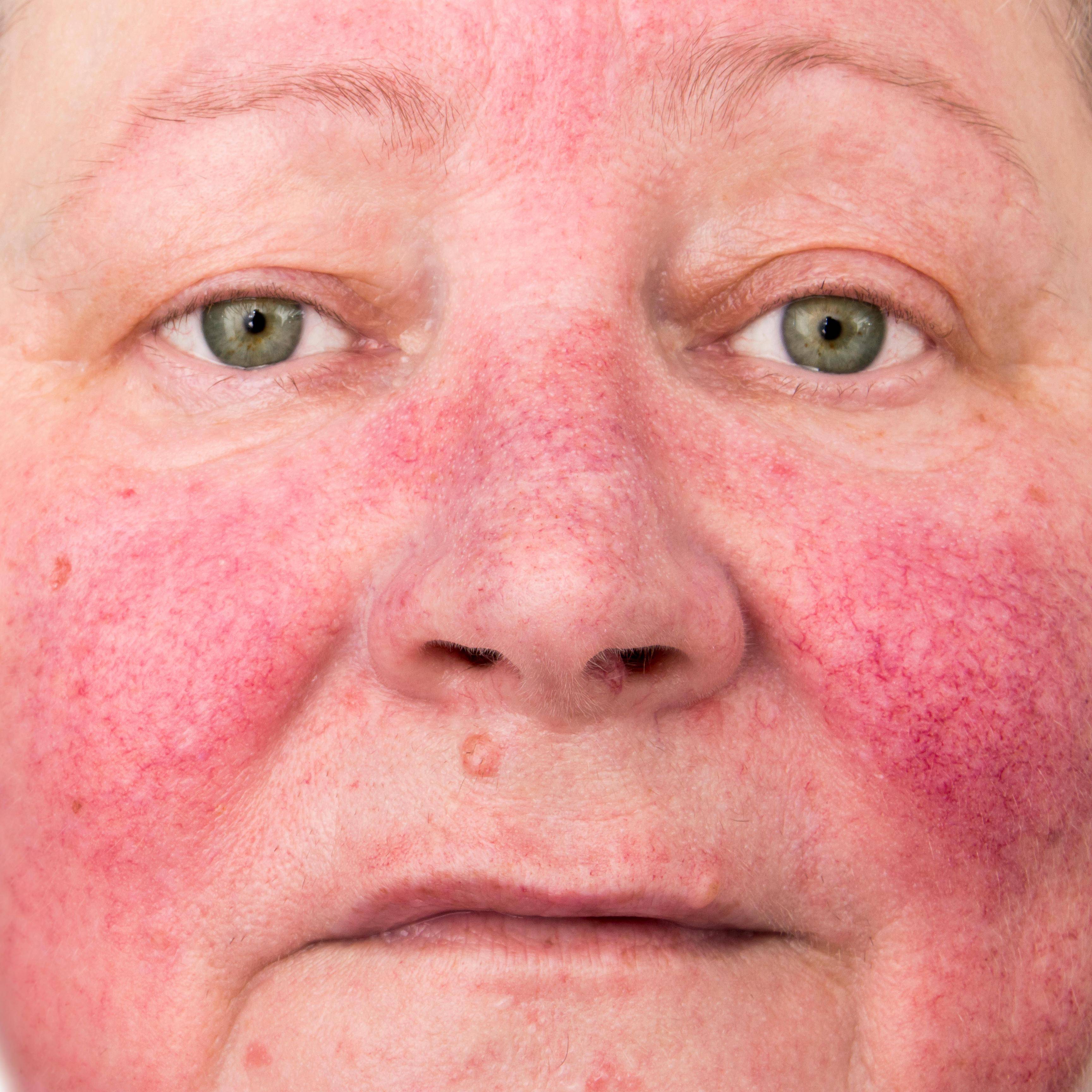
Папуло-пустулезный подтип, сопровождающийся такими проявлениями:
- Появление высыпаний ярко-красного цвета, похожих на мелкие прыщики (папул);
- Превращение папул в пустулы с гнойным содержимым;
- Появление отека в области высыпаний.
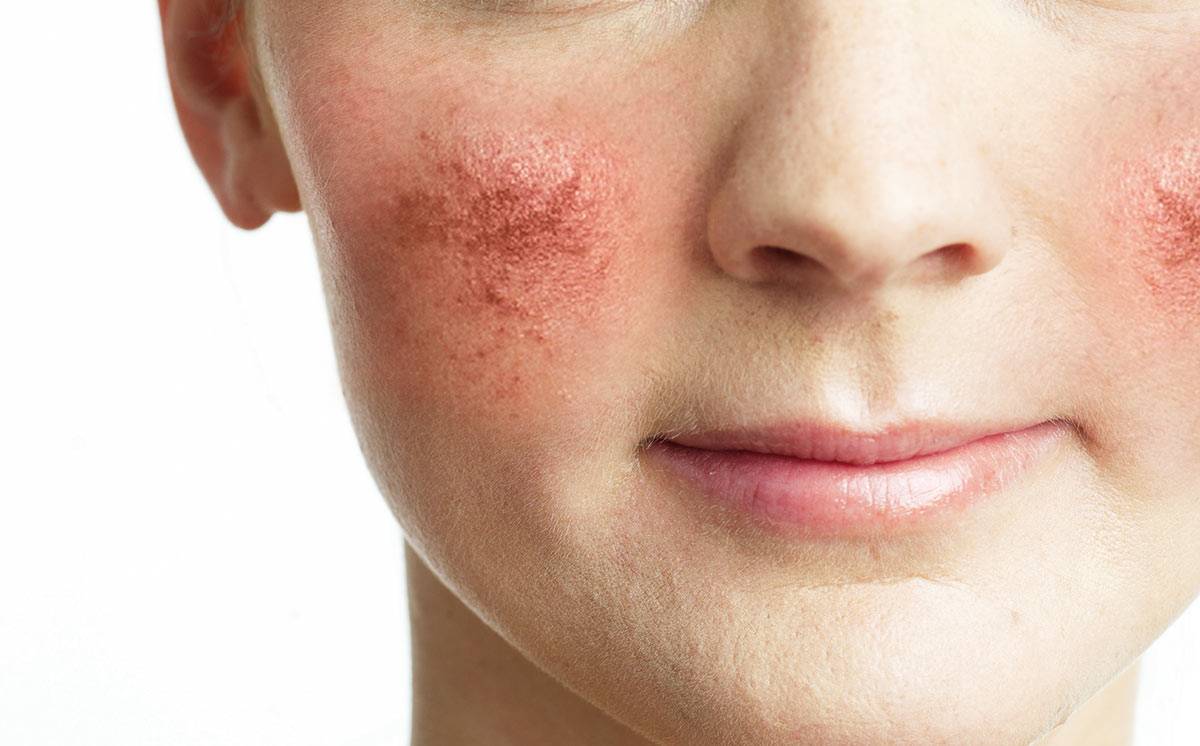
Фиматозный (гипертрофический) подтип, отличающийся наиболее тяжелым течением, проявляется симптомами:
- Заметное утолщение кожной ткани с выраженной бугристостью кожи;
- Появление шишковидных образований, которые локализуются в области носа, на лбу, подбородке, поверхности ушных раковин и даже век (блефарофимоз).
Глазной подтип (офтальморозацеа) сопровождается такими заболеваниями, как блефарит и конъюнктивит и имеет следующую симптоматику:
- Светобоязнь;
- Жжение в области век;
- Ощущение инородного тела в глазу;
- Появление на краях век рецидивирующих узелков, похожих на ячмень (халязион);
- Телеангиэктазия конъюнктивы;
- Повторяющиеся острые воспаления мейбомиевых желез с локализацией на внутреннем веке (мейбомит).
В некоторых случаях состояние может осложняться, помимо блефарита, воспалением роговицы глаза (кератит), острым воспалением глубинных слоев склеры (склерит) либо воспалением радужки (ирит).
В большинстве случаев симптомы офтальморозацеа заметны уже при наличии выраженной кожной симптоматики и являются дополнительными критериями, позволяющими диагностировать заболевание. Однако у некоторого числа пациентов отмечается появление глазных симптомов еще до того, как наступает заметное поражение кожных покровов. В некоторых случаях кожа и глаза поражаются почти одновременно.
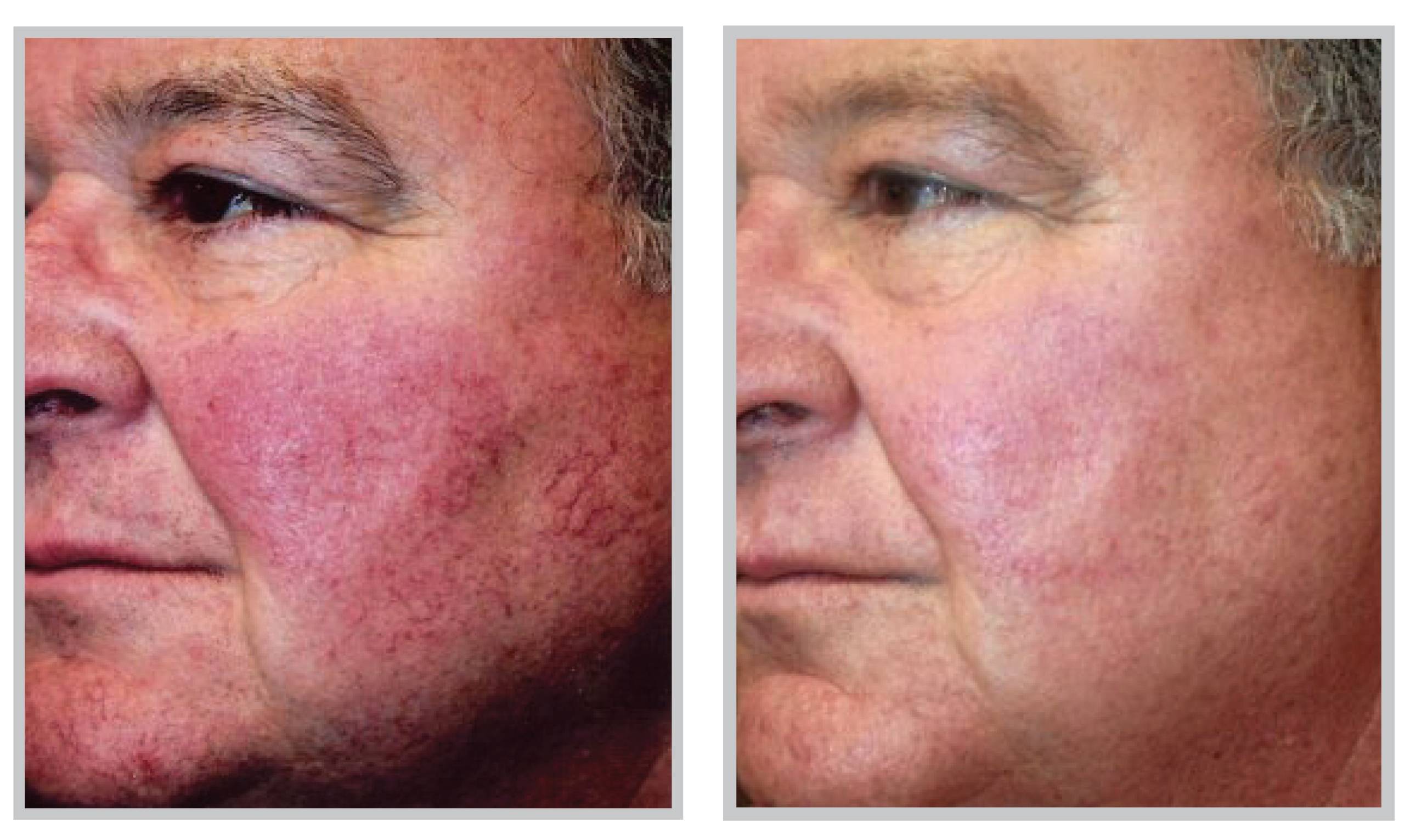
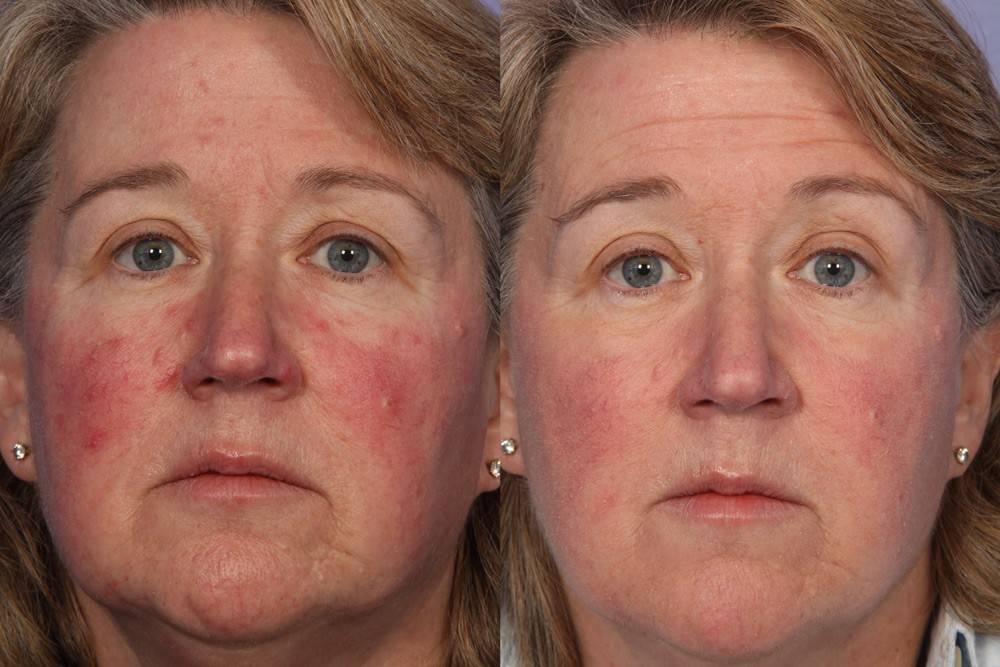
Лечение розацеа в клинике Лазер Плюс»
Клиника косметологии Лазер Плюс» предлагает эффективное лечение розацеа с помощью инновационных лазерных препаратов. Огромный опыт работы и современный подход к терапии позволяют нашим специалистам браться даже за самые тяжелые и запущенные клинические случаи. Лечение проводится на аппарате EXOTHERME C4+, который быстро устраняет сосудистые звездочки, красные пятна и капиллярную сетку. С его помощью вы сумеете вернуть коже привлекательный внешний вид, не прибегая к хирургическому вмешательству. Процедура безболезненна, не требует реабилитации, не имеет побочных действий. Положительный эффект виден уже после первого сеанса. Чтобы уточнить детали и записаться на прием для лечения розацеа, звоните по телефонам +79882443009, 88612443009 или закажите обратный звонок.
Профилактика розацеа
Так как розацеа, в первую очередь, это хроническое заболевание, то после того, как будет устранена лишняя капиллярная сетка, может произойти рецидив и сетка появится вновь. Поэтому главным пунктом профилактики будет периодические консультации у врача-косметолога с целью устранения повторно возникших гипертрофических сосудов. Также к профилактическим мерам относят избегание перегревания (или переохлаждения), сокращение времени пребывания на солнце, наблюдение за своим питанием (оно должно быть правильным), использование только натуральной косметики, которая содержит экстракт каштана и вещества, способствующие укреплению сосудов.
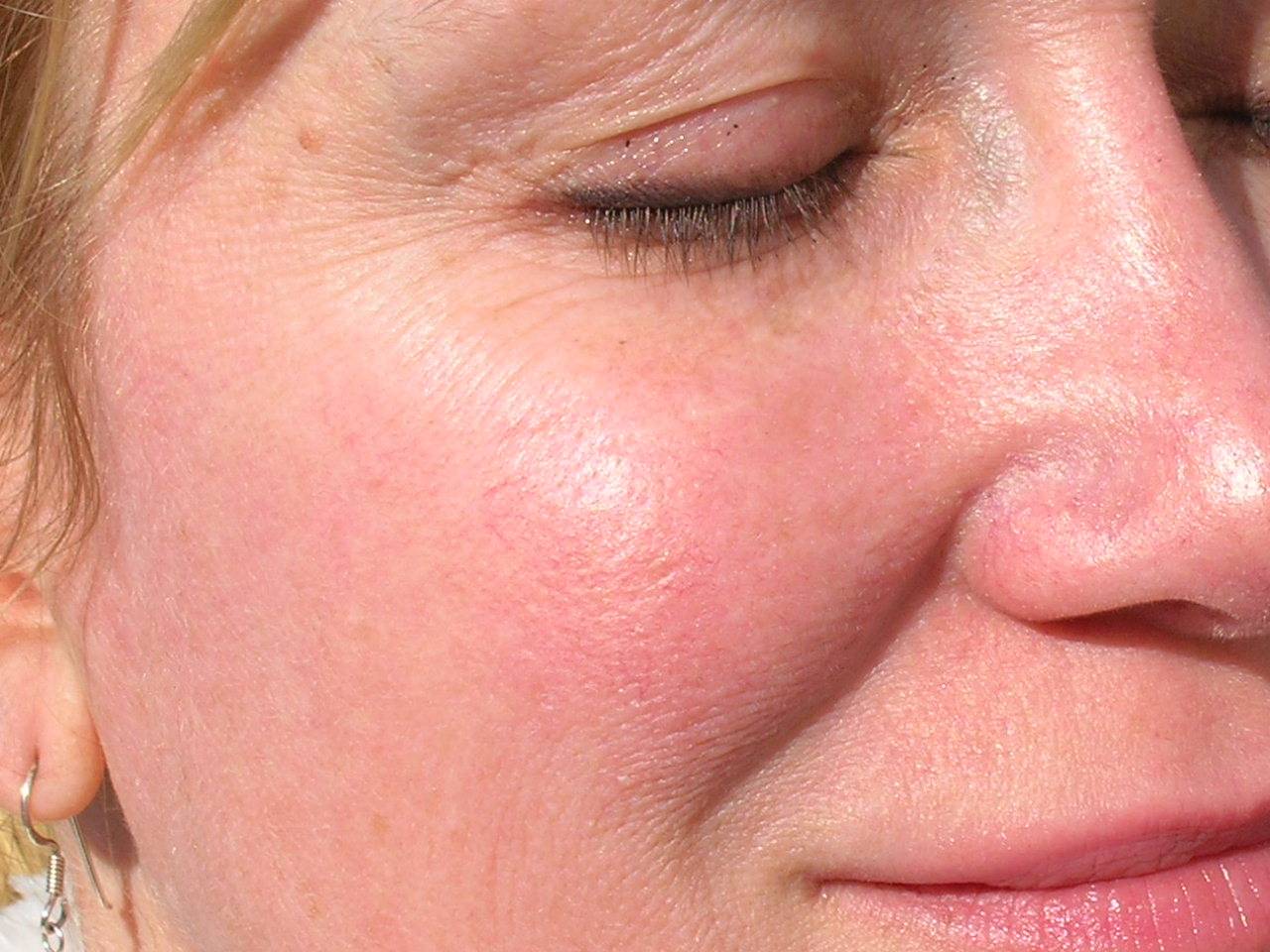
Клинические проявления розацеа
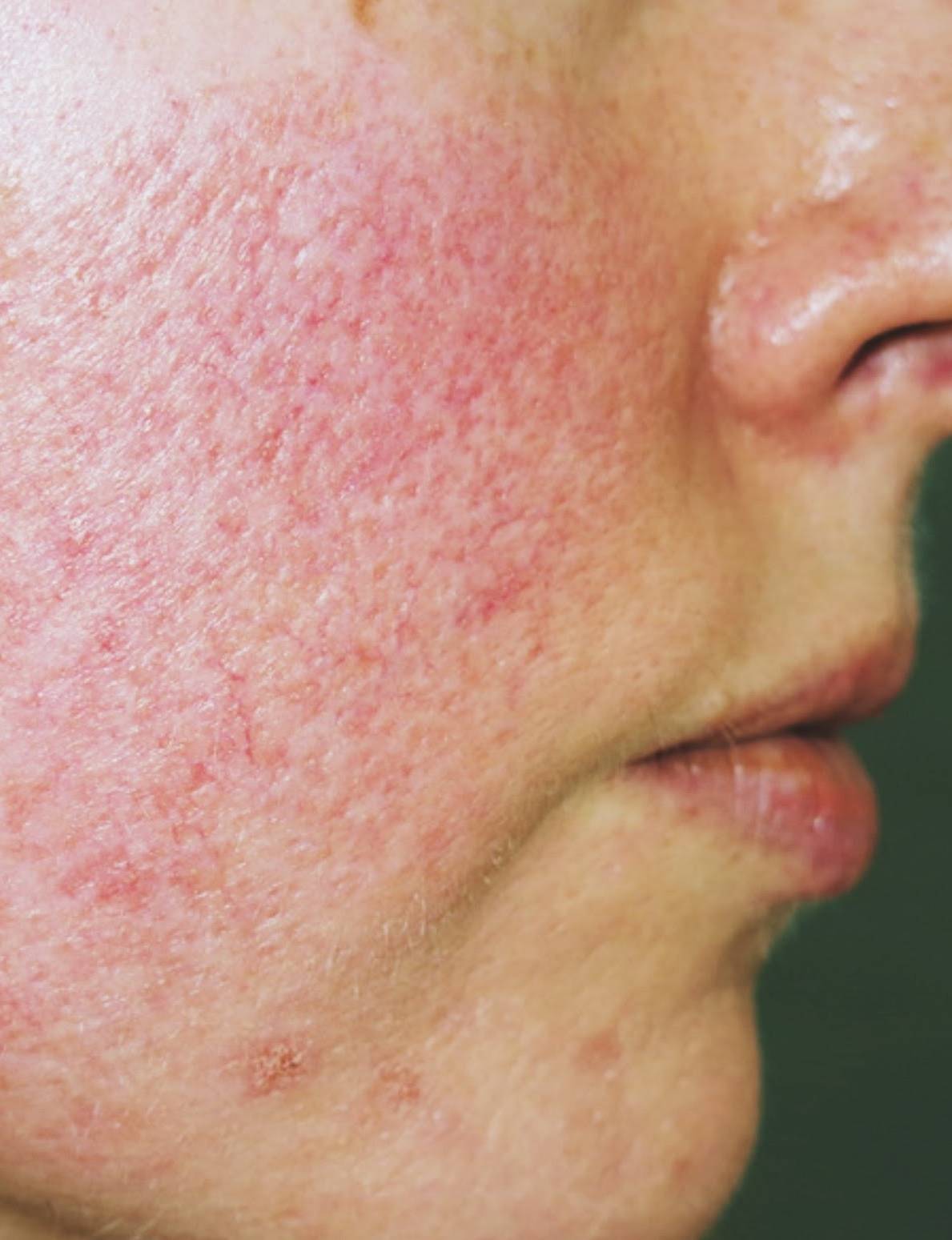
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).
Виды розацеа: А – Эритематозно-телеангиэктатическая розацеа, B – папулопустулярная розацеа, C – ринофима, D – глазная розацеа. Фото: Dermatology Reports / Open-i (CC BY-NC 3.0)
Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.
Фото: Dermatology and Therapy / Open-i
Этиопатогенез купероза — сложный процесс, который тяжело контролировать
Причины и патофизиология розацеа не совсем ясны. Развитие этого заболевания определяется многими факторами. Важную роль играют иммунная система, регуляция сосудов и кожные микроорганизмы.
Врожденная иммунная система производит пептиды, обладающие неспецифической защитой от патогенов на поверхности кожи тела. Кателицидин — один из них. Пептид кателицидина LL-37 обладает антимикробным, иммуномодулирующим и стимулирующим рост сосудов действием. При розацеа нарушается производство и активация этого пептида. Этот процесс связан с повышенной продукцией молекул-предшественников кателицидина и протеаз, участвующих в расщеплении кателицидина LL-37.
Это приводит к увеличению количества продуктов распада кателицидина в коже, которые стимулируют кератиноциты секретировать воспалительный цитокин интерлейкин (ИЛ). Исследования на животных показали, что фрагменты пептидов кателицидина, обнаруженные у пациентов с розацеа, усиливают симптомы заболевания — эритему, отек и инфильтрацию кожи воспалительными клетками.
Считается, что в патогенезе розацеа участвуют рецепторы Toll-типа (TLR). Они активируются определенным патогеном. Поэтому в коже пациентов с розацеа обнаруживается повышенная экспрессия рецепторов TLR2. Они взаимодействуют с различными лигандами и активируются. Это приводит к увеличению содержания сериновой протеазы каликреина 5 в кератиноцитах. Каликреин 5 расщепляет кателицидиновый пептид LL-37 на фрагменты с воспалительными свойствами.
Считается, что лиганд, активирующий рецептор TLR2, представляет собой хитин, который экспрессируется в коже человека, клещами, такими как Demodex. Demodex folliculorum имеет более высокую колонизацию кожи пациентов с розацеа по сравнению со здоровыми людьми. Следовательно, лечение, которое уменьшает количество клещей Demodex, также уменьшает симптомы розацеа.
У пациентов с розацеа кровеносные сосуды, чувствительные нервы и тучные клетки расположены очень близко друг к другу. Кроме того, в коже этих людей обнаруживается больше тучных клеток по сравнению со здоровыми людьми. Большинство пациентов испытывают приступы покраснения кожи после употребления острой пищи, алкоголя или изменений температуры воздуха. Это объясняется прямым воздействием этих стимулов на тучные клетки и сосуды.
Виды и стадии патологии
Болезнь розацеа развивается поэтапно. Рассмотрим главные особенности каждого из них.
Первый
Характеризуется периодическим покраснением центральной зоны лица например, после долгого пребывания на солнце или употребления горячей пищи. Иногда краткосрочная эритема появляется без определенных причин и так же резко проходит без малейшего следа.
Второй
Розацеа на лице распространяется на всю Т-зону. Стенки капилляров становятся тонкими и ломкими, что приводит к не проходящей артериальной гиперемии.
Пятый
Это инфильтративно-продуктивная стадия, при которой к розовым угрям присоединяются осложнения. Кожа становится отечной и рыхлой, но при этом на ней заметны значительные уплотнения. Также у многих можно заметить фиброзные изменения.
Кроме этого врачи выделяют 4 формы болезни.
Формы | Как себя проявляет? |
Типичные | |
Эритематозная | Эритема, отечность и дряблость. |
Папуло-пустулезная розацеа | Мелкая сыпь. |
Фиматозная | Бугры, разрастающиеся шишки. |
Офтальморозацеа | Может развиться на любой стадии – в том числе и до видимых симптомов. Ее можно распознать по воспаленным векам и слизистым оболочкам, а также все время текущим слезам. |
Атипичные | |
Гранулематозная | Плотные гранулемы желтого цвета, после вскрытия и последующего заживления которых остаются рубцы. |
Конглобатная | Большие узлы, нарывы с гноем. |
Галогеновая | Спровоцирована приемом лекарств, содержащих много брома, йода и другой “химии”. |
Стероидная | Главный провоцирующий фактор – бесконтрольный прием стероидов. |
Грамнегативная | Возникает из-за антибиотиков. |
Фульминантная | Резкое возникновение отеков, гиперемии и гнойных гранулем. |
Первоначальная задача любого дерматолога правильно определить клиническую картину. Именно от этого критерия зависит выбор оптимального способа терапии и его результативность.
Причины появления розацеа
В этиологии данного заболевания выделяют значительное количество факторов, которые принято объединять по группам:
- сосудистые нарушения, выражающиеся в ослаблении тонуса поверхностных кожных сосудов лица, шеи, зоны декольте;
- патологические изменения соединительной ткани дермы;
- нарушения работы пищеварительной системы;
- ослабление иммунной системы;
- сбои гормонального фона;
- стрессы, приводящие к психовегетативным расстройствам;
- микробиологические факторы, наиболее значительными среди которых называют бактерию Bacillus oleronius из клеща рода Demodex и эпидермальный стафилококк;
- генетическая предрасположенность, одним из проявлений которой является светочувствительность кожи, относящейся к I, II или III типу.
Причины розацеа
Причины появления розацеа на лице не до конца изучены. Считается, что главным патогенетическим механизмом заболевания является изменение тонуса поверхностно расположенных мелких сосудов – артериол, что может быть вызвано разными причинами.
Внешние причины:
- частое употребление острой пищи, специй;
- злоупотребление алкоголем;
- горячие напитки (температура выше 60 градусов Цельсия);
- химические пилинги;
- использование наружных средств, содержащих кортикостероиды (стероидная розацеа);
- косметические средства с агрессивным составом;
- прием некоторых лекарственных препаратов;
- избыточная инсоляция;
- стресс;
- сильный ветер;
- воздействие высоких и низких температур;
- физические нагрузки.
Внутренние причины:
- заболевания желудочно-кишечного тракта, особенно желудка и двенадцатиперстной кишки (они отмечаются у 90% пациентов с розацеа);
- эндокринные заболевания;
- сбои в иммунной системе;
- нарушения в системе свертывания крови;
- вегето-сосудистая дистония;
- чесоточные клещи (учитывая, что не во всех случаях розацеа соскоб выявляет клеща, при его обнаружении обычно ставят диагноз розацеаподобный демодекоз);
- кожные инфекции (определенного возбудителя заболевания нет, при розацеа могут выявляться разные бактерии и вирусы, чувствительные к этиотропной терапии).
Чаще всего розацеа появляется в возрасте 30-40 лет, хотя объяснения этому ученые до сих пор не нашли. После 40 лет появление признаков заболевания чаще всего связано с менопаузой у женщин. Розацеа после 50 лет, если ранее она не проявлялась – явление исключительно редкое, как и случаи заболевания в детском возрасте.
Не исключают ученые роль наследственной предрасположенности в развитии розацеа. Вероятнее всего она связана с особенностями строения сосудов или функционирования различных систем органов, которые влияют на формирование данного состояния. Механизмы наследования розацеа не установлены, но исследования, проведенные американскими учеными, доказали, что в 40% случаев заболевание встречается у близких родственников пациентов.
Среди любопытных теорий развития розацеа, не нашедших подтверждения, можно упомянуть теорию, связывающую заболевание с психическими отклонениями. При детальном изучении данной гипотезы выяснилась обратная связь – тяжелые стадии розацеа могут стать причиной депрессии и расстройств в эмоциональной сфере, а вовсе не наоборот.
Лучшие врачи по лечению розацеа
10
Венеролог
Дерматолог
Косметолог
Трихолог
Наборова Вера Вячеславовна
Стаж 38
лет
Медицинский центр Медлайн-Сервис на Молодежной
г. Москва, Рублевское шоссе, д. 99 кор. 1
Молодежная
730 м
8 (495) 185-01-01
9.4
Венеролог
Дерматолог
Нарайкина Елена Владимировна
Медцентр ОН КЛИНИК на Цветном бульваре
г. Москва, Цветной б-р, д. 30, корп. 2
Цветной бульвар
390 м
8 (495) 185-01-01
9.4
Дерматолог
Трихолог
Врач высшей категории
Савельева Елена Анатольевна
Стаж 25
лет
Московский доктор в Чертаново
г. Москва, Балаклавский пр-т, д. 5
Чертановская
150 м
8 (495) 185-01-01
8.5
Венеролог
Дерматолог
Косметолог
Врач высшей категории
Магамедова Гюльмира Техмезовна
Стаж 14
лет
Чудо Доктор на Школьной 46
г. Москва, Школьная, д. 46
Площадь Ильича
340 м
8 (499) 519-36-12
9
Венеролог
Дерматолог
Косметолог
Врач первой категории
Осипова Елена Анатольевна
Стаж 10
лет
Медицинский дом на Кронштадском бульваре 13
г. Москва, Кронштадтский бульвар, д.13/2К1
Водный стадион
550 м
8 (495) 185-01-01
9.4
Дерматолог
Косметолог
Розинская Светлана Борисовна
Стаж 12
лет
Семейная на Киевской
г. Москва, ул. Брянская, д. 3
Киевская
380 м
8 (499) 519-37-50
10
Дерматолог
Косметолог
Юдина Надежда Владимировна
Стаж 16
лет
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
8 (499) 519-39-10
9.2
Дерматолог
Косметолог
Трихолог
Измайлова Галина Николаевна
Стаж 29
лет
Медцентр Бест Клиник на Беломорской / Речном вокзале
г. Москва, Ленинградское ш., д. 116
Беломорская
1.1 км
8 (499) 519-36-06
10
Венеролог
Дерматолог
Врач высшей категории
Доцент
Шадыев Умид Назарович
Стаж 24
года
Кандидат медицинских наук
Добромед Коровинское шоссе
г. Москва, Коровинское шоссе, д.23, к.1
Селигерская
2.3 км
8 (495) 185-01-01
8.4
Дерматолог
Врач второй категории
Андрющенко Анна Павловна
Стаж 5
лет
Кунцевский лечебно-реабилитационный центр ГК Evolutis Clinic
г. Москва, ул. Партизанская, д. 41
Молодежная
1 км
8 (499) 969-29-69
Как лечить купероз?
Чем лечить купероз и розацеа зависит от тяжести заболевания. Врач-косметолог проведет диагностику и подберет оптимальные методы устранения сосудистых патологий.
Эритроз, купероз и розацеа – заболевания, требующие комплексного подхода. Чтобы успешно устранить дефекты, нужно скорректировать рацион питания, физическую активность, гормональный фон, правильно подобрать домашний уход.
Лечение купероза и розацеа включает:
- Диета. Из рациона исключают продукты, которые провоцируют ломкость сосудов (алкогольные напитки, кофе, сладкое, острые и горячие блюда).
- Ежедневный уход. При куперозе используют щадящие средства ухода, не содержащие спирт и агрессивные компоненты.
- Очищение. Для купероза характерно обезвоживание кожи. Если использовать для умывания мыльные средства, они будут провоцировать разрушение защитной липидной пленки на поверхности кожи – чувствительная кожа будет терять воду. Чтобы исключить обезвоживание, при куперозе применяют деликатные очищающие средства. Для умывания нельзя применять горячую или холодную воду.
- Увлажнение и питание. Косметолог подберет средства, содержащие витамины и аминокислоты, которые укрепляют стенки сосудов. Чтобы уберечь кожу от ультрафиолета, следует применять дневные крема с SPF защитой.
Лечение купероза и розацеа базируется на применении косметологических процедур. Их подбирает врач-косметолог относительно особенностей организма и запущенности заболевания.
Как лечить купероз и розацеа – новые методы:
- Мезотерапия. Микроинъекции укрепляют стенки капилляров и нормализуют движение крови. Процедура показана в качестве профилактики и лечения сосудистых патологий.
- Лазеротерапия. Лазерные лучи прижигают стенки сосудов, позволяют быстро избавиться от сосудистых сеток.
- Фототерапия. Вспышки света помогут устранить обширные сосудистые сеточки, пигментные пятна, акне и морщины.
Возможные осложнения
Длительно протекающая кожная розацеа связана с рядом осложнений. Вместе с ней часто появляются следующие проблемы:
- Прогрессирующее снижение зрения объясняется наличием недолеченного кератита или офтальморозацеа;
- Гнойный сепсис. Особенно распространен дренирующий синус, возвышающийся над уровнем кожи и выделяющий гной. Это долгий вялотекущий процесс, способный осложнять конглобатную и фульминантную розацеа;
- Существенное ухудшение внешнего вида и искажение черт снижает качество жизни;
- Эмоциональные расстройства (включая депрессию) объясняются социальной дезадаптацией.
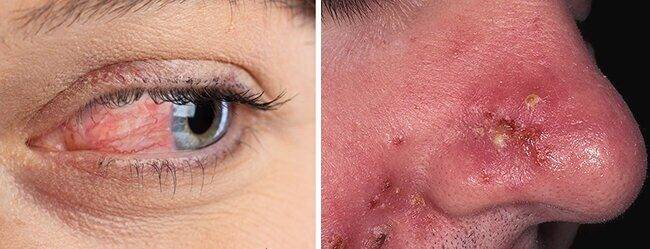
Лечение розацеа
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
- Применение антибиотиков. Наиболее эффективны в лечении розацеа антибиотики из группы тетрациклинов (окситетрациклин, тетрациклина гидрохлорид, доксициклин, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как метронидазол (или трихопол). О механизме его действия единого мнения нет. Достоверно установлено, что метронидазол при розацеа оказывает противоотечное действие, и усиливает восстанавливающие способности слизистой оболочки кишечника и желудка. Также метронидазол эффективен в отношении большого числа бактерий и клеща Демодекс.
- Местное лечение. Используются кремы, гели и мази, продающиеся в готовом виде, а также сложные болтушки, изготавливаемые в аптеках по рецепту врача. Розацеа лечится следующими местными средствами: Скинорен гель – одно из наиболее эффективных средств лечения розацеа. Основным компонентом геля является азелаиновая кислота, которая обеспечивает противовоспалительное, противоотечное и подсушивающее действие. Наносят Скинорен гель тонким слоем после предварительного умывания и просушивания кожи лица. Так как препарат является лечебным средством, а не косметическим, эффект от его применения заметен только при регулярном использовании. Скинорен при розацеа могут использовать люди любого пола и возраста, он не противопоказан к использованию даже во время беременности и периода грудного вскармливания. Крема и гели, содержащие метронидазол (Розекс, Розамет, метрогил). При розацеа такие гели снимают воспаление, уменьшают количество гнойничковых высыпаний и частично выравнивают поверхность кожи. Гормональные мази и крема от розацеа. В последнее время применять мази, содержащие гормоны, не рекомендуется. Такие средства дают быстрый эффект, что особенно заметно, если сделать фото до и после лечения. Поэтому, в большинстве случаев, использование гормонального крема приводит к хорошим результатам. Но отмена этих средств приводит к быстрому возвращению симптомов, и даже к развитию тяжелой стероидной формы розацеа. Крема, содержащие фтор, бром или йод, использовать также не рекомендуется. Крем Ованте (содержит микрокапсулированную кристаллическую серу и большое количество растительных ингридиентов). Дает хороший косметический эффект, безопасен и может использоваться длительное время.
- При большом количестве сосудистых звездочек назначается витаминный препарат аскорутин, укрепляющий стенки сосудов.
- Противоаллергические препараты в случае сильного воспаления и зуда (супрастин, фенкарол, тавегил).
- Средства, оказывающие успокаивающее действие на нервную систему (валериана, пустырник, шалфей).
- Физиотерапивтические методы лечения. При розацеа фотолечение поможет справиться с мелкими сосудистыми звездочками, а использование лазера позовляет избавиться от более крупных сосудистых образований. Лечение розацеа лазером помогает убрать просвечивающиеся сосуды, и способствует выравниванию поверхности кожи. Эффективен также курс процедур сухим льдом или жидким азотом.
Причины развития
Медицинские работники уверяют, что причиной развития заболевания является генетическая предрасположенность человека. Однако есть и другие факторы, которые могут повлиять на проявление купероза:
- Регулярное употребление напитков, содержащих алкоголь. Например, красное вино обладает сосудорасширяющим действием, а это отрицательно сказывается на эпидермисе.
- Курение или другие вредные привычки также являются причиной развития сосудистой сеточки на лице, так как никотин оказывает вредное воздействие на кровеносную систему организма.
- Разрыв капилляров может вызывать слишком острая или горячая пища.
- Лицам, предрасположенным к развитию купероза, не следует долго находиться в холодном климате, так как резкие перепады температур также негативно сказываются на эпидермисе.
- Следует избегать чрезмерного воздействия солнца или ультрафиолета на кожу, так как солнечные лучи негативно сказываются на сосудах кожи.
- Частое употребление горячего шоколада или кофе является одной из причин образования покраснений, так как эти продукты увеличивают приток крови к лицу.
- Еще одной причиной развития заболевания является нервное истощение и регулярные стрессовые ситуации.
Также спровоцировать купероз может неверно подобранная косметика по уходу за кожей, либо полное отсутствие ухаживающих средств
Не стоит забывать и о том, что болезни иммунной системы могут разрушающе действовать на капилляры и сосуды в эпидермисе, поэтому необходимо уделять особое внимание состоянию здоровья всего организма
Прогноз и профилактика
При своевременно начатом лечении прогноз относительно благоприятный: несмотря на то что розацеа нельзя вылечить полностью, добиться продолжительной ремиссии – задача вполне осуществимая. Исключения составляют тяжелые формы заболевания, которые плохо поддаются лечению.
Чтобы предотвратить возникновение розацеа или ухудшение уже имеющейся патологии, нужно выполнять следующие рекомендации:
- Ограничить воздействие прямых солнечных лучей, высоких или низких температур, сильного ветра на кожу лица. При необходимости использовать защитный крем.
- Отказаться от посещения бани, сауны, солярия.
- Провести коррекцию рациона, ограничив употребление острой пищи, кофе, жирных и жареных блюд. Следует также отказаться от алкогольных напитков или хотя бы свести их употребление к минимуму.
- Отказаться от косметологических процедур, предусматривающих сильное механическое или химическое воздействие на кожу лица (различные варианты пилингов, дермабразия).
- Соблюдать правила личной гигиены: пользоваться только индивидуальными полотенцами, а при уходе за кожей лица отдавать предпочтение одноразовым салфеткам.
- Использовать косметику без агрессивных химических компонентов, применять мягкие очищающие средства без раздражающих веществ в их составе (ментол, спирт, детергенты).
- Отказаться от самолечения и бесконтрольного приема медикаментов. Если розацеа связана с медикаментозной терапией другого заболевания, необходимо проконсультироваться с врачом.
Розацеа: что это такое и чем опасно, если не лечить?
Это заболевание, которое поражает сосуды и характеризуется покраснением лица или отдельных его участков. Его появление приводит к ухудшению внешнего вида из-за возникших косметических дефектов, а также к связанным с этим психологическим проблемам. Кроме того, розацеа (розовые угри) на лице, если поражены глаза, может спровоцировать кератит и изъязвление роговицы.
Также к осложнениям относятся:
- утолщение кожи подбородка с приобретением кожей синюшного или бордового оттенка (встречается крайне редко и появляется преимущественно у мужчин);
- утолщение мочки уха (также встречается редко и может вызвать снижение слуха);
- утолщение кожи лба, что приводит к сильной асимметрии лба, особенно на фоне хронического воспаления и застоя крови;
- утолщение кожи век, при котором сужается глазная щель в горизонтальном направлении и опускается верхнее веко (вызывает чувство серьезного дискомфорта);
- склерит (воспаление склеры глаза), который сопровождается болью, ухудшением зрения, раздражением глаз; возможна полная потеря зрения.
Заболевание протекает в несколько стадий, и раннюю форму развития лечить и остановить намного легче, поэтому при первых признаках необходимо сразу же обратиться к дерматологу.
Как лечить розацеа на лице и можно ли вылечить его навсегда?
Эффективное, качественное и с длительным результатом лечение возможно только под контролем специалиста, который определит причину и стадию болезни и назначит курс лечения согласно индивидуальным особенностям пациента (пол, возраст, клиническая картина и т.д.).
В очень редких случаях заболевание может проходить самостоятельно, но в основном розацеа (розовые угри) – болезнь, которая носит хронических характер и с возрастом может прогрессировать. Этим розацеа отличается от акне (угревой сыпи), часто исчезающей сама по себе при выходе из подросткового возраста. Поэтому лечение должно быть таким, чтобы увеличить время ремиссии, и уменьшить частоту возникновения рецидивов и их продолжительность. Лечение, как и профилактика, должно носить комплексный характер и, как уже говорилось, проводиться только под контролем врача.
Розацеа: симптомы и формы
Основные симптомы:
- покраснение кожи лица преимущественно в Т-зоне (лоб, нос, подбородок) и на щеках (покраснение стойкого характера);
- распространение покраснения возможно на область спины и груди;
- появление розовых бугорков без лечения переходит в гнойнички, угри и прыщи;
- кожа на пораженных местах уплотняется;
- обильное слезотечение на последних стадиях;
- ринофима (покраснение и уплотнение кожи в области носа, чаще всего у мужчин);
- покраснение, сухость, зуд и шелушение вокруг глаз.
Есть разные определения стадий розацеа, как и их симптомов. Согласно этому определяется и степень тяжести заболевания, и методы и сроки его лечения. Для избавления от симптомов необходим целый комплекс мер, которые должны быть подобраны индивидуально.
Стадии розацеа
Как правило, первые стадии протекают незаметно для пациента. Но нужно обратиться к врачу, если вы заметили:
- появление красных длительно не исчезающих пятен после контакта с горячей или холодной водой, а также после горячих напитков или алкоголя;
- стойкое расширение капилляров при местном повышении температуры;
- появление бугорков и образование неровностей на коже с дальнейшим их превращением в гнойнички;
- расширение сосудистой сетки, то есть появление покраснений и бугорков без провоцирующих факторов;
- образование буровато-красных папул и узелков с утолщением мест покраснений.
Как правило, усиление признаков происходит постепенно, но в некоторых случаях заболевание розацеа развивается стремительно, например, при беременности или после родов. Если вовремя не начать лечение, то последующие беременности могут осложняться более интенсивными формами болезни и требовать более длительного лечения.