Ожоги
Ожог – повреждение тканей под действием высоких температур. Характер лечения ожогов зависит от размера пораженной площади, вида и степени ожога.
По данным Всемирной организации здравоохранения, в мире ежегодно погибает от ожогов 265 тысяч человек.
Классификация ожогов:
По способу получения повреждения различают следующие виды ожогов:
- термические (поражение тканей под воздействием высоких температур), чаще всего встречаются солнечные ожоги;
- электрические (возникают под действием электротока или электрической дуги);
- химические ожоги (поражение в результате попадания на кожу щелочей, кислот и едких солей);
- лучевые.
В некоторых случаях кожа может пострадать даже от безобидных, на первый взгляд, сорняков. При попадании на кожу сока борщевика и последующем пребывании на солнце возможен сильный ожог с образованием волдырей. Даже при ожоге от борщевика недельной давности необходимо прикрывать кожу при нахождении на солнце.
Ожоги по площади поражения
Площадь ожога можно выявить с помощью правила “ладони” (поверхность составляет около 1% от общей поверхности кожного покрова).
Также используют измерение по правилу “девяток”: от общей площади поверхности тела поверхность головы и шеи составляет 9%, верхней конечности – 9%, нижней – 18%, передней поверхности туловища – 18%, задней – 18%, промежности и половых органов – 1%.
Если площадь ожогов занимает свыше 15%, развивается ожоговая болезнь.
1
Лечение ожогов

2
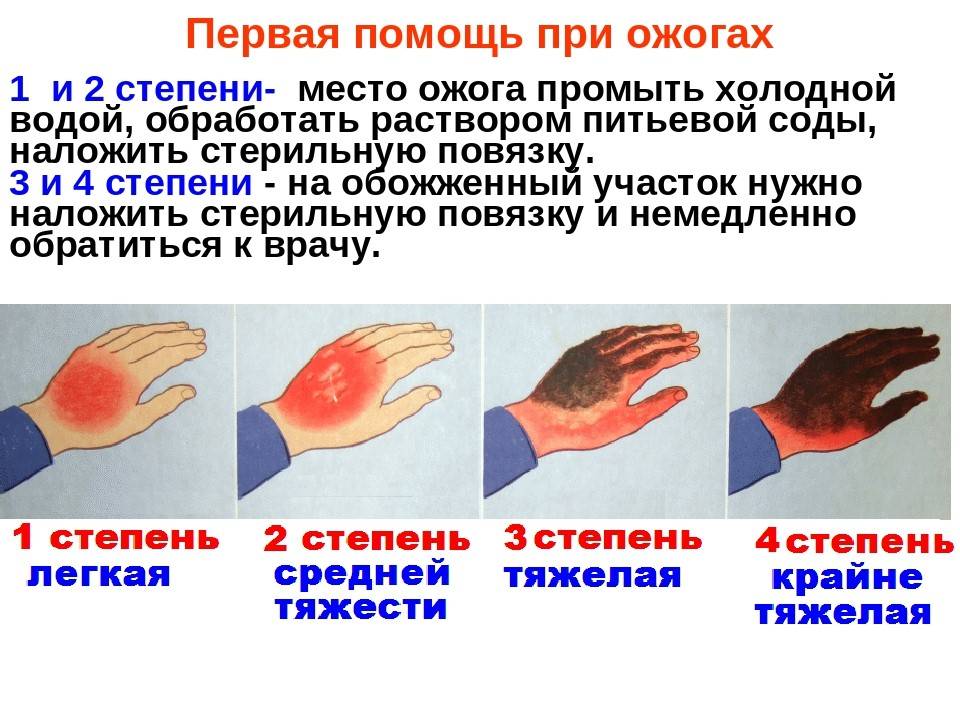
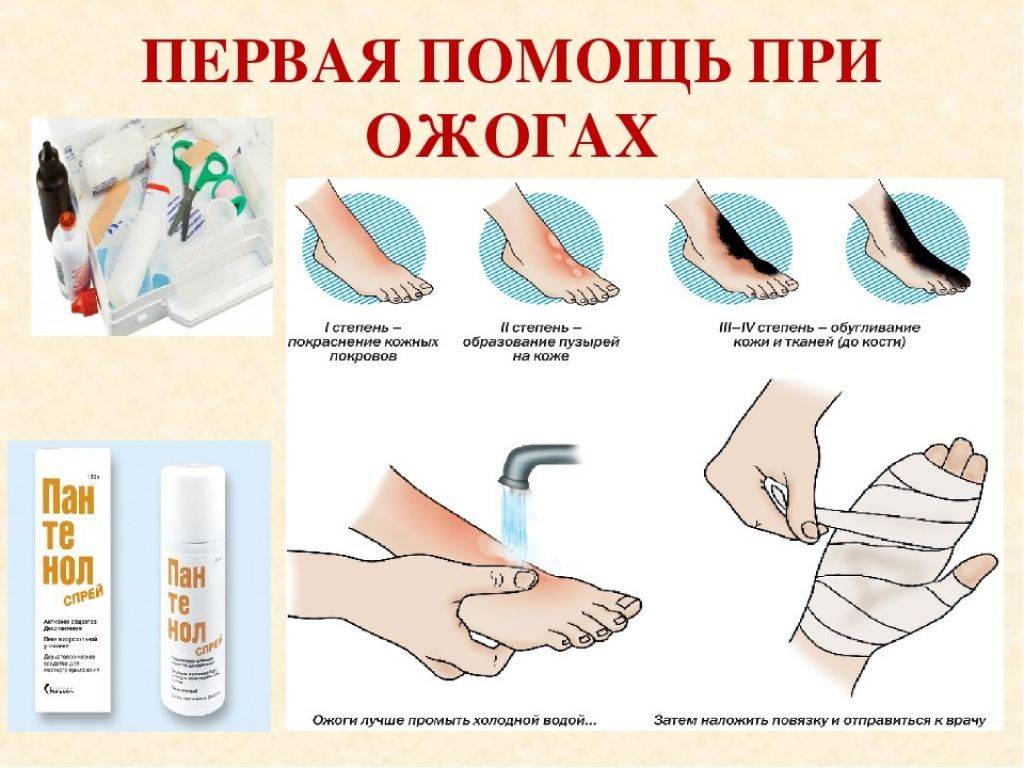
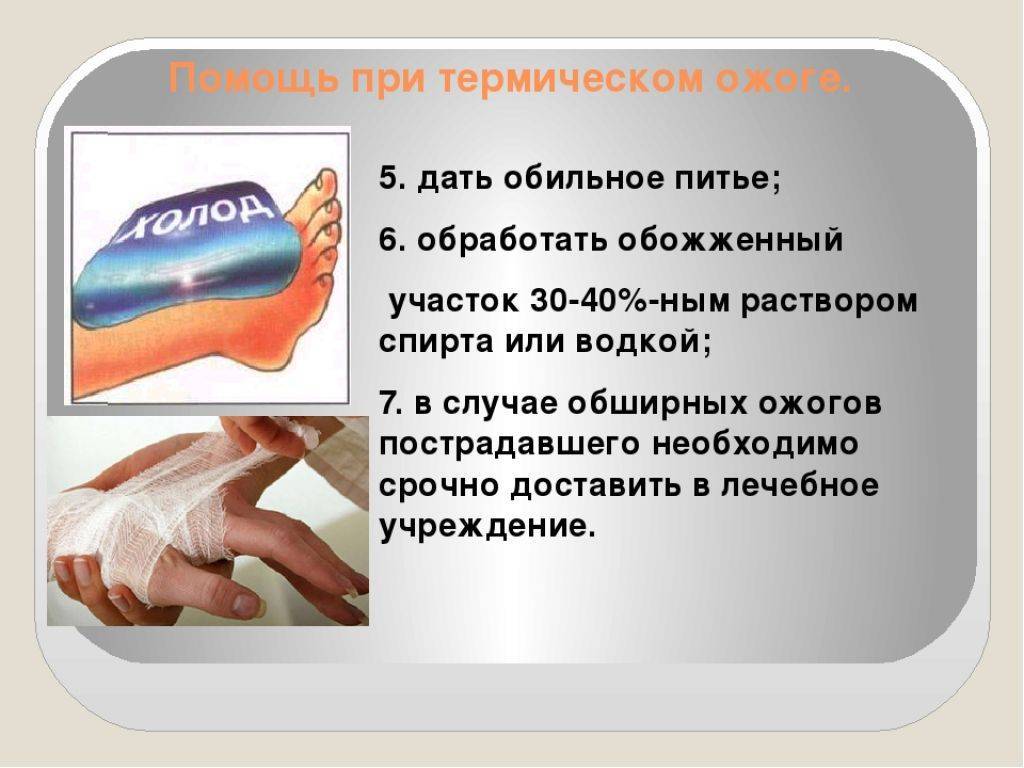
Первая помощь при ожоге
3
Первая помощь при ожоге
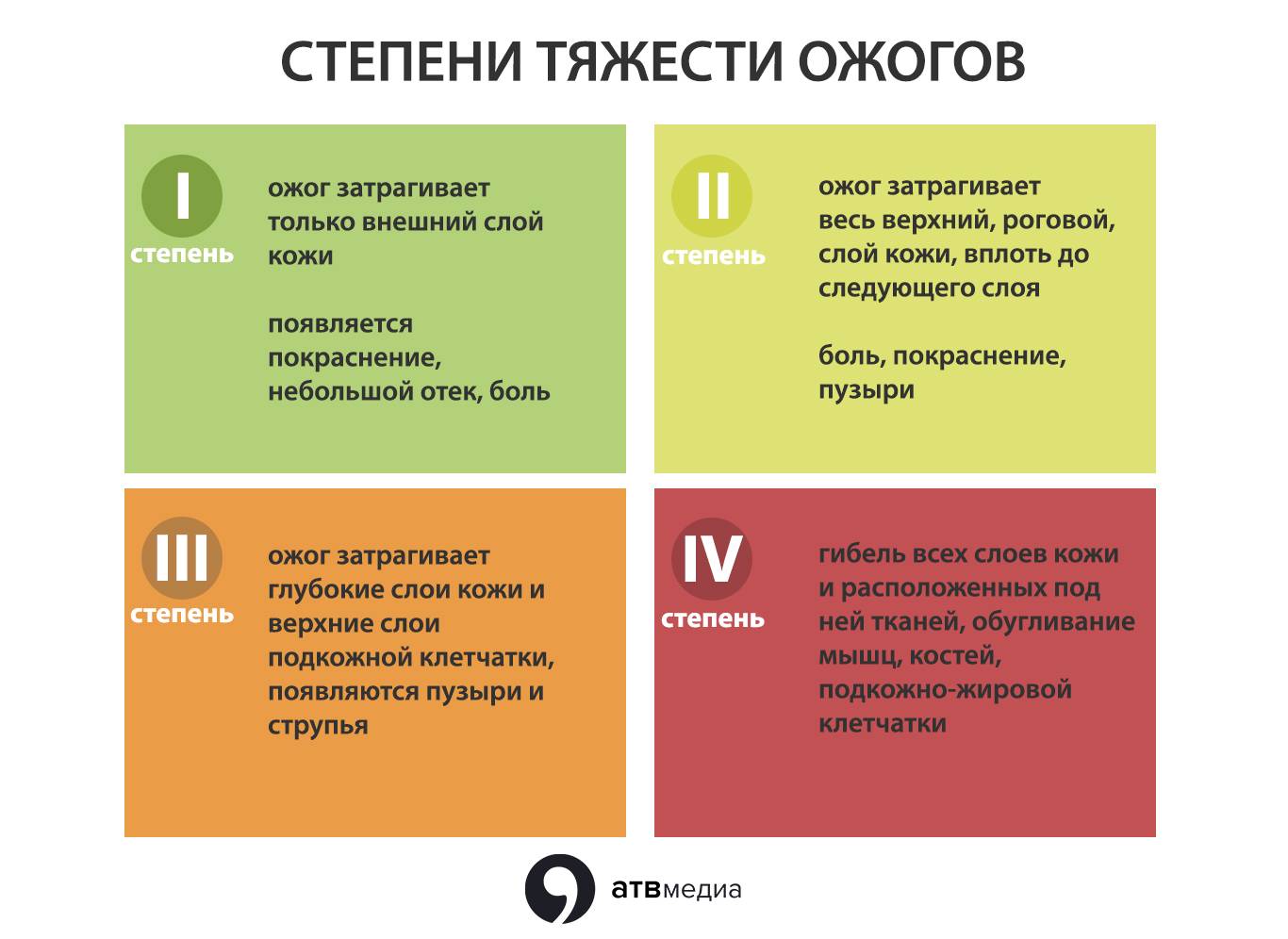
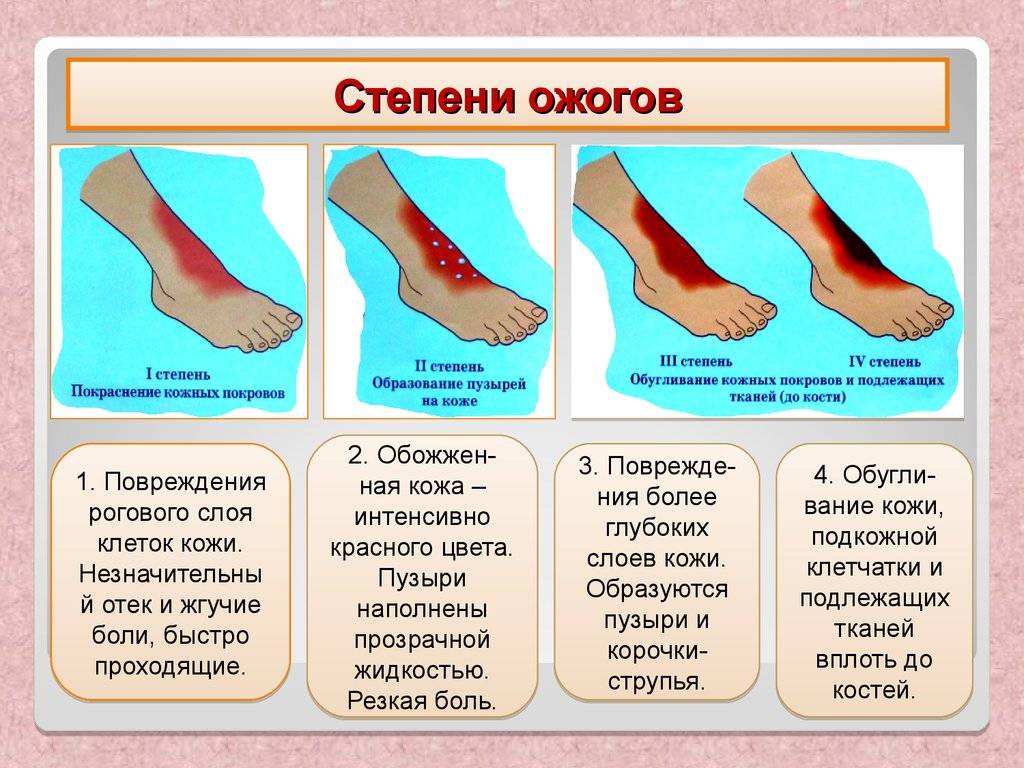
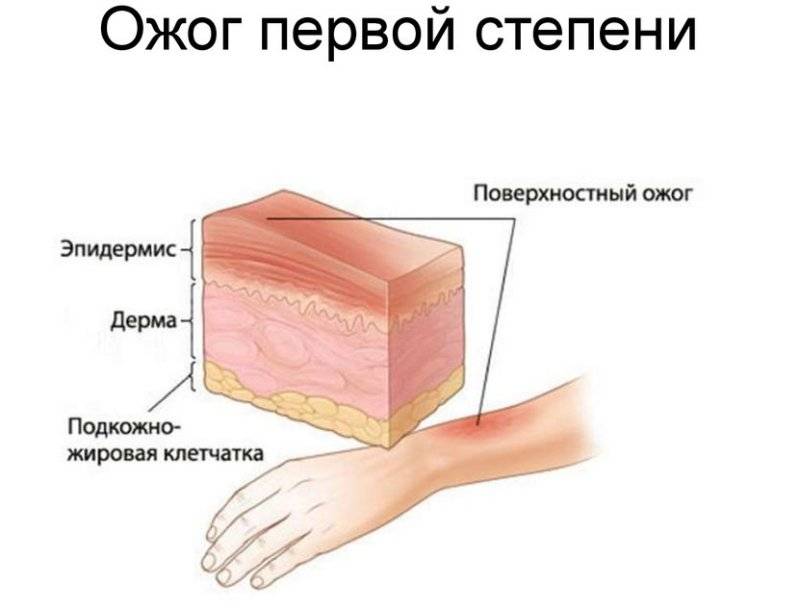
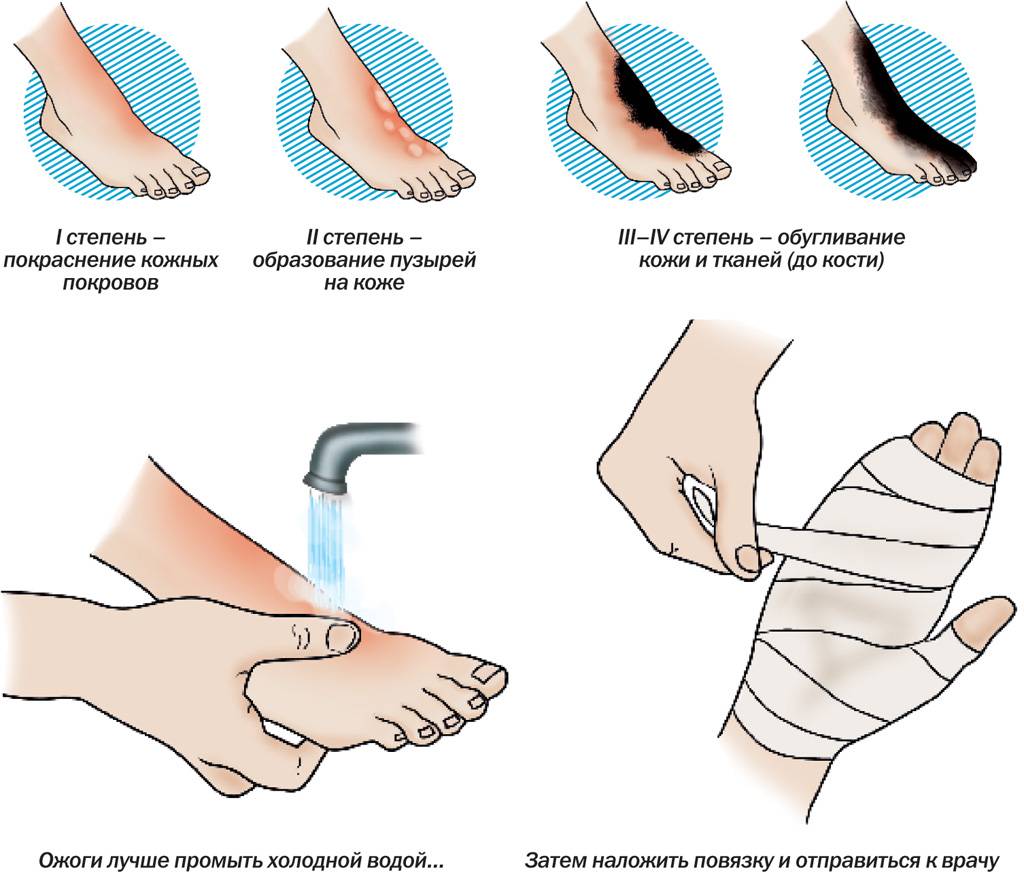
Степени ожогов
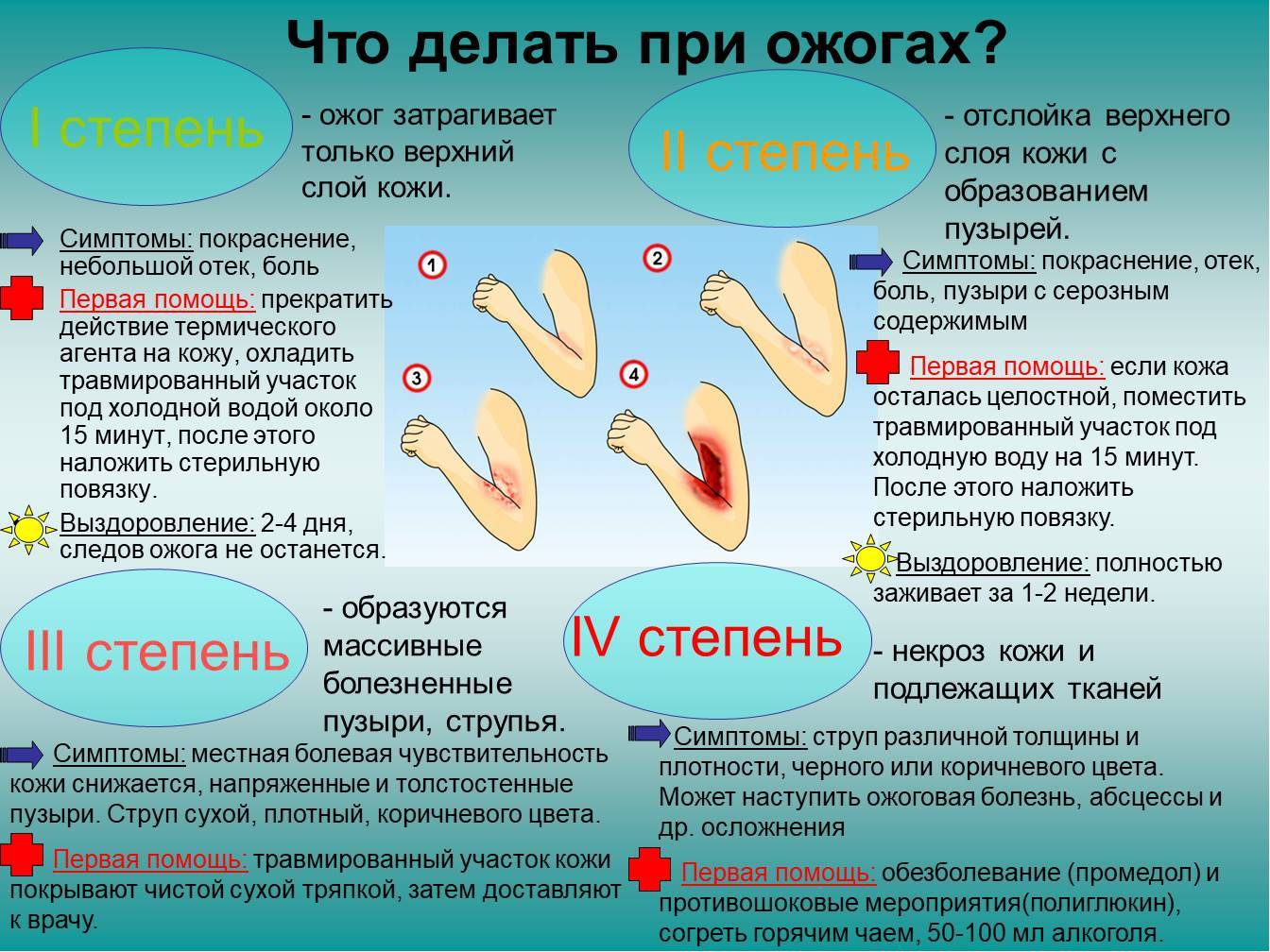
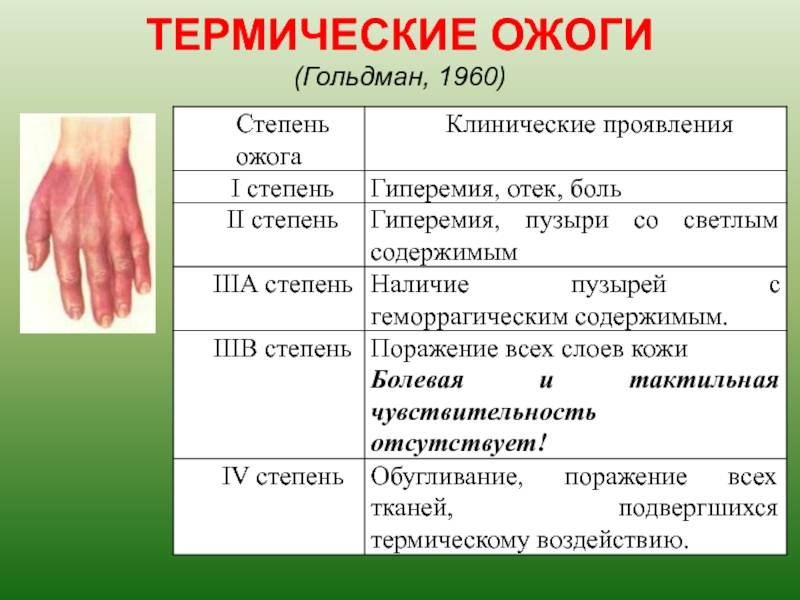
В международной практике выделяют 4 степени ожогов:
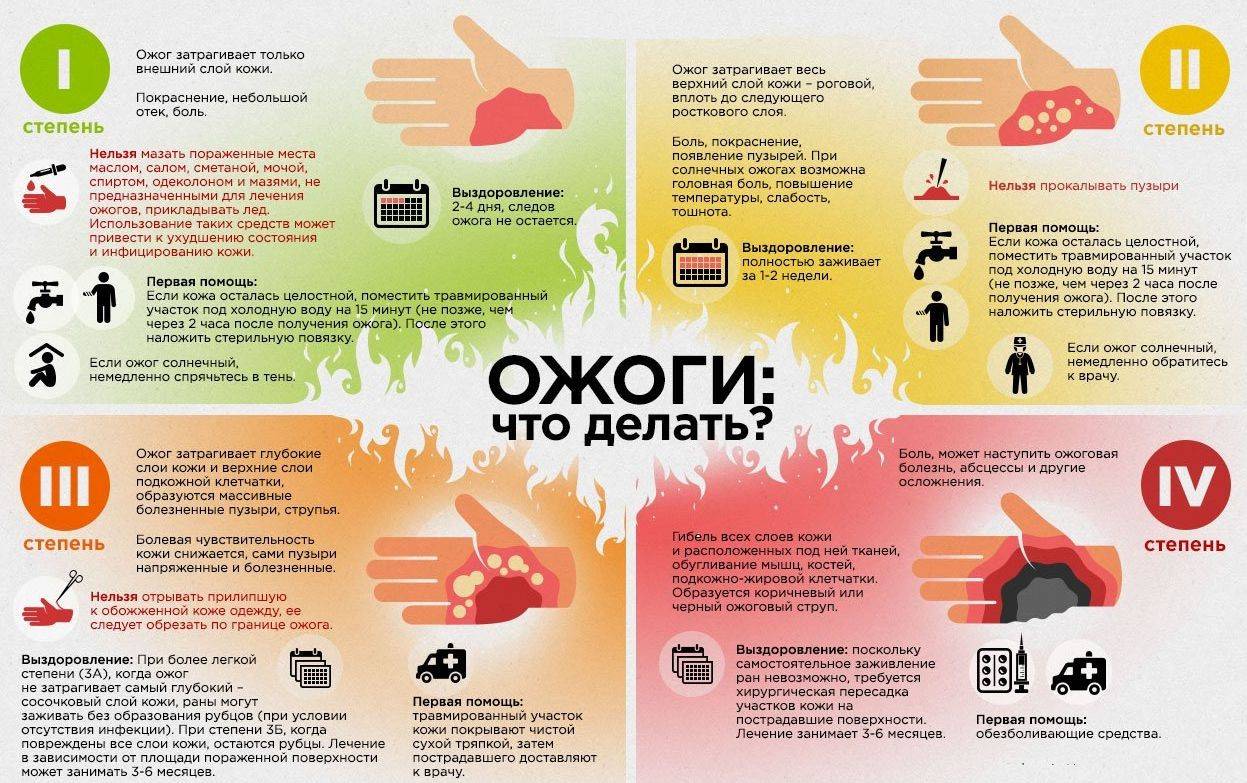
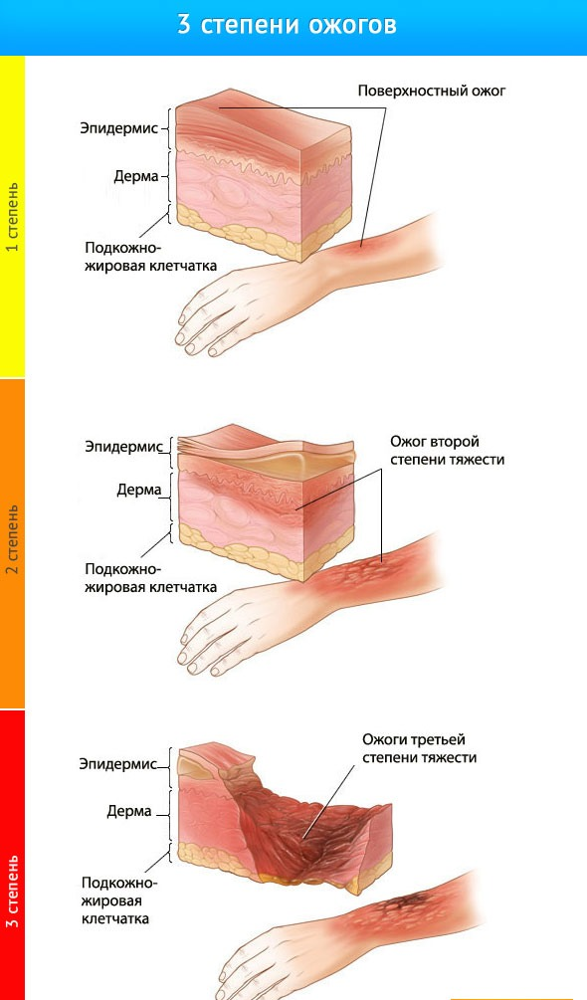
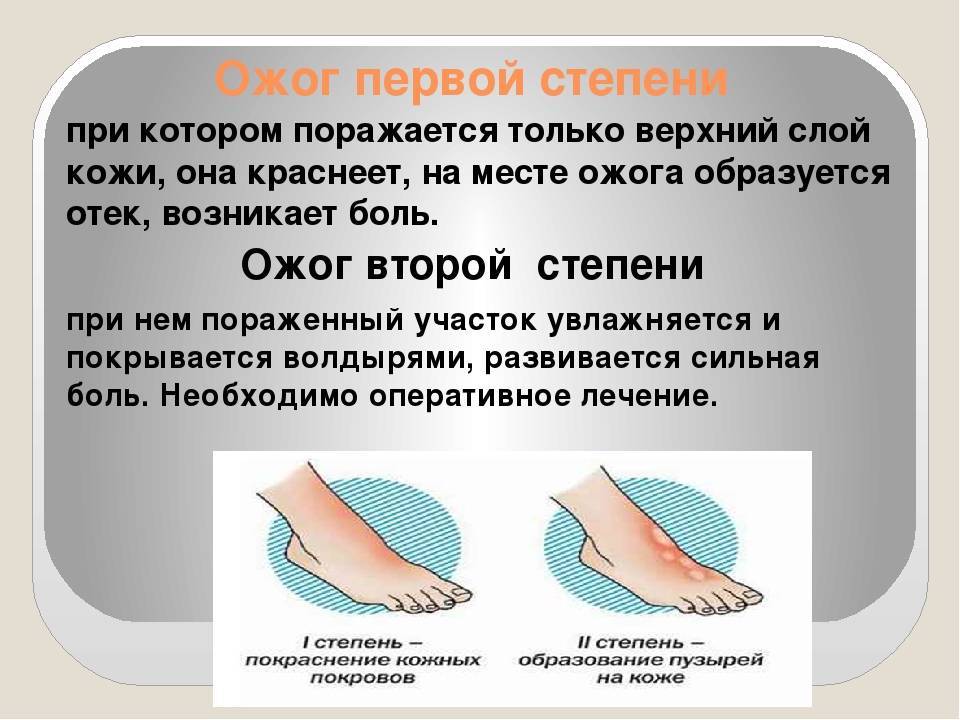
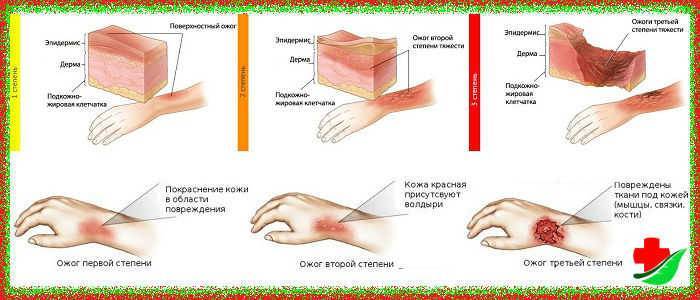
- ожог 1 степени: поверхностное покраснение кожи, сопровождающееся болью и отеком, через 3-5 дней симптомы проходят, на коже остается небольшое шелушение.
- ожог 2 степени: боль, сильное покраснение кожи, водянисто-серозные пузыри. Возможно нагноение тканей. Заживление происходит медленнее, чем при ожогах 1 степени.
- ожог 3 степени: происходит омертвение всех слоев кожи, на поверхности ожогов появляются струпья (грубая пленка серо-коричневого цвета). Рана инфицируется, нагнаивается, может возникнуть отторжение тканей, после ожогов образуются рубцы.
- ожог 4 степени – самые сильные повреждения вне зависимости от площади поражения. Под действие высоких температур попадают не только сухожилия и кожа, но даже кости.
При глубоких или обширных поражениях тканей возможно развитие ожоговой болезни, при которой показана госпитализация.
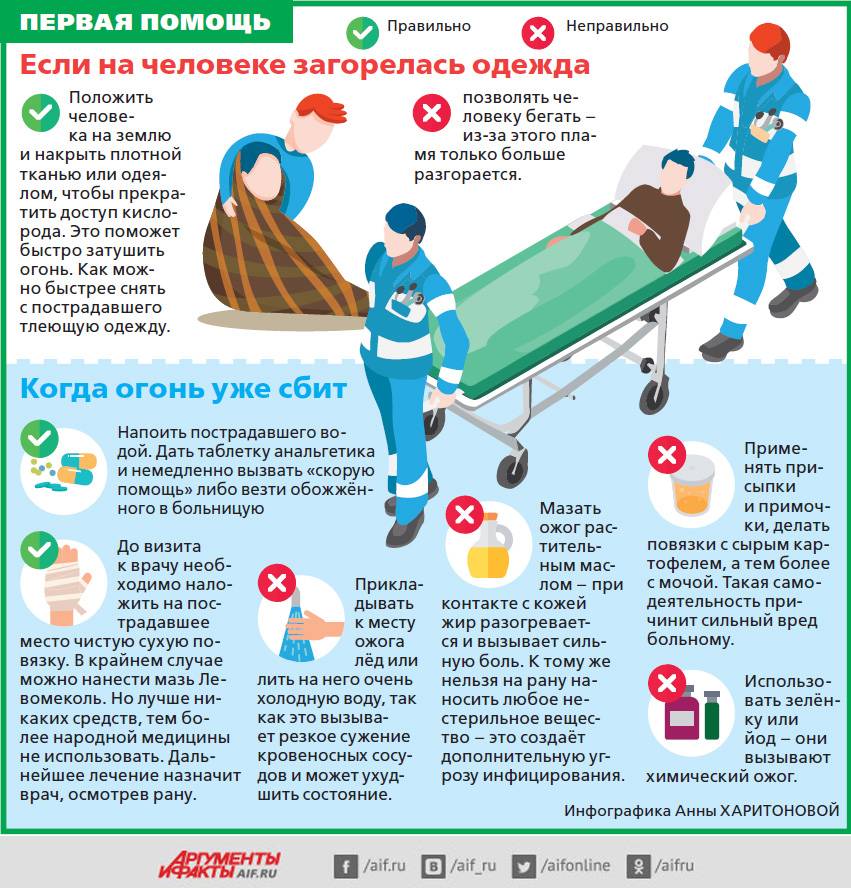
Чтобы не ухудшить состояние пострадавшего и не затруднить работу врача, очень важно знать правила первой помощи при ожогах. Ни в коем случае нельзя заливать маслом или жиром пострадавшую от ожога кожу, прокалывать на ней пузыри, стараться снять с человека расплавленную одежду
Это можешь привести к еще большему инфицированию ран и повреждению тканей
Ни в коем случае нельзя заливать маслом или жиром пострадавшую от ожога кожу, прокалывать на ней пузыри, стараться снять с человека расплавленную одежду. Это можешь привести к еще большему инфицированию ран и повреждению тканей.
Только врач может выбрать оптимальные методы лечения ожогов с учетом тяжести поражения и состояния больного.
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
Ребенок опрокинул на себя суп или кипяток

Когда ребёнок дотягивается до посуды с горячими жидкостями или, потянув за скатерть, опрокидывает на себя обжигающее содержимое, «удар» приходится на руки, лицо, грудь, голову.
Во-первых, снимите облитую одежду (прервите контакт с источником горячего). Если одежда прилипла к коже, ни в коем случае не пытайтесь её оторвать, лишь обрежьте по краю.
Во-вторых, проточной прохладной водой промойте пораженные участки (для уменьшения боли). При ожогах головы и туловища можно поместить ребенка под прохладный душ, но такое охлаждение тела должно длиться не более 10 минут, если ребенку меньше года, и 20 минут, если старше.
Если ожог поверхностный, без пузырей, места покраснения можно обработать ранозаживляющими средствами только в виде спреев, например, пантенолом, ливианом, олазолем. Для защиты от трения и расчесов наложите чистую тканевую (без ворсин), стерильную или специальную гелевую повязку.
Если появились пузыри с прозрачным содержимым, не вскрывайте их и защитите от рук малыша, наложив чистую повязку.
Ребенок обжегся смесью

Такое случается в двух случаях: разогревание готовой смеси в микроволновой печи (когда нагревание происходит неравномерно) и нарушение технологии приготовления смеси с использованием слишком горячей воды (выше 45С).
Это важно!
Если ребенок быстро успокоился и не стал отказываться от предлагаемой ему воды смеси, то нет повода для сильного беспокойства и обращения за медицинской помощью.
Если же после контакта со смесью ребенка сложно успокоить, появилась осиплость голоса, кашель или рвота, незамедлительно вызывайте неотложную помощь или сами выезжайте в стационар.
Особенностью ожогов смесью является локализация поражений: нёбо, корень языка и глотка. Это осложняет диагностику и ограничивает наши возможности в оказании помощи в домашних условиях: полоскание и аппликации исключены, спреи и аэрозоли противопоказаны. К тому же из-за раннего возраста есть риск развития отека слизистых с дельнейшим нарушением проходимости дыхательных путей. Поэтому обратиться за медицинской помощью надо незамедлительно!
Первая помощь – прохладная (не ледяная) вода, предложите её. Но велика вероятность отказа ребёнка от любых бутылочек. Поэтому старайтесь успокоить малыша, ведь болевой синдром очень выражен. Дыхание прохладным влажным воздухом облегчит страдания малютки; погодные условия, увлажнитель воздуха и небулайзер могут в этом помочь.
Если у вас есть небулайзер, а в аптечке имеется ингаляционный кортикостероид (например, будесонид,), то до приезда неотложной помощи или на пути в больницу можно сделать ингаляцию с помощью маски. Препарат поможет снять отек и уменьшить болевой компонент.
Медицинская помощь при отравлении с разными типами интоксикации
Остановить прогрессирование патологических изменений при интоксикации независимо от её характера можно, если прекратить воздействие отравляющего вещества на организм и максимально быстро провести комплекс мероприятий по выведению его из организма больного. В зависимости от механизма отравления для этого применяются следующие методы:
- промывание желудка;
- приём сорбентов;
- форсированный диурез;
- гемодиализ.
В некоторых случаях эти методы дополняют друг друга.
Одновременно необходимо принимать меры по восстановлению жизненно важных функций организма больного
Особенно это важно при тяжёлой степени отравления. Нарушение водно-электролитного баланса и обезвоживание, возникшие в результате рвоты и диареи, корректируется при помощи обильного питья и/или инфузионной терапии.
При этом существует опасность усугубления отёка головного мозга и лёгких, поэтому за больным необходимо постоянное наблюдение с целью своевременной коррекции нарушений.
На фоне адекватной инфузионной терапии сердечно-сосудистые нарушения могут начать регрессировать самостоятельно. В противном случае приходится брать под контроль давление и удерживать его с помощью соответствующих медикаментов.
При лечении интоксикации на любой стадии может понадобиться и симптоматическая терапия:
- Для облегчения головной и мышечной боли, а также воздействия на температуру тела подходят препараты из группы нестероидных противовоспалительных. Предпочтение следует отдать селективным средствам во избежание негативных влияний на желудочно-кишечный тракт. При упорной рвоте более эффективными будут инъекции.
- При эндогенной разновидности интоксикации будут эффективны те же методы лечения, с той разницей, что в этом случае добавляется необходимость лечения основного заболевания, приведшего к интоксикации: санация хронического воспалительного очага; лечение печени, почек или поджелудочной железы.
Что нельзя делать
Педиатр Детской клиники Фэнтези, к. м. н. Светлана Мухортова не рекомендует:
- смазывать ожог растительным маслом, кремом, сметаной и прочими кисломолочными продуктами. На коже образуется пленка, воздух перестает поступать к ране — она перегревается, и глубина поражения увеличивается. Молочные кислоты и продукты брожения могут привести к попаданию микробов в рану
- обрабатывать обожженную кожу зеленкой, йодом, косметическими лосьонами — спирт высушивает кожу и вызывает жжение и боль
- прикладывать к ране повязки с мочой. Эффективность уринотерапии не доказана
- прокалывать волдыри — микробы с жидкостью могут попасть в рану. Пузыри вскроются самостоятельно — как правило, это происходит, когда кожа уже обновилась и рана «затянулась»
- удалять прилипшую одежду самостоятельно, чтобы не травмировать место ожога
- прикладывать снег и лед дольше: обожженная кожа не чувствует перепадов температуры — можно получить обморожение
- посыпать ожог содой, мукой, горчичным порошком, крахмалом или детской присыпкой — пленка препятствует охлаждению, а мелкие частички могут нагноиться
- накладывать тугие повязки и заклеивать рану лейкопластырем — снижается доступ воздуха
- промывать проточной водой, если вскрылись пузыри — это больно и может привести к проникновению микробов глубже.
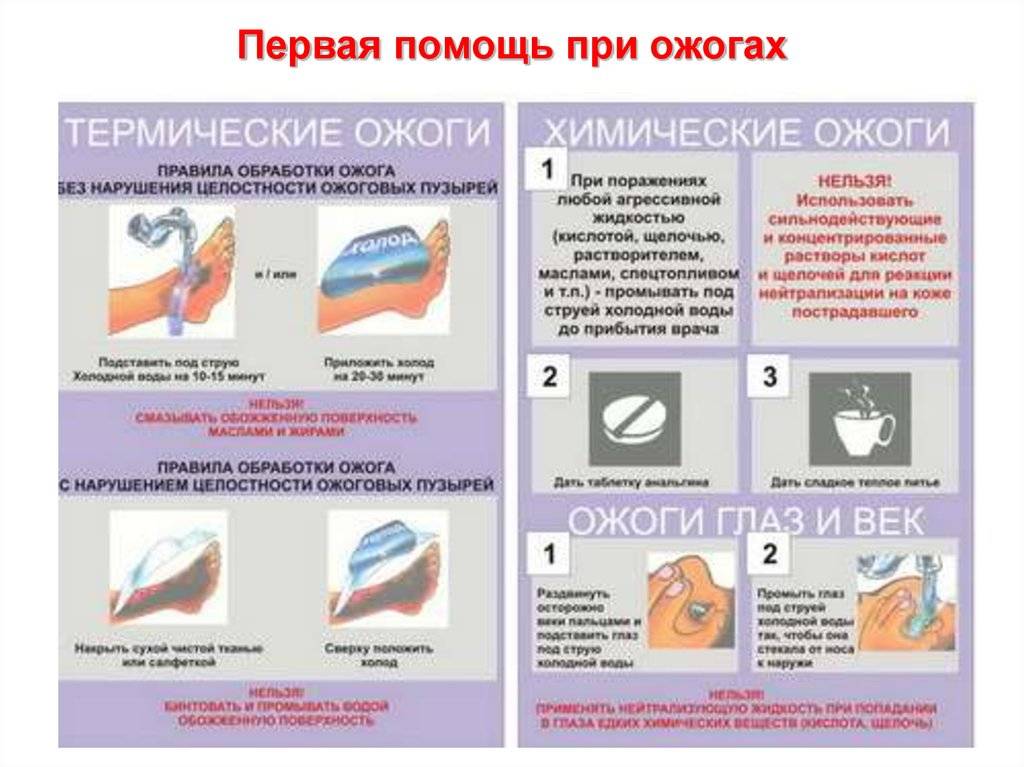
Первая помощь при ожоге горячей водой
Часто, поддавшись панике, человек, получивший ожог горячей водой, не может правильно оказать себе первую помощь или же прибегает к сомнительным народным средствам от ожога горячей водой. Поэтому приводим перечень действий, которые предпринимать ЗАПРЕЩЕНО:
- не стоит наносить противовоспалительные средства от ожогов горячей водой на неохлажденную предварительно кожу;
- нельзя мазать рану йодом, спиртом, зеленкой, уксусом и прочими раздражающими веществами. Не подходят для этих целей и масла (облепиховое масло используют лишь на этапе последующего лечения ожога горячей водой);
- категорически противопоказано прокалывать волдыри;
- прилипшую к пораженному месту одежду не срывают, а аккуратно обрезают;
- ожог горячей водой промывают только водой. Раствор с лимонной кислотой уместен при поражении щелочью, а щелочной – при ожоге кислотой, но при термических повреждениях ими пользоваться категорически запрещается;
- не стоит смазывать рану кисломолочными продуктами, поскольку содержащиеся в них бактерии, а также различные пищевые добавки могут спровоцировать инфекцию.

Влияние солнечных лучей
Загорать нравится практически всем, ведь это придает поверхности дермы красивый, иногда золотистый, а порой коричнево-красноватый оттенок, заодно насыщая организм витамином D, который вырабатывается в процессе. Поэтому люди радостно подставляют тело под яркий свет, совершенно не беспокоясь о здоровье. Между тем опасность присутствует постоянно, а с ухудшением экологической обстановки и расширением озоновых дыр, это привычное дело становится все более опасным.
Мало кто задумывается о том, как защититься от солнечных лучей, пока не становится поздно принимать превентивные меры. Поэтому стоит заранее прояснить ситуацию и учесть, что ультрафиолетовое излучение – основной враг здоровой и молодой кожи. Воздействие его может быть чревато разными малоприятными последствиями:
- Повышение риска развития онкологических процессов в эпидермисе.
- Нарушение пигментации, появление пятен.
- Фотостарение, образование морщин раньше положенного времени.
- Утрата эластичности, гладкости, упругости.
- Пересушивание, тотальная нехватка влаги.
Главная беда заключается в том, что все эти негативные проявления видны не сразу. Действие копится годами, десятилетиями, а каждая последующая доза облучения приплюсовывается к предыдущей, накапливаясь, что и таит угрозу.
Оставлять кожу беззащитной ни в коем случае нельзя. Предотвратить развитие онкологических образований едва ли получится, но значительно снизить риски вполне реально.
Клиническая картина острой интоксикации
Характерная черта этого расстройства — появляется оно сразу, незамедлительно
В этом случае важно оказать помощь на ранней стадии
Возникновение острой интоксикации связано с проникновением в организм большого количества веществ, обладающих токсическим действием, употреблением пищи или воды ненадлежащего качества или выраженной передозировкой лекарственных препаратов. Характер течения и степень тяжести интоксикации определяется разновидностью токсического вещества, попавшего в организм.
Проявления острой интоксикации
Наиболее характерные проявления острой интоксикации:
- выраженная резкая боль в области желудка;
- неудержимая рвота;
- остро появившийся жидкий стул.
Рвота и понос в этой ситуации — реакция организма на отравление, с помощью которой он старается очиститься от токсического вещества. Поэтому первое время после появления такой симптоматики нет смысла стараться ее заблокировать.
Экзогенная интоксикация
Токсические вещества, вызывающие расстройства, могут проникать в организм различными способами: через пищеварительный тракт, слизистые оболочки, кожный покров, через дыхательные пути.
Заподозрить экзогенную интоксикацию помогут следующие симптомы:
- Выраженная гипертермия.
- Лихорадочное состояние.
- Острая реакция со стороны пищеварительного тракта: рвота, диарея, выраженная изжога. При отравлении растворами, имеющими щелочную или кислую реакцию, в рвоте могут присутствовать сгустки крови.
- Судорожные сокращения мышц конечностей.
- Ухудшение картины рефлексов.
В случае трансдермального проникновения яда в организм или попадания его через слизистую оболочку, в большинстве случаев наблюдается местная реакция в виде выраженных аллергических проявлений: покраснений, очагов высыпаний, напоминающих ожоги.
Важным признаком экзогенной интоксикации синдрома является острое кислородное голодание всех тканей организма. Оно обусловлено способностью токсинов блокировать возможность эритроцитов переносить кислород. Гипоксия приводит к расстройству всех систем жизнеобеспечения организма человека:
- снижается частота пульса;
- развивается распространённый отёчный синдром, наиболее опасны отёк лёгких и головного мозга.
Эндогенная интоксикация
Интоксикационный синдром эндогенного происхождения — не самостоятельное заболевание. Он сопровождает многие заболевания и является частью их патогенеза.
Эндотоксинами или аутоядами называются вещества, которые вырабатываются внутри организма в результате распада молекул или клеточных структур. Обладая токсическими свойствами, эти вещества вызывают развитие недостаточности работы жизненно важных органов: почек, печени, сердца.
Проявления эндогенной интоксикации:
- головная боль;
- нарушение сна;
- исчезновение аппетита.
Такой симптомокомплекс часто наблюдается при интоксикационном синдроме, сопровождающем инфекционно-воспалительные заболевания.
В случае более выраженной степени интоксикации добавляются следующие симптомы:
- снижение суточного объёма мочи;
- головокружение;
- ощущение прогрессирующей накопившейся хронической усталости;
- нарушение ритма работы сердца;
- галлюцинации — признак тяжёлого интоксикационного синдрома, который сопровождается лихорадкой, в частности, этот симптом характерен для ожоговых травм при поражении большой площади тела с глубиной ожогов 3–4 степени.
В некоторых случаях к указанной симптоматике общего характера добавляются специфические признаки, которые могут помочь при диагностике. Например, желтушное окрашивание склер и кожных покровов при поражении печени билирубином.
К чему могут привести зуд и чувство жара в теле
Эти симптомы настолько дискомфортны, что не придать им значения просто не получится
Все внимание концентрируется на них, из-за чего человек становится невнимательным, рассеянным, появляются сбои в его профессиональной деятельности, падает работоспособность
Раздражительность и напряженность при этом достигают пикового состояния. Возможны депрессия, нервные срывы. Такое перенапряжение приводит к психическому дисбалансу. У больного нарушается сон, развивается бессонница. В итоге, днем он ощущает себя разбитым и не выспавшимся.
Сильный зуд в интимной зоне порой доводит страдальцев до того, что они применяют различные предметы, которые травмируют слизистую и кожные покровы в этой области.
Расчесы на коже и слизистых оболочках могут инфицироваться, воспаляться и нагнаиваться, распространяя процесс на более обширные зоны.
Чем лучше лечить ожог кожи?
Избежать инфекции в ране* помогут правильное лечение и уход. Только что полученный или уже заживающий ожог нуждается в создании оптимальных условий, которые
обеспечат стимуляцию регенерации раны. Достичь этого можно в том числе с помощью применения технологии местного лечения для профилактики ожоговой инфекции3.
Для лечения бактериальной инфекции можно использовать антибактериальные препараты для местного и системного применения. Их использование позволяет
уменьшить количество местных инфекционных осложнений и, соответственно, улучшить условия для регенерации ран, а также ограничить опасность развития общих
инфекционных осложнений, в том числе генерализациинфекции, особенно при обширных ожогах3.
Местные антимикробные средства применяются как при непосредственной обработке ран на перевязках, так и в составе влажновысыхающих, мазевых и других раневых
повязок, а также в комплексе с физическими методами воздействия (ультразвуковая обработка, гидротерапия)3.
При выборе, какой мазью лечить ожоги, рекомендуем вам обратиться к врачу
или фармацевту.При присоединении инфекции при ожогах может использоваться мазь Банеоцин.
Это антимикробный препарат, который:

Также цинк в составе мази Банеоцин оказывает дополнительное противомикробное и эпидерморегулирующее действие5.
Обеспечивает самостоятельное
отхождение корочки, когда
начинается первичная
эпителизация5
Защищает молодой эпителий
от инфекции5
Обеспечивает механическую
защиту и локальное смягчение5
Способствует активизации
репаративных процессов5
Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных
В зависимости от выраженности симптомов, различают следующие типы ожогов, по степени тяжести:
- Легкие (покраснение кожи, незначитльная боль длительностью от 3 до 5 дней, с дальнейшим незначительным шелушением кожи).
- Умеренные (красная, более болезненная кожа, длительность симптомов около 7-10 дней, с более длительным шелушением кожи).
- Тяжелые (очень красная, болезненная кожа, с появлением волдырей, ознобом и повышением температуры тела).
Распространенный миф, что солнечные ожоги – это лишь мелкая неприятность, которая не стоит особого внимания. Но, это понятие ошибочное, так как ультрафиолет способен накапливаться в организме и вызывать мутации. А чем больше мутаций кожи, тем больше риск повреждения ДНК и развития новообразований. В ответ на повреждения кожа пытается защититься. Специальные клетки кожи – меланоциты, начинают синтезировать пигмент меланин, а от количества этого пигмента зависит окрашивание кожи. Под значительной нагрузкой УФ-лучами, эти самые меланоциты могут начать трансформироваться и активно делиться. Так может возникнуть меланома – наиболее злокачественная опухоль, которая быстро метастазирует по всему организму и тяжело поддается лечению в запущенных случаях.
Кроме того, у людей, которые любят загорать, быстрее возникает фотостарение кожи. Солнечные лучи способствуют разрушению коллагеновых и эластиновых волокон, снижению уровня гиалуроновой кислоты, что ведет к снижению упругости кожи, появлению ранних морщин, чрезмерной сухости и снижению регенераторных свойств кожи.
Фотодерматоз – солнечный дерматит, то есть аллергия на солнце. Состояние, которое сопровождается повышением чувствительности к действию солнца, вследствие чего происходит выброс гистамина, как следствие – появляются высыпания и зуд кожи. А если такая ситуация сопровождается влиянием других раздражителей, таких как: соленая вода, потливость, чрезмерная выработка себума (кожного сала), то увеличивается риск присоединения бактериальной инфекции, или обострение акне.
Чрезмерный загар может вызывать иммуносупрессию, то есть угнетение работы имунной системы и, как следствие, снижение устойчивости организма к вирусам, бактериям, уменьшению способности распознавать и уничтожать опухолевые клетки.
Что необходимо делать и чего категорически нельзя
Обращаться к специалисту (в травмпункт, к травматологу или хирургу в ближайшее медицинское учреждение) необходимо при получении обширного ожога, если ожог вызван химическим веществом или электрическим током, или если трудно оценить степень его тяжести.
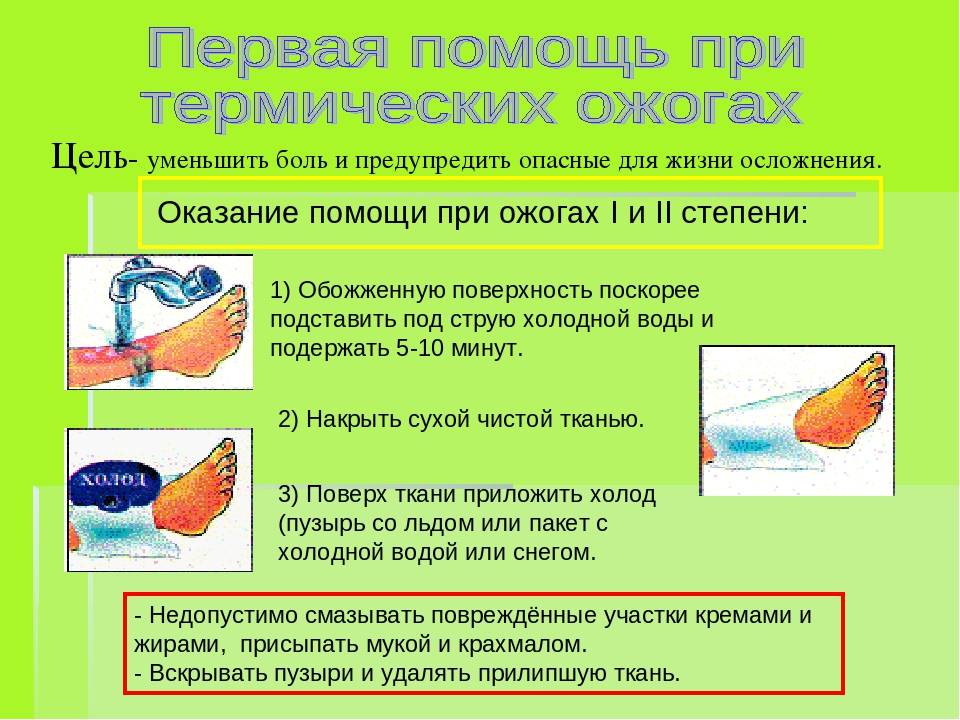
Категорически не рекомендуется удалять омертвевшую кожу и вскрывать самостоятельно волдыри, прикладывать к обожженному месту лед, сливочное масло, различные мази и лекарства, а также покрывать ожог ватными повязками или лейкопластырем.
Если произошеложог химическими веществами, необходимо избавиться от поврежденной одежды и обливать пораженную область прохладной водой.
При обширном ожоге можно принять 10-минутный душ или лечь в ванну
Затем осторожно промокнуть полотенцем кожу и показаться врачу.. Если человек охвачен огнем, то необходимо облить его водой, обернуть, не накрывая с головой, плотной натуральной тканью (подойдет шерстяное или хлопчатобумажное пальто, ковер, одеяло), уложить плашмя и начать катать его (или самому пострадавшему кататься) по земле
После этого на обожженные участки наложить чистую сухую повязку из неворсистого материала.
Если человек охвачен огнем, то необходимо облить его водой, обернуть, не накрывая с головой, плотной натуральной тканью (подойдет шерстяное или хлопчатобумажное пальто, ковер, одеяло), уложить плашмя и начать катать его (или самому пострадавшему кататься) по земле. После этого на обожженные участки наложить чистую сухую повязку из неворсистого материала.
При ожоге кисти или стопы, необходимо проложить между пальцами прокладки из ткани или марли, и обвязать нетугой повязкой.
При небольшом ожоге следует наблюдать за местом поражение в течение одних-двух суток, чтобы оно не инфицировалось (усиливающееся покраснение, отек, боль).
При появлении признаков инфекции, необходимо обратиться к врачу.
При обширном ожоге без рвоты, следует возмещать потери жидкости обильным питьем.
Ну и хочется сказать, что для предотвращения ожогов необходимо соблюдать правила безопасности при обращении с огнем и горячими предметами, химическими веществами и электроприборами.
Будьте здоровы!