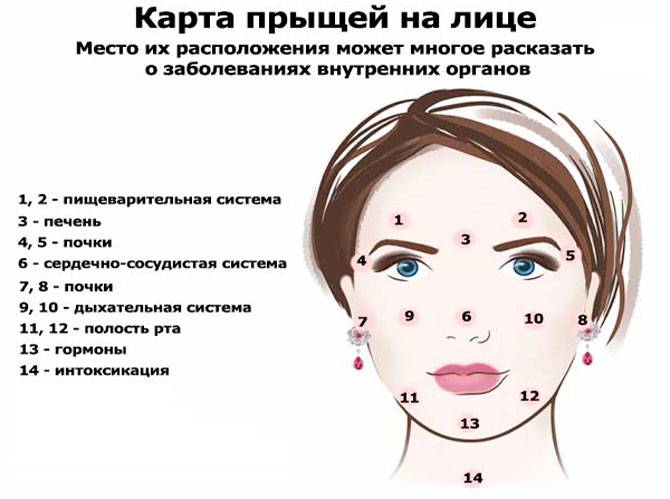
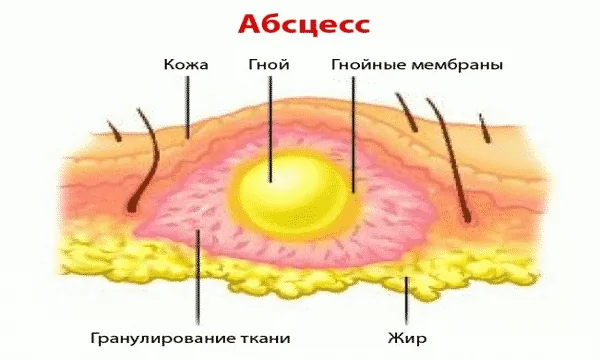
Абсцесс кожи
Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).
Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры. Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться. Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.
Осложнения абсцесса:
- распространение инфекции на соседние участки кожи;
- при прорыве в прилегающие ткани (а не наружу) возможно развитие разлитых гнойных воспалений – флегмоны или панникулита;
- лимфадениты, тромбофлебиты;
- сепсис.
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.
Общие причины, вызывающие у детей гнойничковые заболевания кожи
Воспалительным процессам кожных покровов, как у детей, так и взрослых, предшествует целый ряд причин. В числе сопутствующих факторов:
- частые простуды и респираторные инфекции;
- ослабленный иммунитет;
- чесотка;
- повышенная потливость;
- переохлаждение;
- сахарный диабет;
- чрезмерные эмоциональные и физические нагрузки;
- низкий уровень индивидуальной гигиены;
- хронические патологии сердца и других органов;
- микротравмы кожи;
- очаги инфекции;
- авитаминозы.
Поскольку в основе воспаления кожи проникновение патогенных микроорганизмов, более всего подвержены таким патологиям дети со слабой иммунной защитой. В группе риска малыши с превышением массы тела. Детский организм сильно ослабляет химиотерапия и облучения – обязательные при онкологических процессах виды лечения. Значительным фактором влияния специалисты считают неполноценное питание, плохое экологическое окружение, непосредственный контакт с различными агентами, раздражающими кожу.
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание: транспортировать слизь по носовым ходам. Этот процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Так же реагируют слизистые и на переохлаждение организма.
Кроме этого, корочки образуются при:
- болезнях носа и околоносовых пазух (различные формы ринитов);
- аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели сахара в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- сосудистые изменения;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
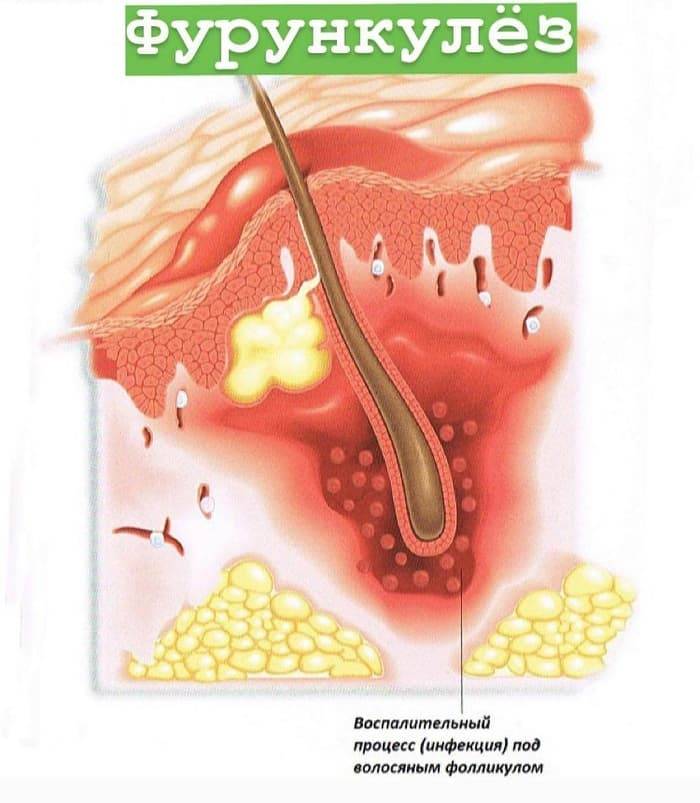
Классификация фурункулов
Выделяют три стадии фурункула:
Инфильтрация.Наблюдается в первые 3–4 дня после инфицирования, характеризуется появлением увеличивающегося в размерах уплотненного болезненного участка красноватого цвета.
- Нагноение и некроз.В центре инфильтрата образуется гной. Над поверхностью кожи появляется гнойно-некротический стержень, который после созревания прорывается вместе с гноем.
- Заживление.Пораженные ткани постепенно покрываются грануляционными тканями и заживают, формируя рубец.
В некоторых случаях фурункул протекает стерто и некротический стержень не формируется.
Воспалительный процесс при фурункулезе бывает:
Местный.Поражение ограниченного участка кожного покрова. Обычно распространение одного нарыва вызвано его неправильным лечением.
Общий.Появление многочисленных нарывов на значительной площади кожи. Такой воспалительный процесс развивается при ослабленном иммунитете на фоне анемии, нарушений в работе нервной системы или длительных хронических заболеваний.
Детские инфекционные заболевания – диагностика и специфика
Молочница у ребенка во рту
Мелкие прыщики во рту у ребенка являются индикаторами наличия заболевания, которое может носить скрытый характер. Исключение составляют новорожденные малыши, которые находятся на грудном вскармливании. У них до года могут появляться незначительные покраснения в области ротовой полости, которые покрыты белым налетом. Это заболевание носит название – молочница, и вызывается распространением грибковых колоний типа «кандида». Педиатры советуют протирать белые прыщи во рту у ребенка содовым раствором. В случае распространения колоний микроорганизмов (можно посмотреть на фото) после отмены приема грудного молока следует обратиться к врачу, чтобы получить рецепт на медикаментозное лечение противогрибковыми препаратами.
Прыщи на внутренней стороне щеки у ребенка могут быть покрыты беловатым налетом или иметь припухлую поверхность. Они могут свидетельствовать о развитии таких инфекционных заболеваний, как:
- красная волчанка;
- ветряная оспа;
- скарлатина;
- эпидпаротит;
- коклюш или корь.
Инкубационный период каждой болезни – 3 дня. В это время могут появляться прозрачные прыщики во рту, першение в горле, увеличение миндалин в размерах, повышение температурного режима тела и микроскопические трещины на губах, сопровождающиеся незначительным выделением крови. Отмечается проявление чувствительности передних зубов и десен.
Профилактика фурункула, карбункула, абсцесса кожи
Чтобы снизить риск развития перечисленных гнойных воспалений. достаточно соблюдения ряда несложных рекомендаций:
ежедневно и правильно проводить гигиенические процедуры всего тела;
при травмах, даже небольших ссадинах и порезах, необходимо обрабатывать кожу антисептическими средствами и закрывать стерильными повязками или пластырями до момента заживления;
своевременно лечить различные хронические заболевания;
носить белье и одежду из натуральных материалов и не вызывающих трения о кожу;
при заболеваниях эндокринной системы, в том числе сахарного диабета, важно соблюдать диету и рекомендации лечащего врача;
вести здоровый образ жизни для поддержания иммунитета, правильно и рационально питаться, исключить вредные привычки.
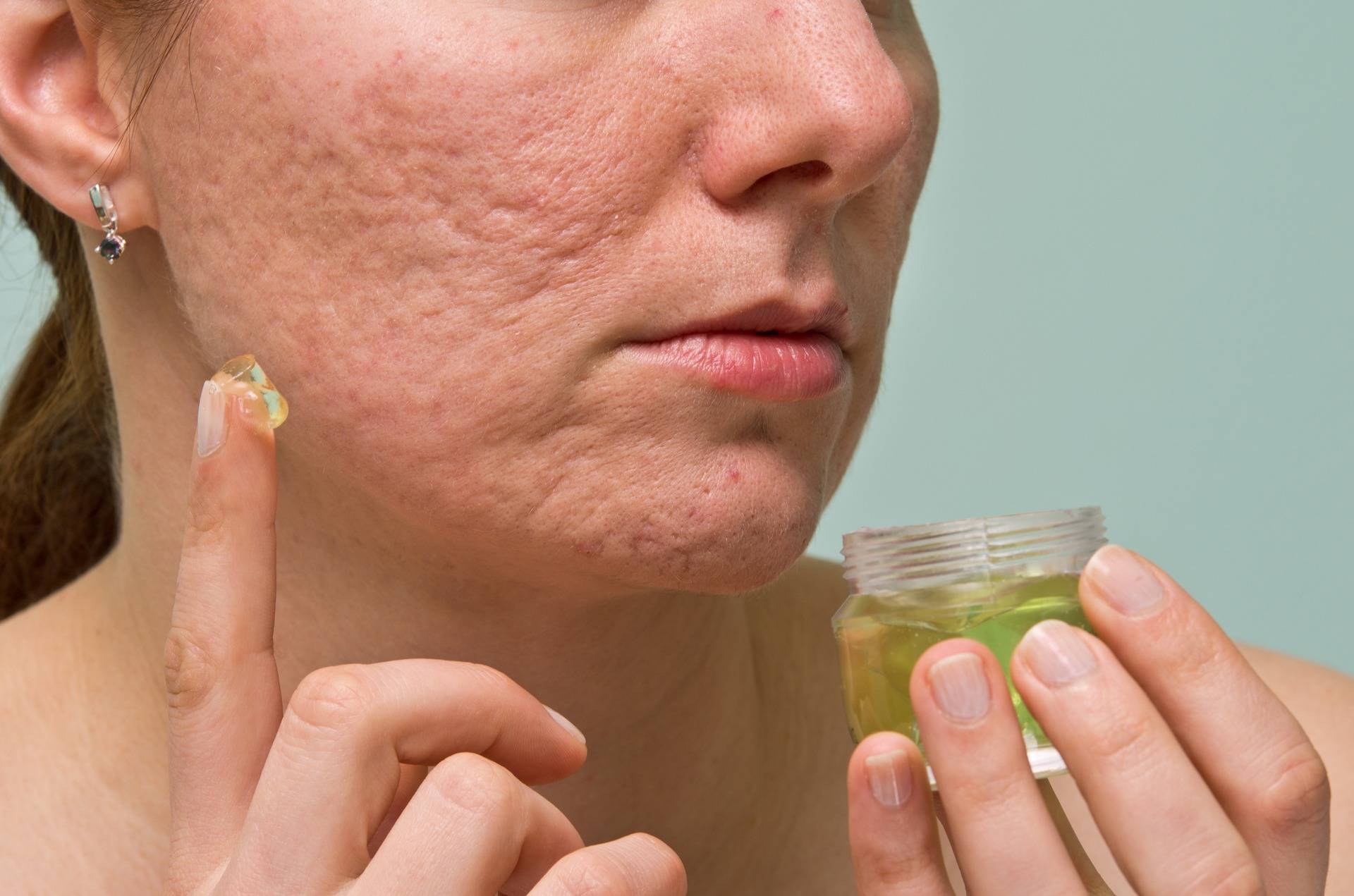
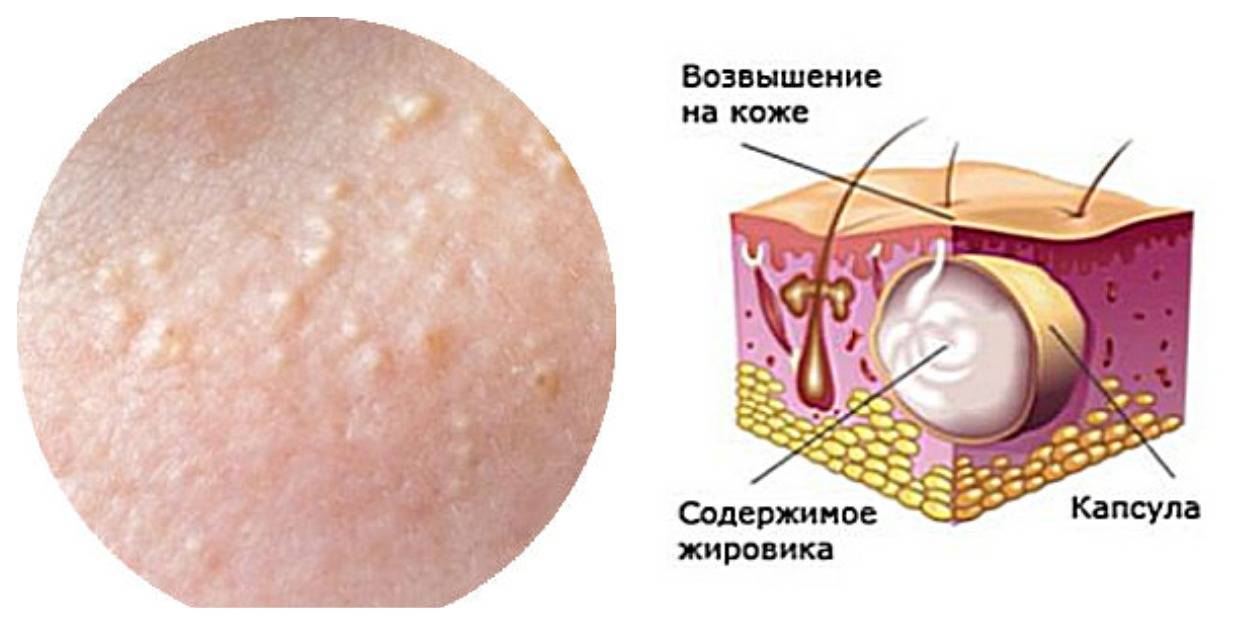
Как развивается угревая болезнь?66

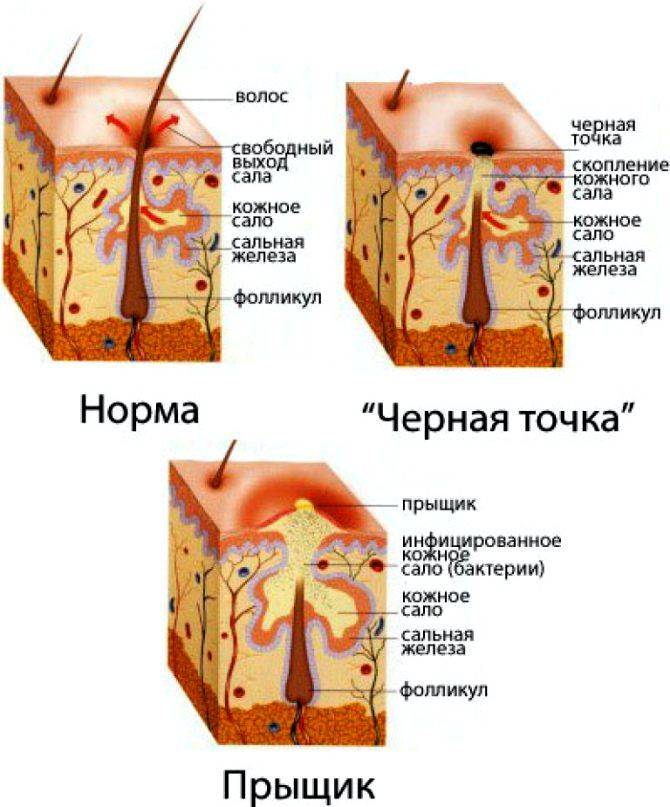
Для проблемной кожи чаще всего характерна повышенная жирность. Кожный рельеф становится неровным, появляется шероховатость, устья фолликулов расширяются. Расположенные на поверхности кожи стафилококки и пропионибактерии вырабатывают эндогенную липазу, расщепляющую триглицериды себума (кожного сала) до свободных жирных кислот. Они раздражают кожу, провоцируя появление комедонов.
Если на этой стадии не начать лечение, число комедонов будет расти, воспалительная реакция усугубляться, а акне примет индуративную форму. Для нее характерно появление больших воспалительных инфильтратов.
Как правило, необходимо еще несколько недель, чтобы инфильтрат размягчился, угревые элементы вскрылись и образовались полости, наполненные гнойным содержимым. После заживления такой сыпи часто остаются заметные рубцы.
При тяжелой степени акне могут появиться конглобатные угри. Это крупные узлы на лице, спине, груди, которые находятся в глубоких слоях кожи, иногда захватывают верхние отделы подкожной жировой клетчатки. Узлы, размеры которых могут быть 1,5-2 см, болезненные, они доставляют пациентам не только эстетический, но и физический дискомфорт.

При слиянии узлов образуются конгломераты, иногда развиваются абсцессы. После их вскрытия возникают язвы, которые долго не заживают. Со временем на их месте остаются грубые рубцы со свищевыми ходами.
При слиянии воспалительных узлов, погруженных в глубокие слои кожи, могут развиться синусовые акне. Для этой формы характерно образование эпителиальных синусовых трактов.
Гнойники* на лице: лечение
При акне важно своевременно обратиться к дерматологу. Если вы замечаете, что у вас часто появляется сыпь, пусть и в виде комедонов, необходимо посетить врача
Акне – хроническое, склонное к рецидивам заболевание18, не допускайте его усугубления, не ждите, пока рядом с комедонами появятся пустулы.

В лечении легкой и средней степени угревой болезни могут применяться топические антибиотики. Одним из них является гель Клиндовит18,6. Его необходимо наносить дважды в сутки на сухую, предварительно очищенную кожу6.
За счет присутствия в составе клиндамицина гель Клиндовит проявляет антибактериальную активность в отношении Propionibacterium acnes6. Препарат уменьшает уровень свободных жирных кислот6.
Гель Клиндовит рекомендуется применять вместе с азелаиновой кислотой (например, гель Азелик) либо бензоила пероксидом, что помогает снижать риск развития антибиотикорезистентности28.
*акне
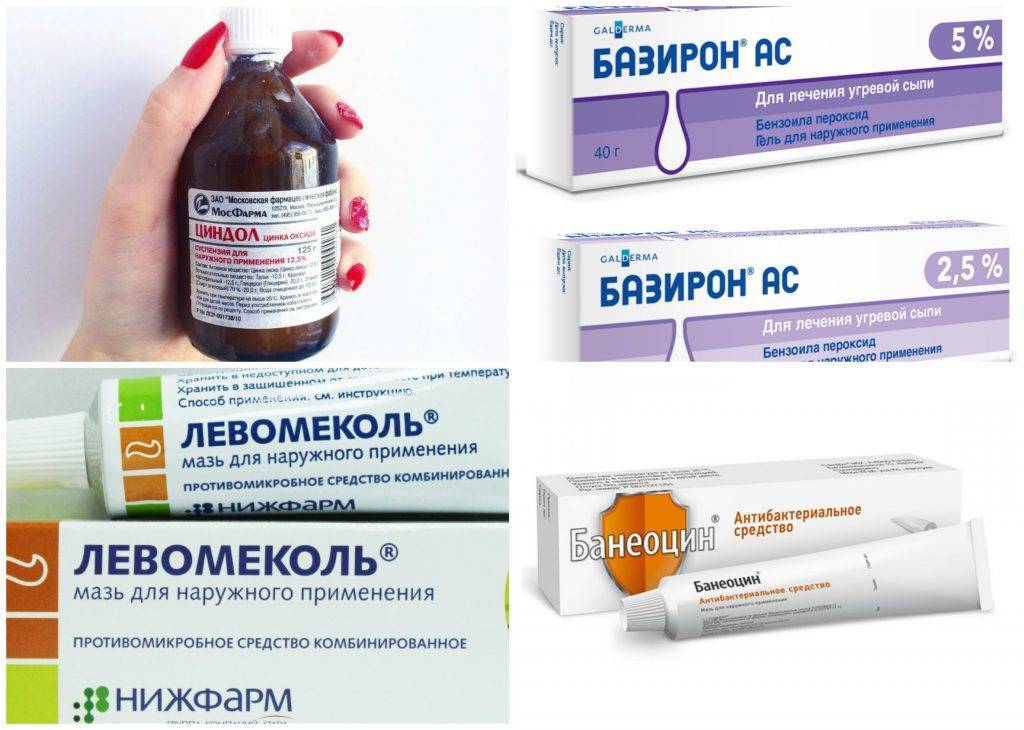
Медикаментозные средства
Они назначаются врачами в соответствии с данными лабораторных исследований крови, мазков, посева и других. Это могут быть гели, мази, кремы, маски, инъекции и системные препараты для приема внутрь. Одни необходимы для непосредственного лечения, другие — для профилактики. Большинство лекарственных средств следует применять курсами.
Если точно удалось выяснить, почему выскакивают прыщи на подбородке, и вместе с ними вылазят угри, а проблема заключается в неправильной работе щитовидной железы, то назначают гормональные препараты. Если дело в ЖКТ, то выписываются адсорбенты, а при бактериальной инфекции нужно пропить курс антибиотиков.
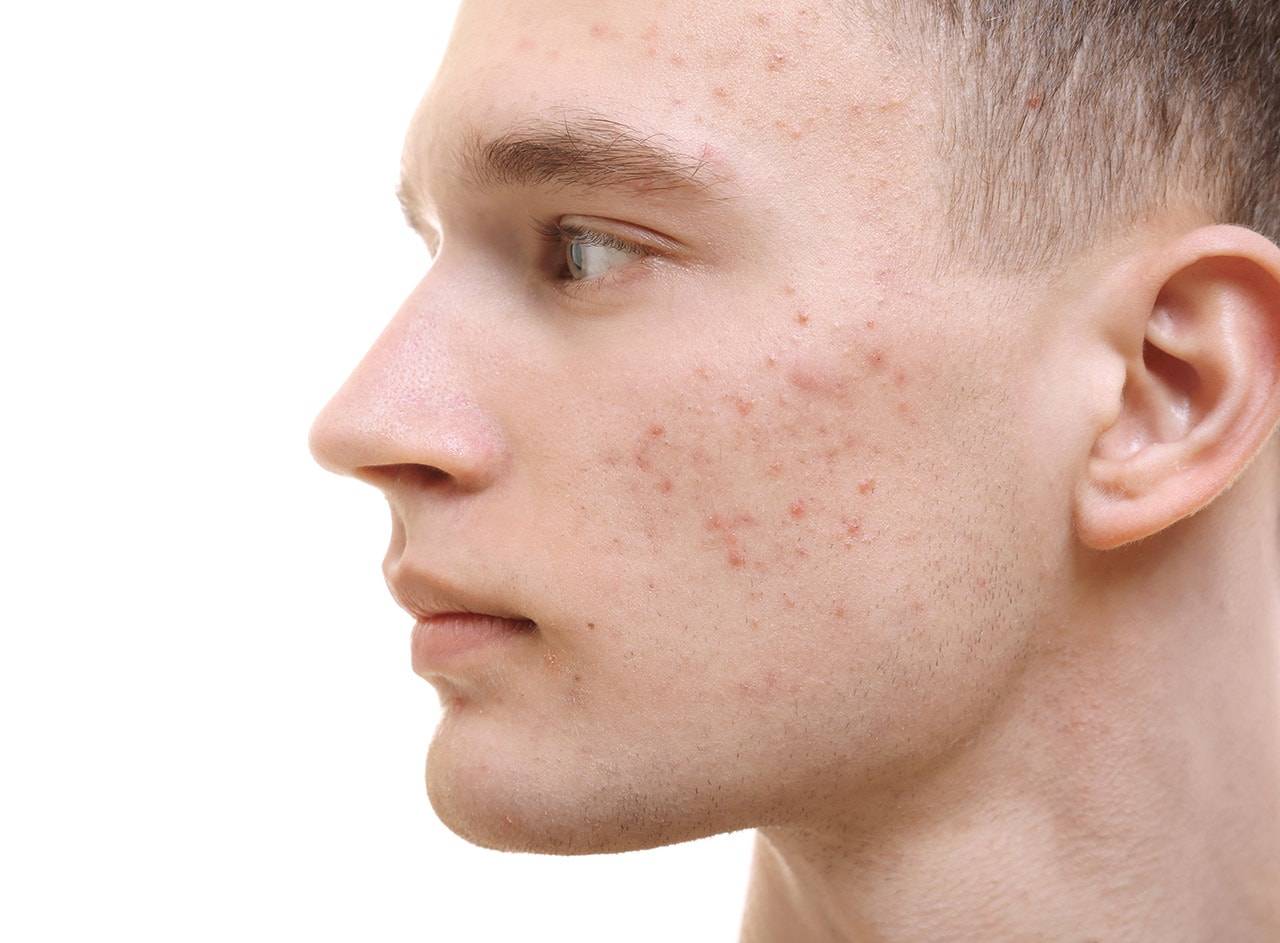
Симптомы акне
Чаще всего это кожное заболевание встречается у людей от 14 до 27 лет. Угревая болезнь может иметь воспалительный и невоспалительный характер.
К невоспалительным формам относятся:
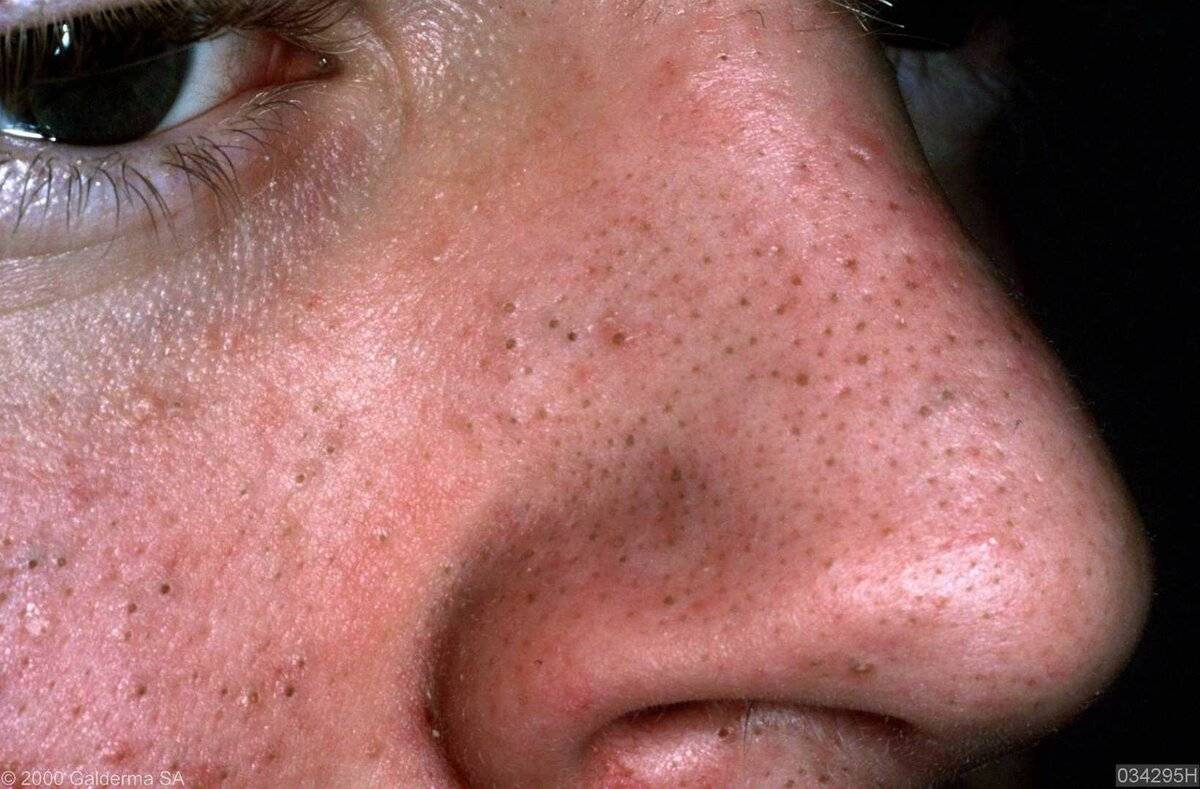
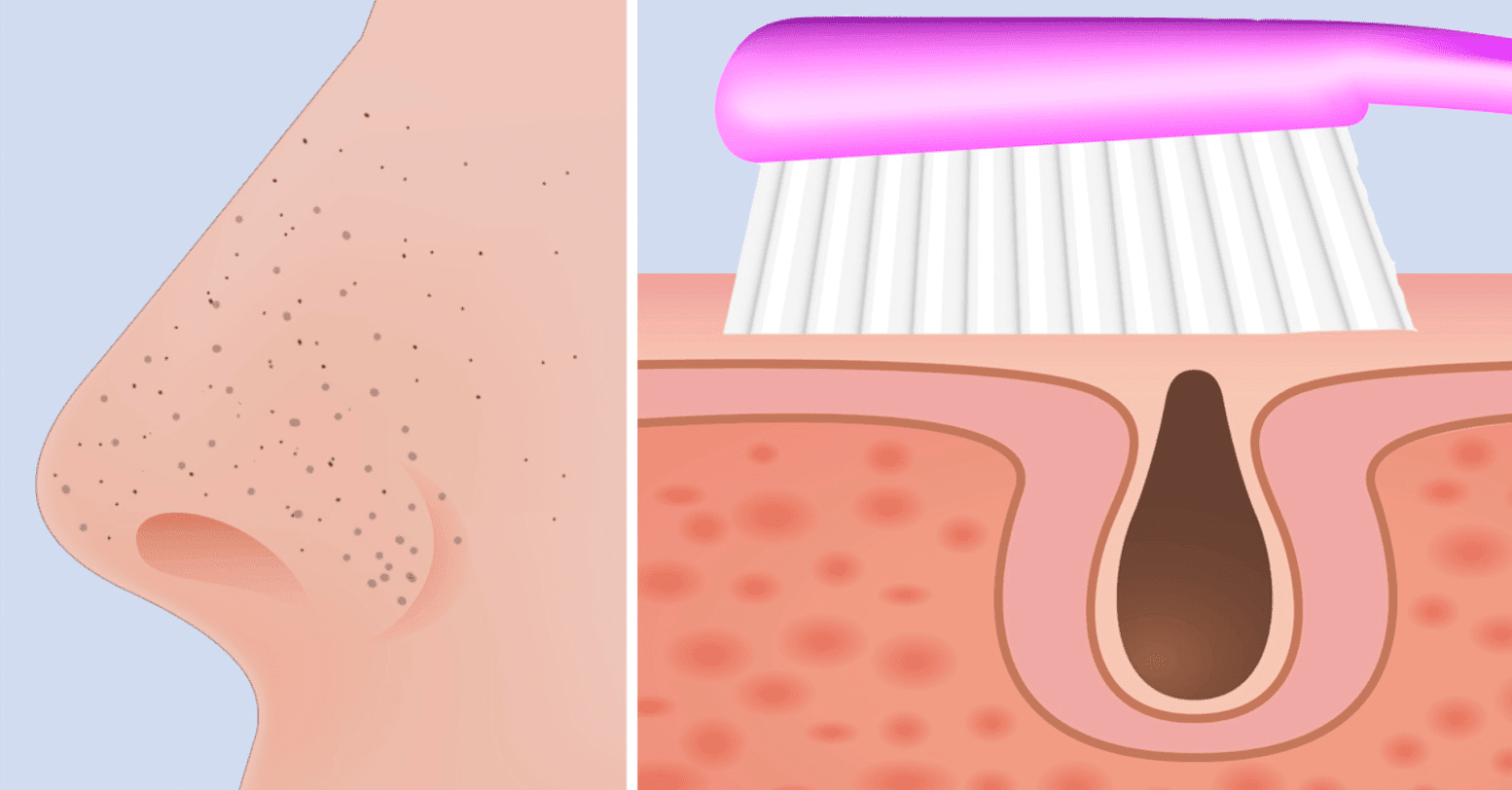
закрытые (белые) комедоны,
открытые (черные) комедоны,
милиумы.
Воспалительные формы подразделяются на поверхностные и глубокие. В большинстве случаев на коже возникают невоспалительные формы акне.
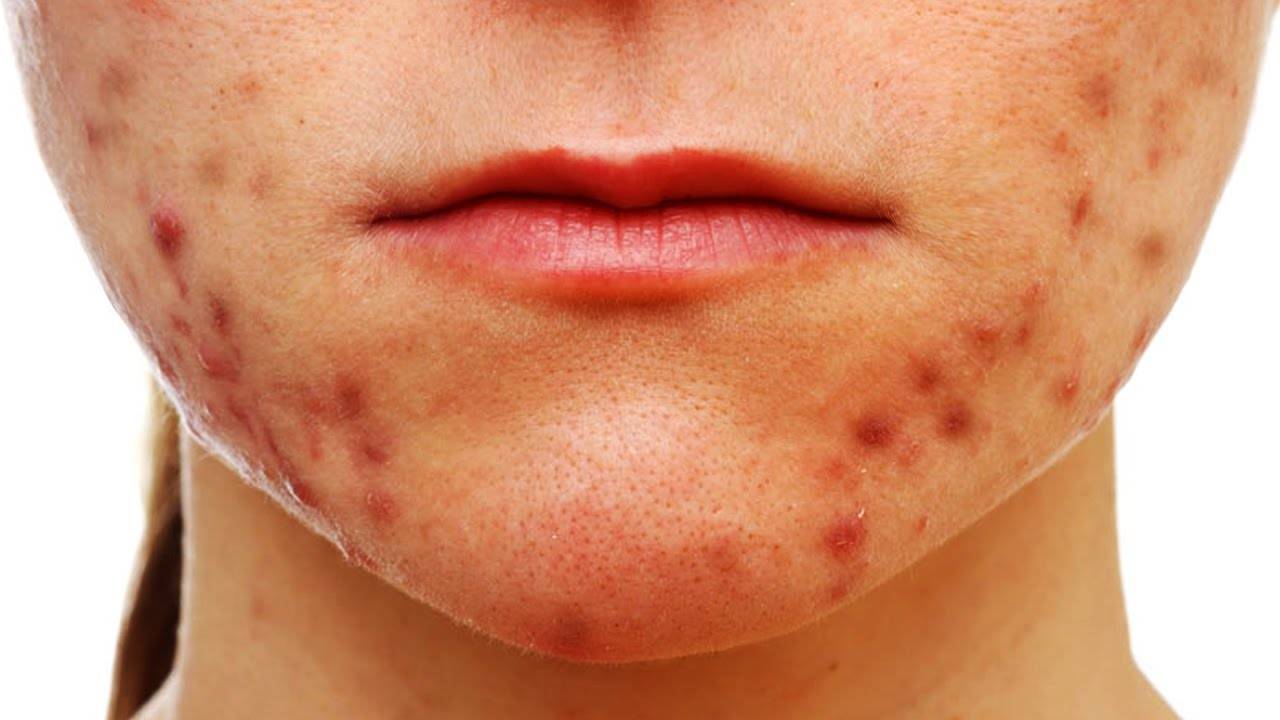
Комедоны чаще всего появляются на лице, спине, груди, они имеют вид мелких ярко-красных бугорков диаметров до 5 мм, иногда на поверхности может образовываться гнойничок. Можно также заметить жирный блеск кожи, пациент может жаловаться на необходимость чаще мыть голову. Лечение акне на этом этапе не приведет к появлению рубцов и изменению пигментации кожи.
Прогрессируя, комедоны появляются на волосистой части головы, за ушами. Их становится больше, а сами они воспаляются и становятся более крупными. Образуются воспалительные узлы, лежащие глубоко в коже. По истечению нескольких недель они могут вскрываться с появлением гноя. Образуется полость, заживление которой сопровождается образованием заметных рубцов.
Формами акне являются:
1. конглобатные угри. Это крупные узлы на груди и лице диаметром до 2 см в диаметре, расположены глубоко, могут стать причиной образования абсцессов, рубцов, свищей;
2. синусовые акне. По сути это слияние вышеописанных узлов, образование конгломератов и трактов в глубоких слоях кожи;
3. молниеносные акне. Встречаются чаще всего у мужчин молодого возраста, имеют вид болезненных язв, иногда с содержанием гноя, кожа в месте появления узлов краснеет. Состояние может сопровождаться ознобом, болями в суставах. после заживления остаются рубцы.
Наиболее тяжелая форма акне — это пиодермия лица. Причинами могут стать стресс, эндокринные заболевания, прием гормональных препаратов. Заболевание быстро начинается и прогрессирует. Кожа в области лба, подбородка, висков отекает, приобретает синюшность, затем на этих участках появляются узлы и фурункулы. Высыпания болезненны, четко видны границы воспаления.
Симптоматические хейлиты
Это симптом атопического дерматита (атопия – это склонность к аллергическим реакциям). Чаще наблюдается у детей и подростков в возрасте от 7 до 18 лет, одинаково часто у девочек и мальчиков. У людей, страдающих данным заболеванием, проявляется аллергия на многие продукты и лекарства, а схожие симптомы есть у ближайших родственников. Как правило, данное заболевание имеет генетическую предрасположенность. У большинства детей симптомы со временем исчезают, у прочих болезнь рецидивирует всю жизнь.
Поражена красная кайма, особенно углы рта. Кожа вокруг губ и слизистая губ не поражается никогда. Появляется зуд, губы становятся красными, слегка болезненными и немного отёчными, в углах рта тоже возникает покраснение, шелушение и мелкие трещины, одновременно воспаляется небольшой участок кожи вокруг губ. Когда воспаление стихает, появляется шелушение, сухость. Также может сопровождаться поражением кожи на локтях, под коленями и на щеках.
Экзематозный хейлит
Имеет нервно-аллергическую природу, часто сопровождается экземой лица. Заболевание может иметь острое и хроническое течение. При остром течении сначала возникает зуд, отёк губ, покраснение, становится трудно открывать рот, появляются небольшие пузыри, заполненные жидкостью, которые сливаются между собой, лопаются и мокнут, потом на их месте появляются соломенно-желтые корки. Поражается вся красная кайма и значительный участок кожи губ. Если действие аллергена продолжается, процесс переходит в хроническую форму.
При хроническом течении отёк менее выражен, губы слегка красноватые, наблюдается шелушение, трещины и кровяные корки.
Синдром Россолимо-Мелькерссона-Розенталя
Это хроническое заболевание, его причины неизвестны, несколько чаще болеют женщины. Оно проявляется тремя симптомами:
- парез (снижение мышечной силы и ограничение подвижности) и паралич (полное отсутствие движений) мимических мышц
- отёчно-складчатый язык – макроглоссия
- стойкая припухлость губ – макрохейлия
Хейлит при данном синдроме проявляется отёком, покраснением губ (иногда с синим оттенком), губы сухие, шелушатся, появляются трещины. Увеличение губ несимметричное. В редких тяжёлых случаях наблюдается бесформенная вздутая губа, которая отстаёт от зубов, появляется перекос лица и опущение угла рта.
Гранулематозный хейлит Мишера
Заболевание проявляется сильным воспалительным отёком губ, обычно, нижней губы, отёк никогда не исчезает полностью. Впоследствии губы устойчиво увеличиваются в размерах, заболевание может переходить на щёку.
Хейлиты при гиповитаминозах
При недостатке витамина А губы сухие, появляются трещины.
При нехватке витамина В2 появляются трещины в углах рта, так называемые «заеды», жжение и сухость губ, затем появляются пузыри и корочки. Редко губа может отекать, она становится блестящей с небольшими чешуйками, появляются болезненные трещины и развивается глоссит (воспалительное заболевание языка).
При недостатке В6 в углах рта появляются трещины, а на красной кайме появляется покраснение.
При нехватке витамина РР губы отёчные, сухие, образуются трещины, которые покрываются кровяными корочками. Язык тоже поражается, он малинового цвета, блестящий и гладкий.
Инфекционные хейлиты
Чаще проявляются в виде ангулярных поражений – заед.
В случае инфекции, вызванной стафилококками и стрептококками, появляются эрозии, покрытые желтыми корочками, часто захватывается и кожа вокруг рта. Открывание рта болезненное, что затрудняет речь и приём пищи. Также не редкость – это увеличение и болезненность лимфатических узлов.
Вирусные хейлиты
Чаще всего вызывается вирусом простого герпеса. Болезнь начинается с покраснения и зуда, затем на губе появляется группа пузырьков, они лопаются и образуют эрозии, которые затем покрываются корочкой. Одновременно может появиться стоматит и увеличение лимфатических узлов. Герпес – хроническая инфекция, поэтому этот хейлит появляется снова и снова. Обычно, повторно возникает при снижении иммунитета (ОРВИ, грипп и т.д.) и стрессе. Частота рецидивов индивидуальна и зависит от силы иммунитета.
Кандидозный хейлит
Это грибковое заболевание, вызванное грибом Кандида. Характерно наличие в полости рта белого налёта и ярко-красной слизистой под ним. Губы становятся красными, отёчными, сухими, покрываются серыми чешуйками. Возможно сочетание с поражением слизистой полости рта (стоматит) и языка (глоссит). Также может появляться в виде кандидозных заед – глубоких трещин в углах рта, покрытых белым налётом и чешуйками, чаще встречается у пожилых людей.
Важно! При длительно не заживающих ранках на губах или при постоянных рецидивах заболевания стоит немедленно обратиться к врачу!
Профилактика
Чтобы не задумываться, почему вскакивают прыщи на подбородке, нужно своевременно принять меры по профилактике. В ее основе — правильное питание и уход. Также стоит учесть следующие советы:
- при появлении красного бугорка — не выдавливайте, приложите лед, нанесите мазь точечного воздействия;
- не увеличивайте количество умываний – дерме необходимо ее сало для поддержания увлажненности и упругости;
- заниматься спортом нужно в дышащей легкой одежде, а после тренировок принимать душ;
- больше времени рекомендуется проводить на свежем воздухе, а помещения — проветривать.
Правильное питание при прыщах
Хорошо:
- Пища, богатая пищевыми волокнами и пектином (гречка, перловка, отруби, брокколи, шпинат, брюссельская капуста и другие).
- Продукты с высоким содержанием цинка: печень, говядина, морепродукты.
- Приготовление еды на пару и в мультиварке. Так сохраняется больше полезных веществ и используется минимум жиров.
- Продукты, богатые витамином A (рыбий жир, морковь, кукуруза), B (сыр, капуста, пшеничная крупа), E (растительные масла, зеленый горошек, ростки пшеницы, петрушка).
Плохо:
- жареное;
- соленое;
- острое;
- жирное;
- сладкое;
- однообразное.
Рекомендации очевидны и очень просты. Поэтому, когда спрашивают, почему обсыпало подбородок прыщами, врачи в первую очередь выясняют рацион питания.
Уход за проблемной кожей
Умываться рекомендуется прохладной водой. Лучше использовать специальные лосьоны, пенки, мицелярку, но не мыло с высоким содержанием щелочи. Раз в неделю можно делать очищающие маски на основе глины, использовать скраб или легкий пилинг.
Для увлажнения подходят кремы с гиалуроновой кислотой, коллагеном и мочевиной. Питание обеспечивают средства с пантенолом, витаминами и микроэлементами.
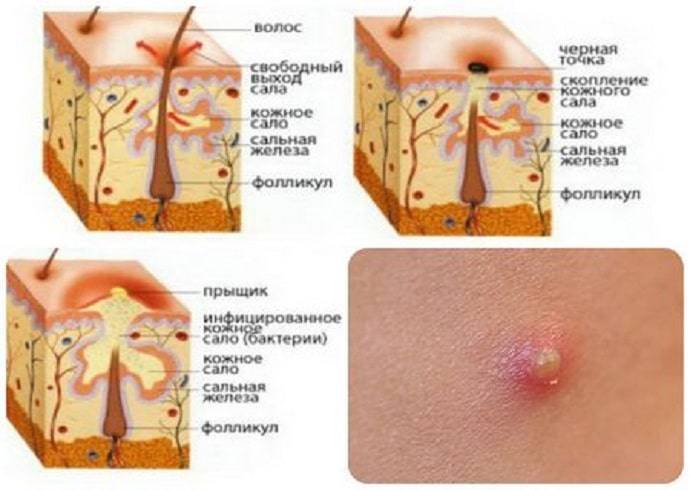
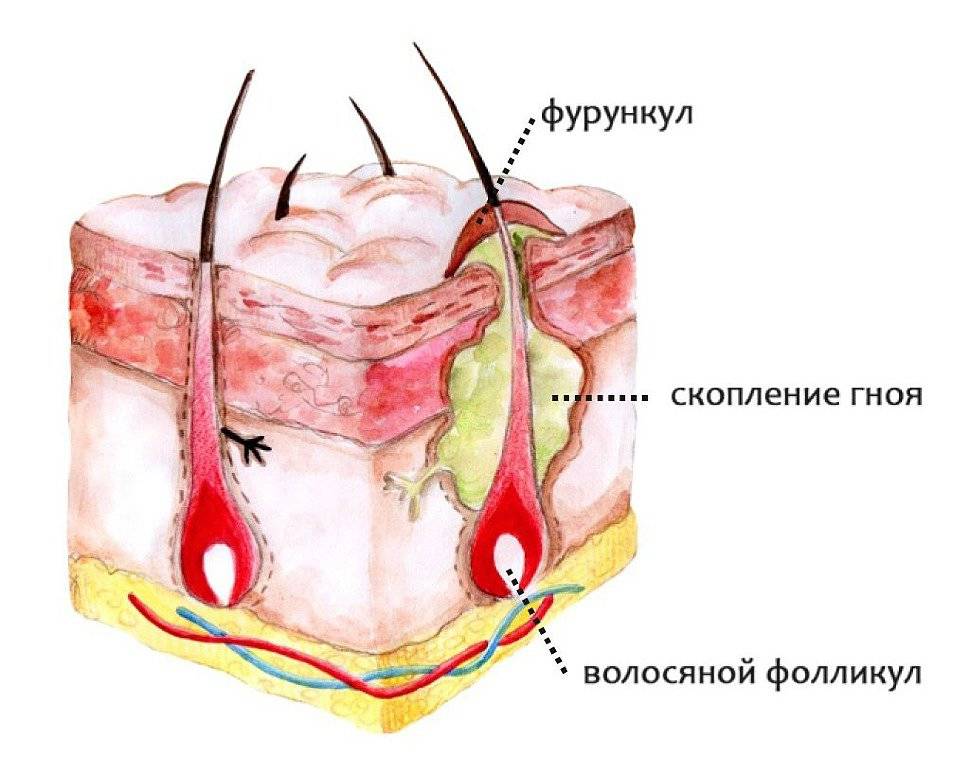
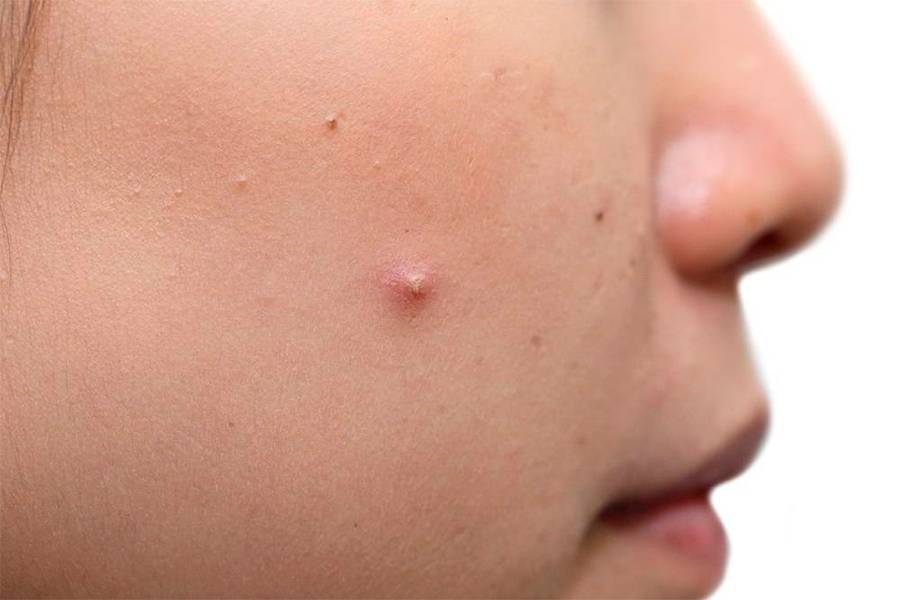
Что такое фурункул
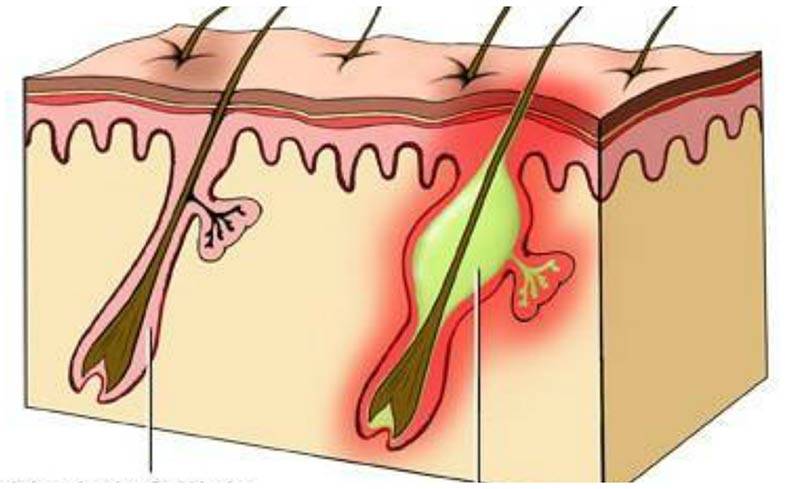
Фурункул – это гнойное воспаление волосяного мешочка.
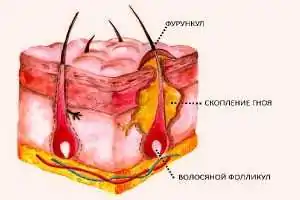
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Возбудители болезней
Главные виновники пиодермии у детей – это стрептококки и стафилококки. Хотя данные патогенные агенты входят в состав естественной микрофлоры, при изменении условий они переходят в активную фазу. Большую опасность для детской кожи представляют стафилококки, выделяющие при сниженной резистентности организма специфический токсин. В процессе своей жизнедеятельности возбудитель вырабатывает ферменты, усиливающие его патогенные свойства. Проникая в кожу, стафилококк стремительно увеличивает численность колонии, и очень устойчив к внешнему воздействию. Стрептококки тоже демонстрируют прекрасные адаптивные способности, они легко переносят даже низкие температуры. Именно высокая жизнеспособность этих патогенов затрудняет процесс лечения.
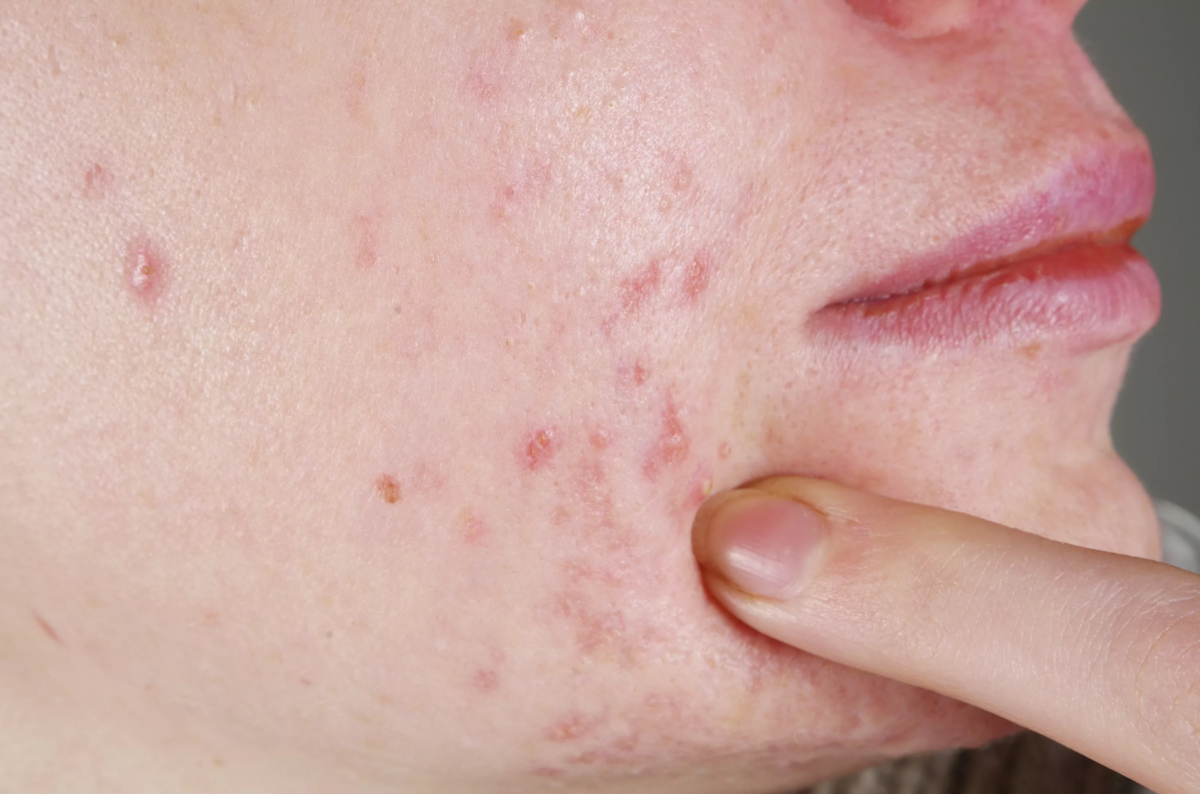
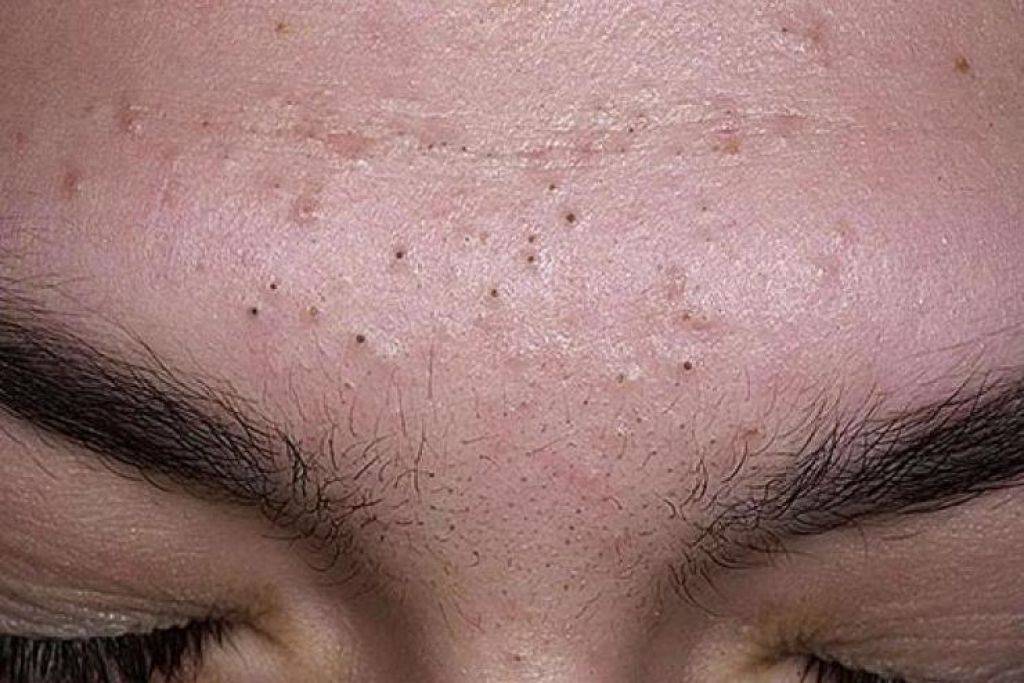
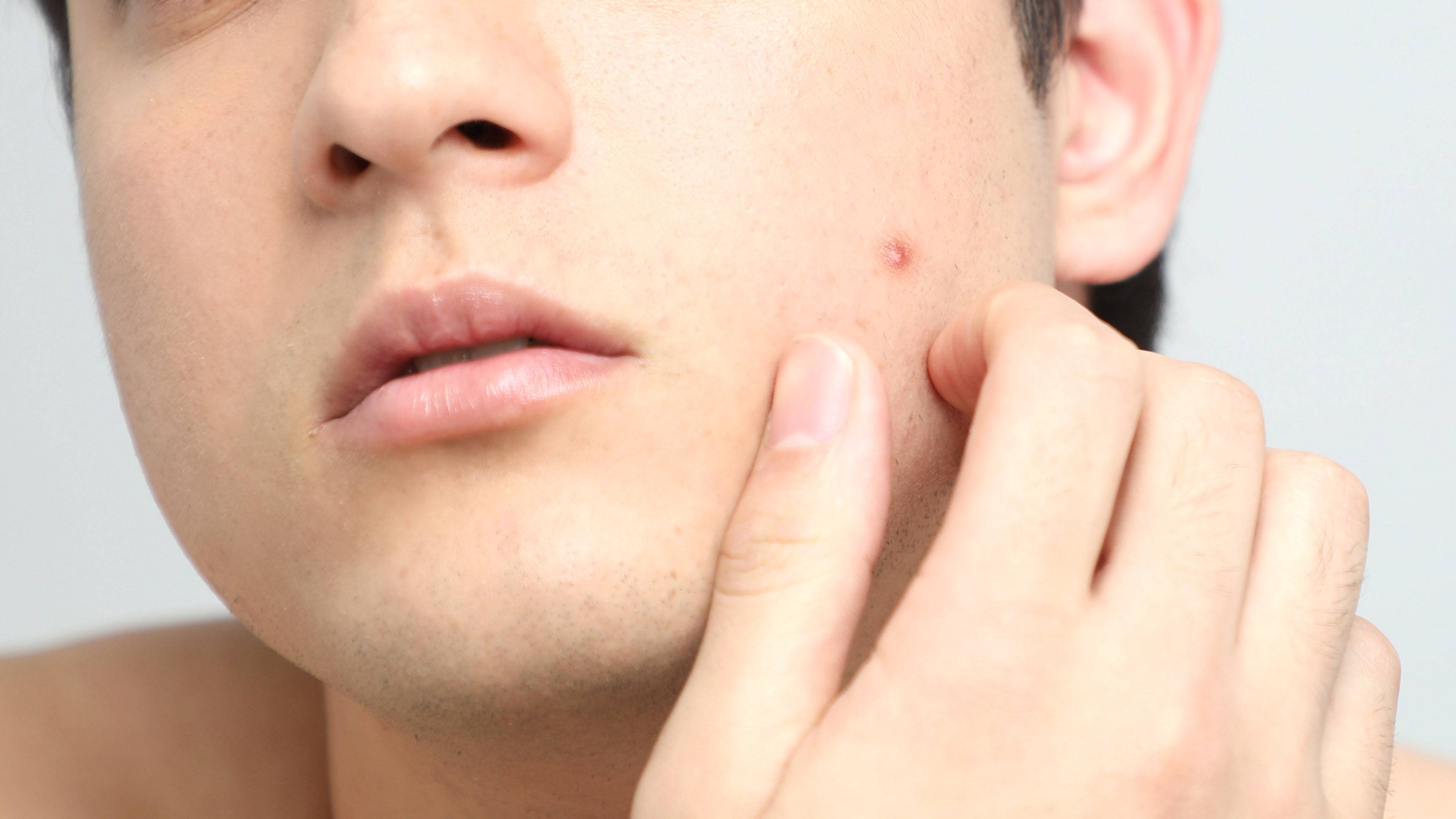
Почему на лице появились гнойнички?
Прыщи с гнойным содержимым образуются на фоне снижения защитной функции эпидермального барьера.56
Внутренними причинами, способными вызвать появление прыщиков* гнойничков на лице, являются56:
- температурные раздражители;
- загрязнение кожи;
- сухость эпидермиса;
- воздействие агрессивных химических веществ, пр.
К эндогенным причинам относятся56:
- переутомление;
- неправильное питание;
- заболевания пищеварительной системы;
- хроническая интоксикация;
- сниженный иммунитет;
- эндокринные нарушения.
Ослабление антибактериальной защиты кожи может быть связано с аутоиммунными заболеваниями, сахарным диабетом.
Несколько случайных отзывов
22.09.2017Анонимно
Хочу выразить огромную благодарность стоматологу Цаллаевой Диане Таймуразовне за лечение моего 6 летнего внука Дениса. Большое спасибо медсестре Марине и приветливым администраторам. Всем советую! г. Пионерский.
29.07.2018Анонимно
Выражаем огромную благодарность Ренате Ринатовне за внимательность, профессионализм и чуткое отношение к детям. Рекомендуем всем, очень грамотный подход. Спасибо!
11.09.2020Лидия
Хочу сказать огромное спасибо доктору Даниловой Виктории Сергеевне за чуткое отношение к моей внучке! Мы теперь на удаление только к ней. Спасибо ещё раз.
26.07.2016 Татьяна Савицкая
Выражаю огромную благодарность Алимовой Анастасии за качественную работу. Такая умница и профессионал. Спасибо за здоровые зубки моего сына, Меньшенина Романа. Всем своим знакомым и друзьям буду рекомендовать только Вас. Здоровья Вам и удачи.
Смотреть все
Оставить отзыв
Симптомы фурункула
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
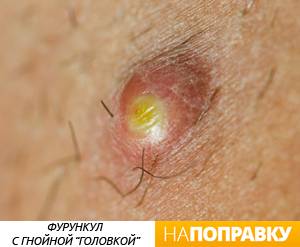 Сначала на коже вокруг корня волоса появляется красное пятнышко, кожа над которым припухает и становится плотной. Появляется боль. Фурункул увеличивается в размерах, в центре его формируется гнойная полость, которая обычно просвечивается сквозь кожу в виде желтоватой «головки». Над гнойным очагом обычно получается рассмотреть более темный гнойно-некротический стержень.
Сначала на коже вокруг корня волоса появляется красное пятнышко, кожа над которым припухает и становится плотной. Появляется боль. Фурункул увеличивается в размерах, в центре его формируется гнойная полость, которая обычно просвечивается сквозь кожу в виде желтоватой «головки». Над гнойным очагом обычно получается рассмотреть более темный гнойно-некротический стержень.
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель
Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям
Методы лечения
Самостоятельный курс лечения назначать не стоит. Многие смотрят фото и начинают полоскать рот отварами, настойками и средствами народной медицины. Только опытный врач сможет точно диагностировать белый прыщ во рту и установить причину его появления.
Если небо, щеки и язык покрывает прозрачный налет с белым оттенком, первоначально назначают полоскание:
- отваром коры дуба, чистотела, тысячелистника, крапивы и березы;
- раствором хлорофиллипта;
- кипяченой водой с добавлением масляной эссенции ягод облепихи.
Если прыщ во рту на щеке вызывает нестерпимую боль или частый зуд, специалист может назначить анальгетический препарат
Его прием следует осуществлять по рецепту, учитывая меры предосторожности и имеющиеся противопоказания. Лечиться от новообразований на слизистой следует комплексно
Врачи используют:
- медикаментозные препараты;
- противомикробные и противогрибковые мази;
- примочки, успокаивающие очаги воспаления;
- иммунную терапию, направленную на усиление защитных функций организма.
На время исключается использование зубных паст и средств личной гигиены, включающих в комбинированный состав алкоголь и лауриловый сульфат. Молекулы этих веществ деформируют прозрачный слой язвочек, провоцируя их увеличение в размерах до трех раз.
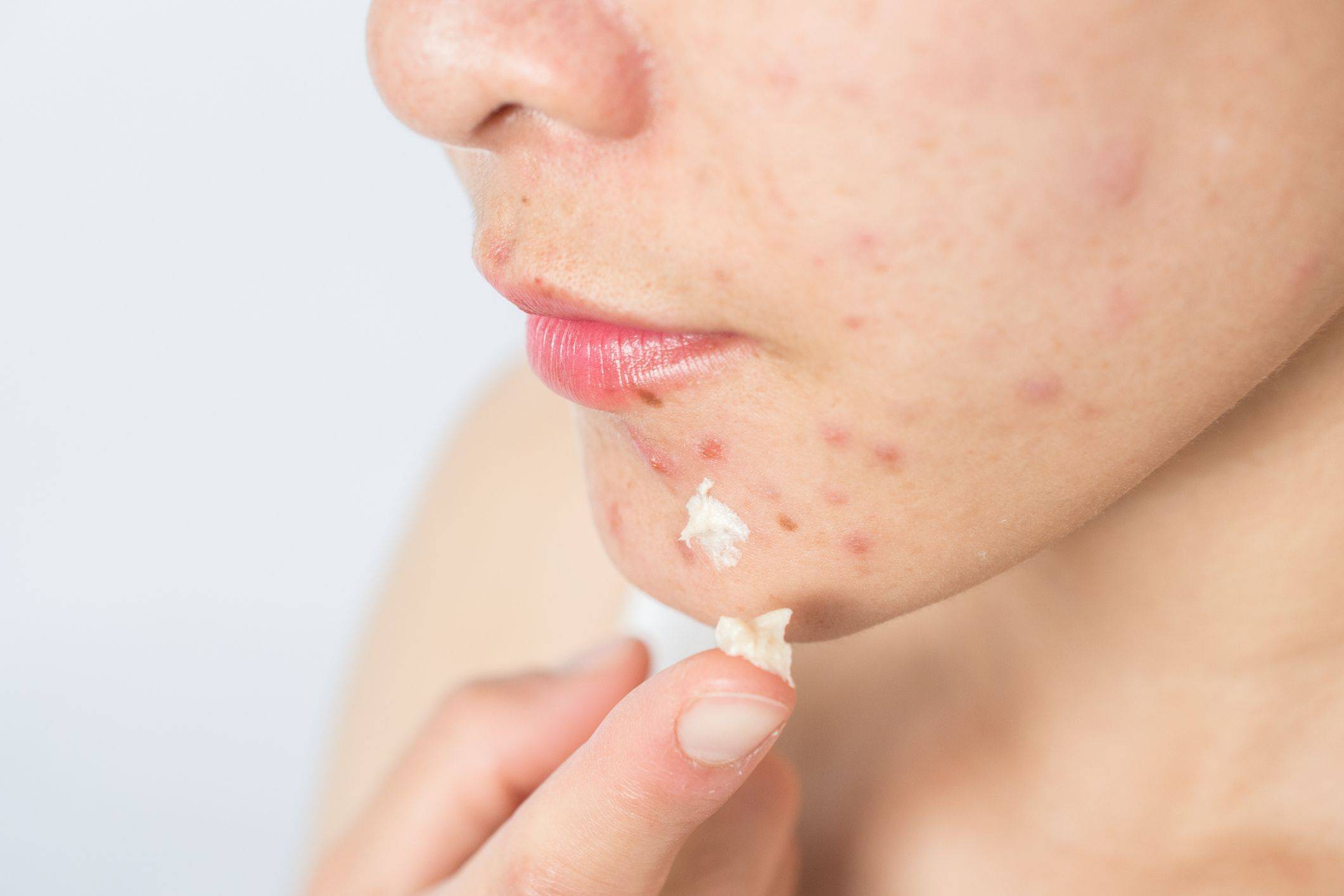
Лечение гнойничков на лице
Существуют системные и топические препараты, разработанные для борьбы с гнойниками на лице, лечение должен подбирать дерматолог. При постановке диагноза и назначении терапии врач опирается на клиническую картину. Как правило, при появлении пустул требуется комбинированное лечение с включением системных антибактериальных препаратов.

При легкой и средней степени акне дерматолог может назначить лекарственные средства с азелаиновой кислотой, например, гель Азелик5,9. Он приводит в норму процессы кератинизации, снижает уровень свободных жирных кислот, проявляет противомикробную активность в отношении Propionibacterium acnes и Staphylococcus epidermidis5. Гель Азелик снижает метаболизм нейтрофилов и синтез ими свободнорадикальных форм кислорода5.
*акне