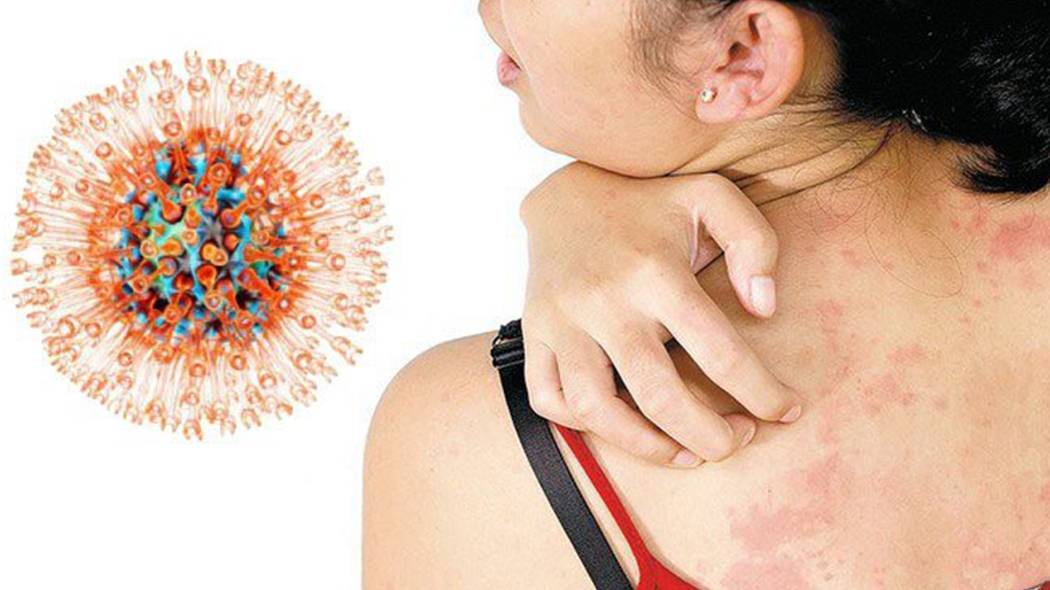
Заразен дерматит или нет
Второй популярный вопрос после того, чем опасен дерматит, это уровень риска заражения окружающих.
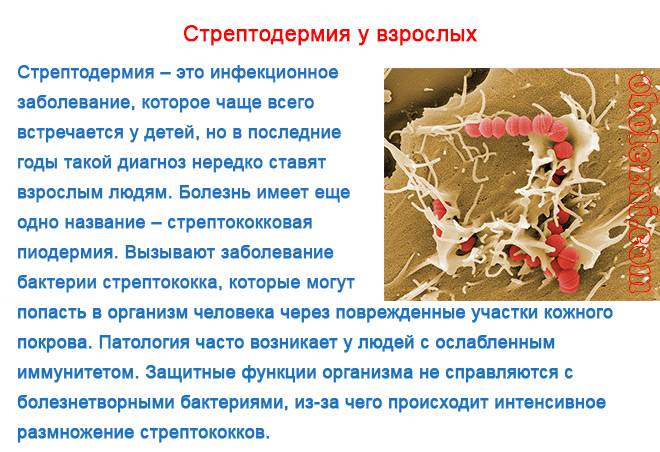
Дерматит не относится к инфекционным заболеваниям. Главная причина болезни – это особое «устройство» кожи, склонной к раздражению, шелушению и чрезмерной сухости. Но никакой опасности окружающим дерматит не представляет, поэтому передать его другому человеку нельзя.
Неверным является утверждение, что дерматит передается по наследству. Дети, чьи родители страдают дерматитами, больше подвержены риску «приобрести» эту болезнь, учитывая генетическую предрасположенность, но это происходит только в 20-30 % от количества всех случаев заболевания.
Лечение и последствия
Стрептодермия предполагает комплексное воздействие на возбудителя заболевания и направлено на:
- уничтожение стрептококка в области пораженной кожи,
- повышение защитных сил организма,
- снижение общей аллергизации,
- терапию сопутствующих симптомов (устранение лихорадки, борьба с зудом).
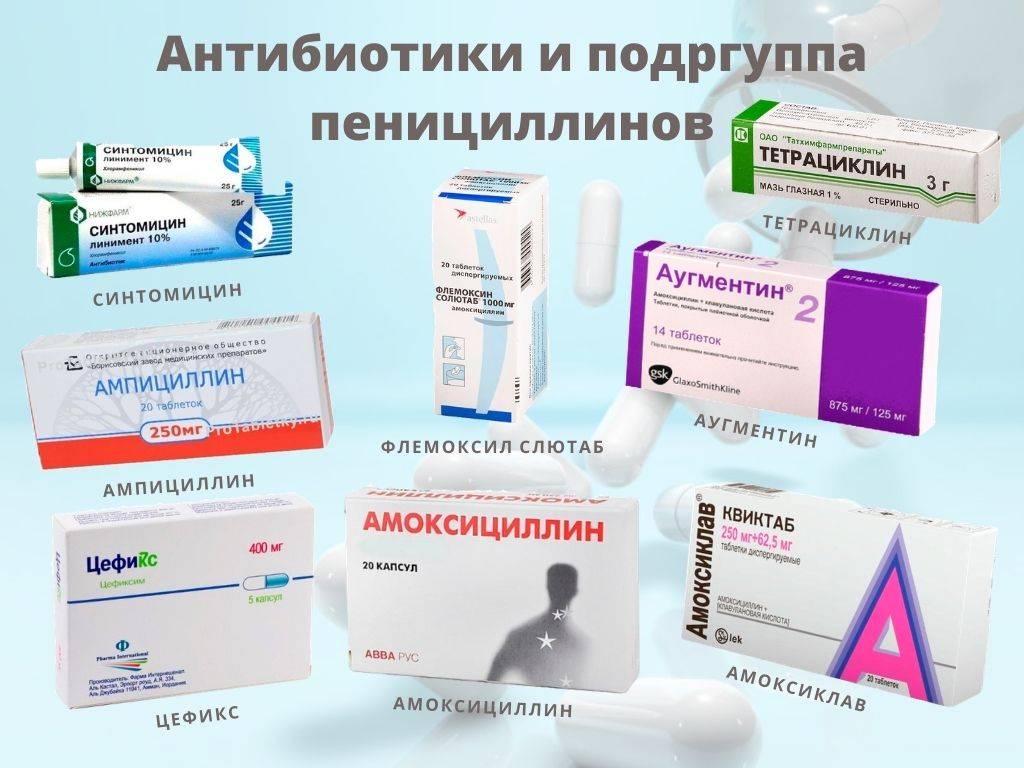
Стандартным методом в лечении этой болезни у взрослого является использование антибактериальных средств наружно: пенициллинового ряда или содержащие фусидовую кислоту, тетрациклин. Если возникает необходимость внутреннего употребления антибиотиков, то предпочтение отдают полусинтетическим пенициллинам или цефалоспоринам.
Для борьбы с зудом назначают антигистаминные средства внутрь и в виде мазей.
Жирные, острые продукты при лечении стрептодермии необходимо исключить. Сладости тоже не приветствуются.
Во время лечения запрещается принимать душ и ванну, достаточно ограничиться обтиранием отваром ромашки или коры дуба.
Из народных средств рекомендуются влажно-высыхающие повязки с отварами противовоспалительных или антисептических трав. Эти повязки лучше всего накладывать на 1,5 часа, при этом каждые 15 минут марлю отжимать и заново смачивать отваром трав. За сутки делаются 2 таких процедуры с интервалом в 3 часа.
При адекватном лечении стрептодермии последствий
практически никаких не возникает. Исключением является стрептококковая эктима,
когда инфекция распространяется в глубокие слои кожи, вызывая там образование
гнойников. В этом случае после выздоровления могут оставаться хорошо заметные
рубцы.
| Цены на прием в Москве | |
| Первичный прием | 900 pублей |
| Повторный прием | 700 pублей |
| Анализы крови на RW | 600 pублей |
| Вызов дерматолога на дом | 2800 pублей |
| Назначение схемы лечения | 600 pублей |
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
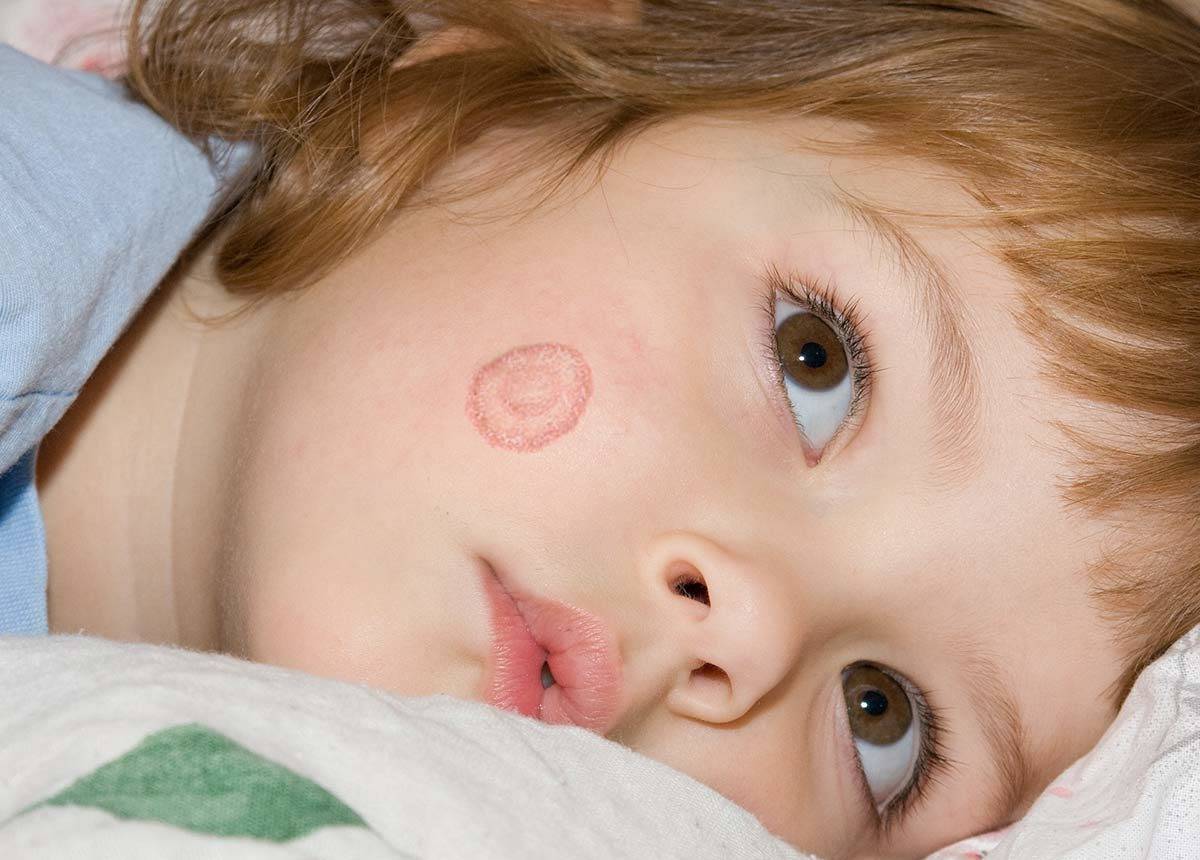
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Стрептодермия у беременных
В процессе вынашивания ребёнка, у женщины происходит существенное перестроение гормонального фона и снижение иммунитета. Организм задействует все ресурсы на развитие плода. Именно в этот момент будущая мать больше всего уязвима перед возможностью поражения стрептодермией.
Заболевание не несёт вреда для здоровья будущего малыша, заражение может произойти лишь при попадании стрептококка в кровяное русло. Инфекция может попасть на кожный покров грудничка во время родов, если на теле женщины имеются инфекционные высыпания. В таком случае заболевание может вызвать серьёзные осложнения и угрожать здоровью ребёнка.
Своевременно лечение позволит снизить все риски инфицирования во время родов. Врачи подберут наиболее щадящую схему терапевтического курса. Все выписанные препараты будут не опасны для малыша. Чаще всего выписываются специальные крема и мази.
Лечение Стрептококкового импетиго:
Основные методы лечения – это дезинфицирующие растворы и мази. Анилиновые красители применяются при небольших единичных очагах без обильного отделяемого и корок. Если есть корки, то накладывают повязки с 1-2%-ной белой ртутной, 5%-ной стрептоцидовой или 5%-ной борно-нафталановой мазью. Хороший эффект дает применение мазей с антибиотиками, например 1%-ной эритромициновой мази, а также мазей “Оксикорт”, “Локакортен с неомицином”, “Лоринден С”, “Дермазолон”. Если имеются обширные поражения, которые сопровождаются выраженными воспалительными явлениями, то применяют примочки с 1%-ным раствором резорцина, раствором этакридина лактата 1 : 1000. Простой лишай лечат 2-3%-ной белой ртутной мазью с добавлением 1-2%-ной салициловой кислоты. При импетиго ногтевых валиков используют антибиотики, в отдельных случаях – хирургическое вмешательство.
Частые рецидивы заболевания и очень остро протекающие процессы являются показанием к назначению антибиотиков в качестве общего лечения. В таких случаях показана витаминотерапия, особенно витаминами А, С, группы В.
Прогноз при импетиго всегда благоприятный.
Диагностика стрептодермии
При проявлении характерных признаков наличия заболевания кожного покрова требуется незамедлительное обращение в нашу клинику Ваше Здоровье в Москве.
На приёме у дерматолога будет проведён первичный осмотр с последующим назначением необходимых диагностических мероприятий, целью которых выступает подтверждение предварительного диагноза:
- сбор анамнеза, в ходе которого врач задаст наводящие вопросы о начале проявляющихся симптомов, вредных привычках и других хронических патологиях;
- будет проведён опрос о месте работы и уточнены социально-бытовые условия;
- на следующем этапе проводится осмотр поражённых участков кожного покрова, с оценкой локализации, степени распространённости и типа высыпаний;
- направление на бактериологический посев с целью забора содержимого папул и язв;
- в результате теста выявляется чувствительность бактерий к различным типам медикаментозных препаратов, что способствует правильному подбору антибиотиков для терапии.
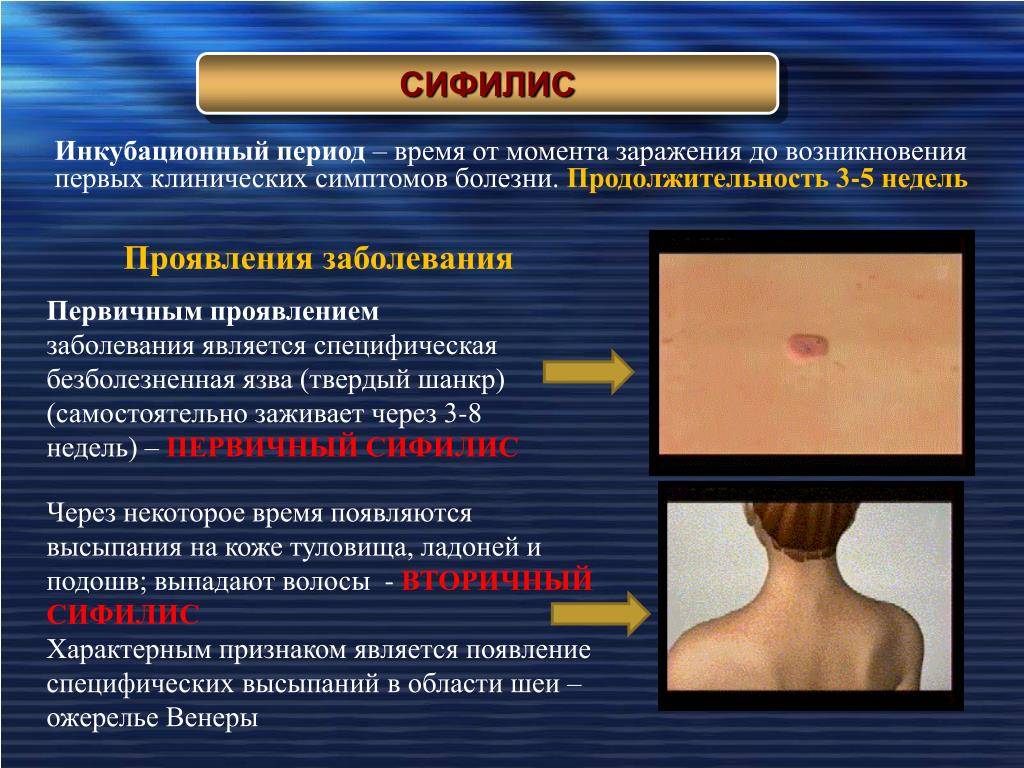
В зависимости от результатов исследования, могут быть назначены дополнительные анализы в виде биохимического забора крови, определение наличия сифилиса и гормонов щитовидной железы. Общий анализ мочи и кала на глисты.
Вызов дерматолога на дом для лечения стрептодермии
Наша клиника Ваше Здоровье в Москве предлагает всем пациентам воспользоваться платной услугой вызова дерматолога на дом. Для этого необходимо позвонить на указанный номер телефона с уточнением причины обращения. Врач прибудет по месту проживания уже в день обращения. Приём в комфортной домашней обстановке позволит получить квалифицированную помощь с существенной экономией свободного времени.
К другим плюсам вызова дерматолога на дом относятся:
- возможность сдать большинство требующихся анализов, не выходя из дома;
- прибытие дерматолога в заранее оговоренное время без опозданий;
- отсутствие отвлекающих факторов, которые образуются при личном визите в клинику;
- предварительный диагноз выставляется уже при первом визите;
- отсутствие рисков по заражению окружающих воздушно-капельным путём.
Услуга будет наиболее актуальна для людей с нехваткой времени, родителям маленьких детей, пожилым пациентам, испытывающим трудности при передвижении и больным с ограниченными физическими возможностями.
Классификация
Единой классификации стрептодермий не существует.
Виды стрептодермий:
- по глубине поражения – поверхностные и глубокие;
- по длительности течения – острые и хронические;
- по происхождению – первичные (возникают на непораженном кожном покрове) и вторичные (формируются как осложнения при различных дерматозах);
- по течению – неосложненные и осложненные.
К поверхностным стрептодермиям относятся импетиго, воспаление околоногтевого валика, папуло-эрозивная и интертригинозная стрептодермия, рожистое воспаление, простой лишай, синдром стрептококкового токсического шока (ССТШ), стрептодермия острая диффузная.
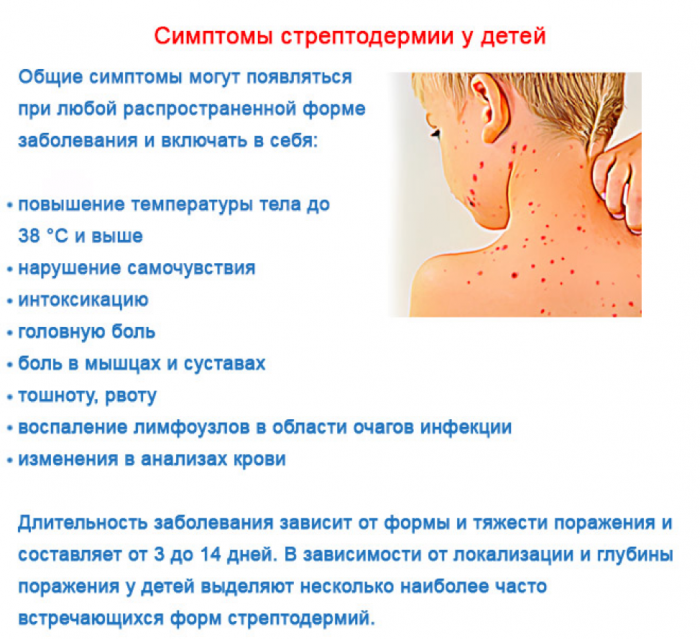
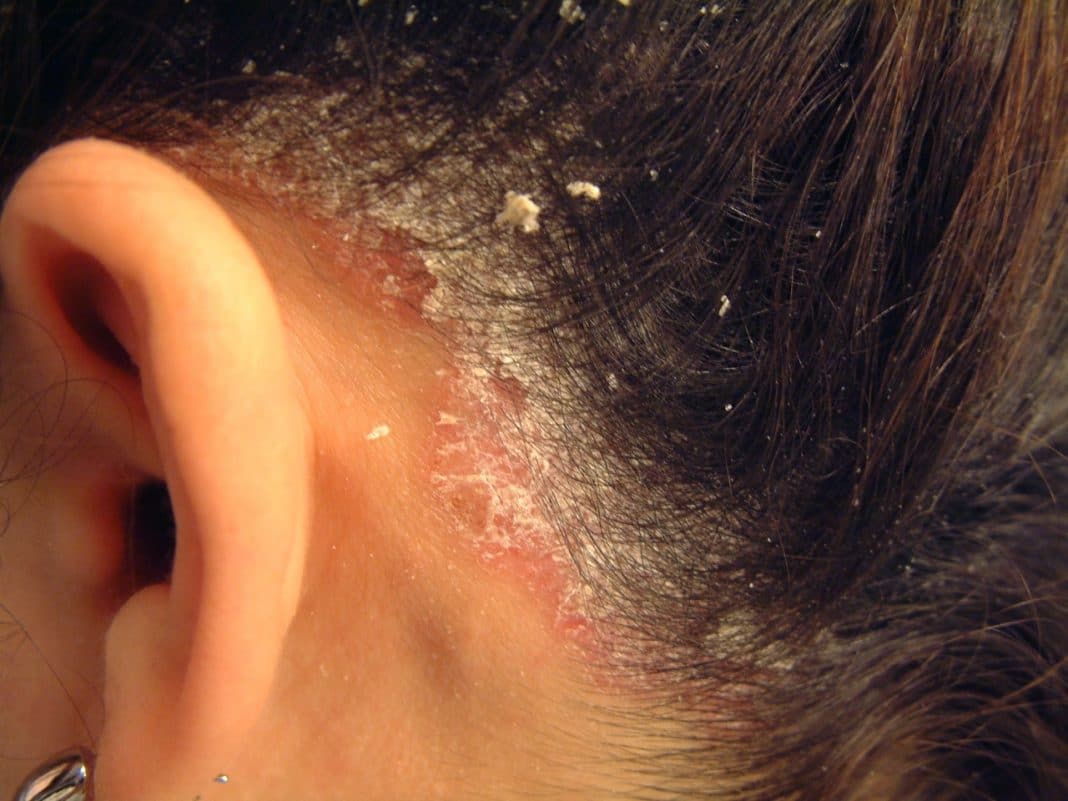
Симптомы стрептодермии
Начало стрептодермии у взрослых, как правило, острое. Часто болезнь возникает на фоне различных инфекционных патологий, например, ОРВИ, что обусловлено снижением не только общих иммунных свойств организма, но и местных кожных факторов защиты.
В достаточно короткий срок пузырьки лопаются и на их месте быстро образуются желтоватые корочки. При своевременном диагностировании, правильном уходе и лечении болезнь достаточно быстро регрессирует. Однако при отсутствии терапии инфекция может приобретать длительный и рецидивирующий характер. Высыпания часто сопровождают симптомы дискомфорта и даже боли, как например, при формировании заеды (поражение уголков рта), а также при вовлечении глубоких слоёв кожи.
Такие симптомы, как высокая температура, увеличение лимфатических узлов, слабость сопровождают поверхностные формы стрептодермии у взрослых редко. Эти признаки могут быть просто, как симптомы проявления текущей ОРВИ.
Поверхностная стрептодермия
К поверхностным формам поражения кожи стрептококком относятся2:
Стрептококковое импетиго
Сухая стрептодермия
Заеда
Панариций
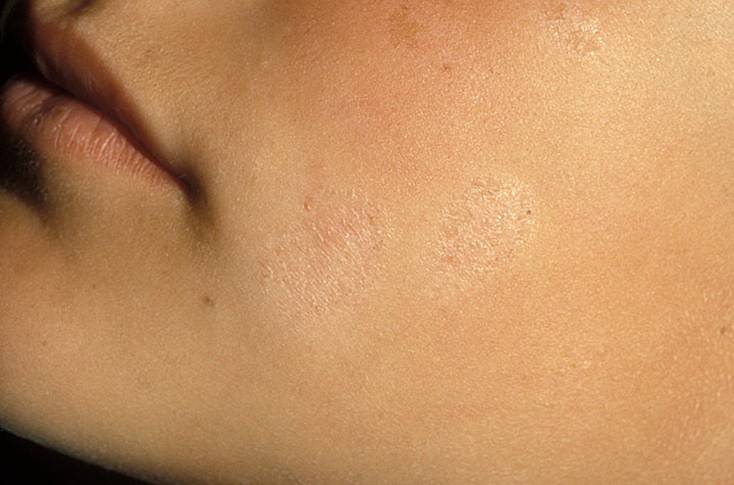
Стрептококковое импетиго часто возникает у женщин и детей,
так как их кожа наиболее нежная и тонкая2. Основной симптом – появление на кожных покровах пузыря с тонкой дряблой покрышкой
и с прозрачным содержимым2,6. Процесс может быстро распространяться2.
Наиболее часто стрептококковое импетиго возникает на коже лица,
реже – других частей тела. Поражение складок за ушами или вокруг
носа называется щелевидное импетиго2.
Сухая стрептодермия чаще всего развивается у детей в возрасте 7-10 лет1. Иногда могут отмечаться вспышки заболевания среди детей, преимущественно в весеннее время2. Однако заболевание может наблюдаться и у взрослых. Способствует возникновению заболевания посещение бассейнов, в результате чего происходит сдвиг pH кожи
в щелочную среду. Это приводит к снижению бактерицидных свойств эпителия и возникновению сухой стрептодермии2.
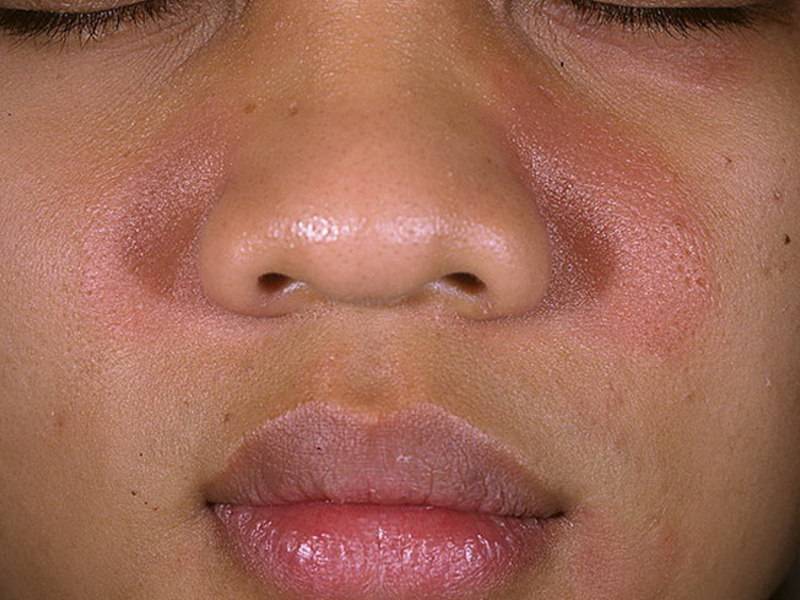
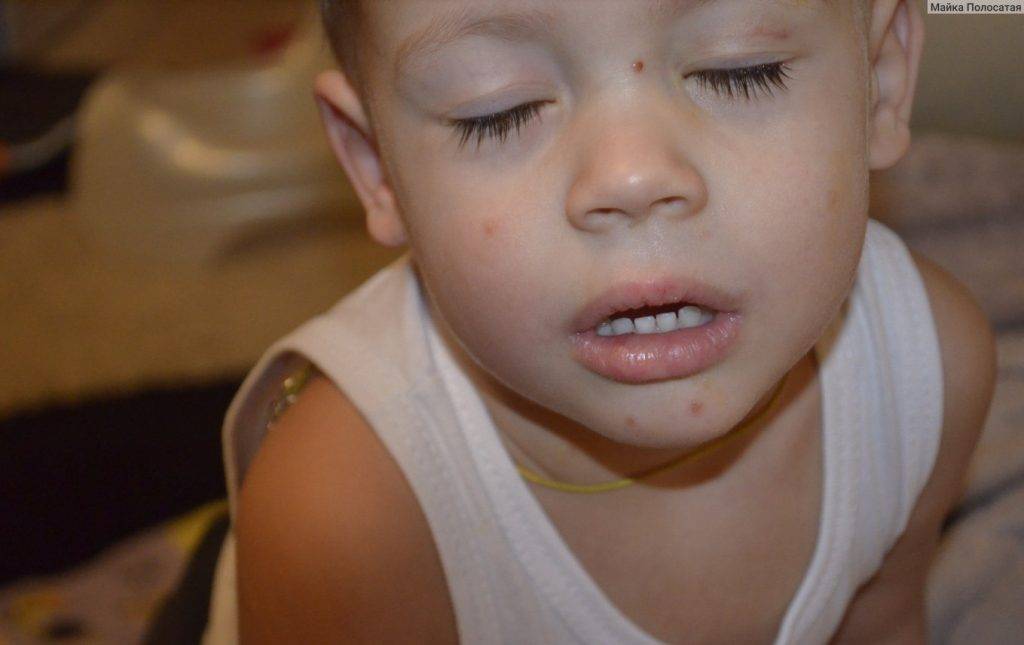
Как выглядит данная форма стрептодермии? На коже появляется единичное или множественные пятна. Наиболее часто поражается область лица. Такой вариант стрептодермии называется «простой лишай лица»1,3. Реже пятна возникают на других участках тела – спине, ягодицах, конечностях1. Пятно имеет бледно-розовый цвет, округлую форму, шелушится. Болевые ощущения обычно отсутствуют, изредка могут наблюдаться такие симптомы, как зуд в области высыпаний, сухость кожи2. Постепенно пятно может увеличиваться в размере до 3-4-х см1.
Под действием солнечных лучей пятна исчезают, оставляя после себя участки кожи светлого цвета1. Возможно длительное течение болезни,
с периодами обострений2.
Заеда – появление симптомов стрептодермии в уголках рта.
Поверхностный панариций обычно возникает у детей, имеющих привычку обкусывать ногти6.
Лечение

На начальной стадии лечение стрептодермии на лице направлено на то, чтобы остановить дальнейшее распространение инфекции. Только после этого назначаются какие-то специфические методы терапии и антибактериальные препараты.
Медикаментозная терапия
После подтверждения диагноза врач должен во всех подробностях расписать, как лечить стрептодермию на лице: это могут быть местные препараты или специфические терапевтические методики.
Препараты местного действия
Останавливают дальнейшее распространение заболевания. Предполагают следующее лечение:
- Смазывание дважды в день околоочаговых покровов дезинфицирующим раствором: борным спиртом, салициловой кислотой.
- Обработка кожи вокруг рта 1%-ным азотнокислым серебром трижды на день.
- После вскрытия пузыря накладывается марля с антибактериальной мазью — тетрациклиновой или стрептоцидовой.
- Корки покрываются дезинфицирующими повязками.
- Обработка кожи лица спиртовыми антисептическими растворами: это могут быть левомицетиновый спирт, фукорцин, растворы мирамистина или перманганата калия.
- Мази с антибиотиками: левомиколь, линкомициновая, эритромициновая.
Препараты местного действия обладают ранозаживляющими и подсушивающими свойствами. Не лечат, но существенно ускоряют процесс выздоровления.
Антигистаминные лекарства
Нужны для устранения нестерпимого зуда, который при отсутствии должного лечения может привести к нервозам, психозам и дальнейшему распространению инфекции.
Антибиотики
Антибиотики — ударная группа препаратов для лечения стрептодермии на лице. Именно они убивают патогенные организмы, не давая им проникать внутрь. К ним относятся:
- амоксициллин;
- аугментин;
- азитромицин (сумамед);
- флемоксин-солютаб;
- кларитромицин;
- эритромицин;
- ципрофлоксацин.
Правда, после антибиотиков придётся восстанавливать микрофлору кишечника. Поэтому не удивляйтесь, если в списке лекарств окажутся Линекс или Дюфолак.
Поливитамины
Для поддержания общего здоровья пациента назначается курс любых аптечных поливитаминов. Это могут быть Компливит, Витрум, Центрум, Мультитабс.
Иммуномодулирующие препараты
Назначаются при хронической или рецидивирующей форме стрептодермии. Чаще остальных в рецептах оказываются Ликопид, Пирогенал, Иммунофан, Левамизол, Неовир (вводятся внутримышечно).
Физиопроцедуры
Для оздоровления кожи используются УФО-облучение, УВЧ, лазеротерапия.
Стрептодермия на лице — веская причина для полной изоляции больного сроком на 10 дней. Она может быть обеспечена как стационарно, так и в домашних условиях. В последнем случае при особых врачебных рекомендациях можно испытать на себе действие народной медицины, благодаря которой заболевание лечится быстро и эффективно.
Народная медицина

Стрептодермия на лице лечится разными народными средствами, основу которых составляют преимущественно лекарственные травы. Из их отваров и настоев делаются примочки, повязки, аппликации на импетиго. К ним относятся:
- кора дуба активно борется с патогенными микроорганизмами;
- ромашка аптечная оказывает на кожу противовоспалительное, успокаивающее, антибактериальное действие;
- шалфей нужен как противовоспалительное и болеутоляющее средство;
- череде нет равных в быстром заживлении ран.
Стрептодермия на лице — неприятное заболевание, от которого хочется быстрее избавиться. Теперь вы знаете, чем её лечить и что делать в случае поражения кожи этой заразой. Но иногда она не проходит бесследно, оставляя после себя шлейф осложнений, требующих совсем иного, подчас очень длительного и сложного лечения.
Диагностика стрептодермии
Базовые критерии диагностики стрептодермии у детей и взрослых – наличие характерной для заболевания клинической картины и пребывание пациента в очаге поражения. Чтобы подтвердить предварительный диагноз, проводятся:
- бактериологический посев соскоба;
- микроскопическое исследование.
В материале соскоба врач обнаруживает стрептококки. Однако, если до консультации пациент самостоятельно пользовался антибактериальными мазями, микроскопия может оказаться неинформативной. Тогда дерматолог опирается только на симптоматику.
Стрептодермию необходимо дифференцировать с:
- отрубевидным лишаем;
- крапивницей;
- атипическим дерматитом;
- экземой;
- пиодермией.
К дополнительным диагностическим методам при заболевании относятся:
- общий и биохимический анализы крови;
- анализ крови на гормоны щитовидной железы;
- общий анализ мочи;
- анализ крови на реакцию Вассермана;
- анализ крови на сифилис.
Полноценную диагностику вы можете пройти в любом из представленных на нашем портале дерматологических центров.
Причины
Возбудитель стрептодермии, фото которой вы найдете ниже, — это стрептококк группы А. Тем не менее, стоит отметить, что заражение может развиться только в той ситуации, когда присутствуют определённые факторы:
- повреждения кожных покровов,
- отсутствие следования элементарным правилам гигиены,
- слабая иммунная система,
- нарушения работы эндокринной системы,
- дерматологические заболевания,
- депрессивный настрой,
- дефицит витаминов,
- постоянное мытьё кожных покровов, что приводит к повреждениям защитного слоя,
- сильное влияние различных температурных интервалов,
- отравление,
- нарушение кровообращения.
Стадии заболевания
В плане восприятия собственным сознанием психического нарушения каждый человек проходит три обязательных этапа:
- Непонимание. То самое чувство, которое появляется вместе с первыми симптомами заболевания. Непонятное и непривычное состояние, непонятно откуда приходящие тревожные мысли и такие же непонятные действия. Все это вызывает дикий, животный страх. Скорее всего, человек с начальной стадией обсессивно-компульсивного расстройства абсолютно ничего не знает об этом психическом нарушении. А даже если и слышал о нем, то никоим образом не предполагает, что именно оно у него стремительно развивается.
- Понимание, но не осознание. После установления диагноза больной понимает, что расстройство у него таки присутствует. Однако мозг упрямо отказывается осознавать всю сложность ситуации. Остается неизвестно на чем основанная надежда на то, что все пройдет само собой. Периодически возникают попытки противостоять навязчивым мыслям и действиям. На этой стадии развития обсессивно-компульсивного нервного расстройства главная задача – не потерять веру в себя и в возможность жить обычной жизнью.
- Принятие. Это самый важный и ответственный период заболевания. Человек осознает и принимает себя вместе с присутствующим психическим расстройством. Он понимает, что обсессивные мысли – это результат нервного нарушения и с ними нужно бороться. Он учится контролировать свои действия, хоть это и нелегко, а не всецело уходить в тревожное патологическое состояние.
Большое значение имеет владение информацией. Если человек намерен как можно быстрее справится с ОКР, то помимо профессиональной помощи, необходимо самостоятельно изучить механизмы заболевания. Не всегда, но в отдельных случаях, бывает вполне реально взять под контроль тревожные мысли и думать о чем-то более приятном.
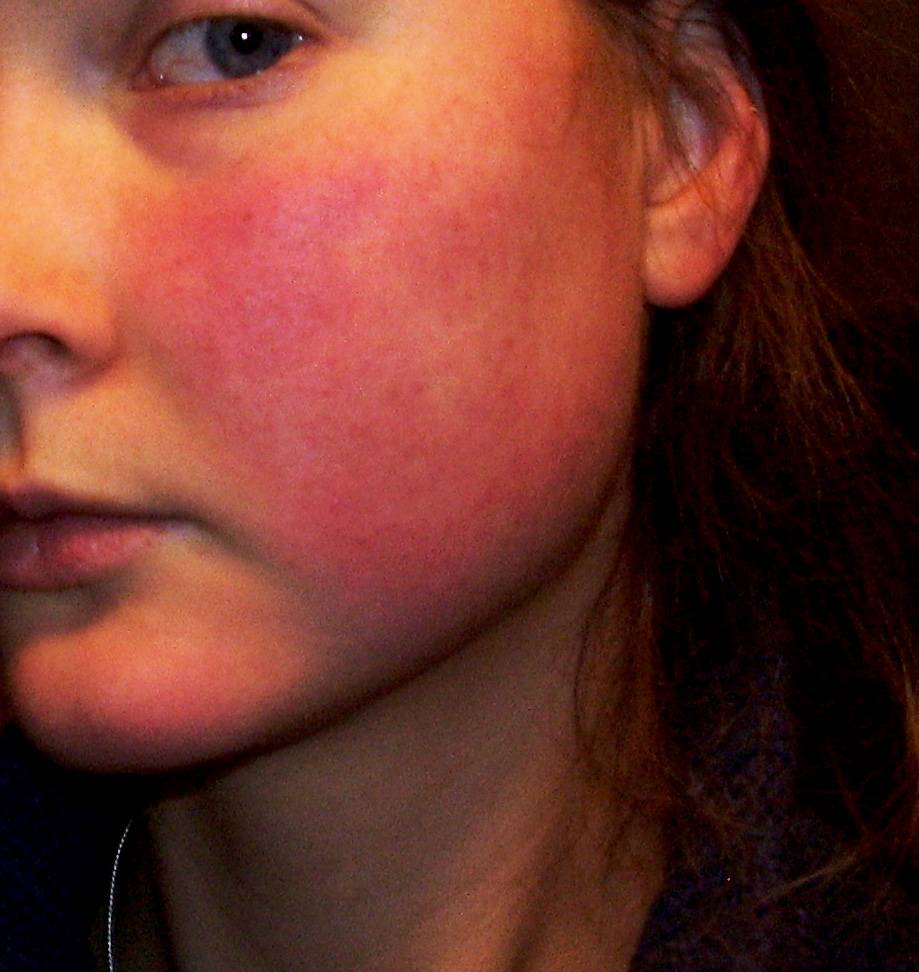
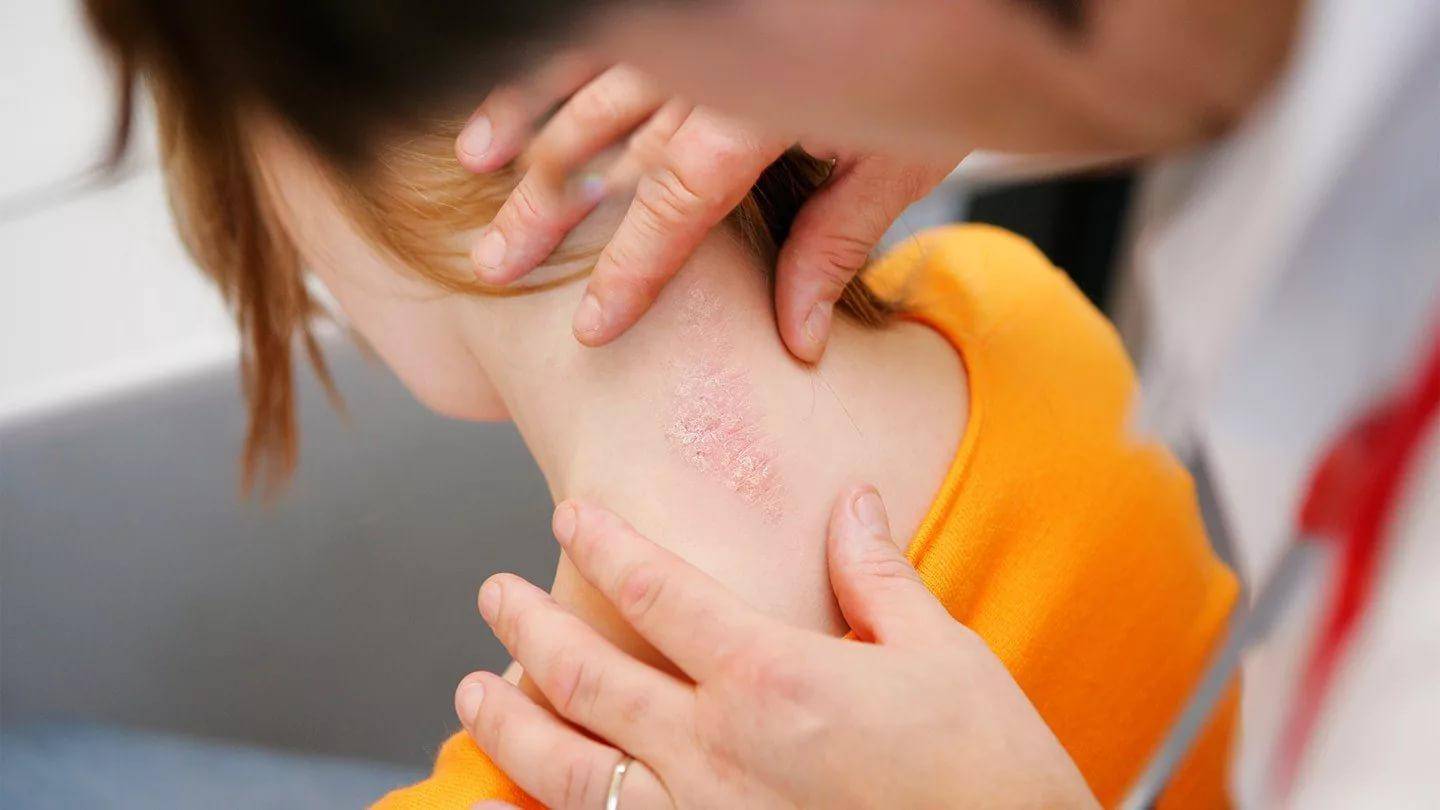
Симптомы дерматитов
Несмотря на то, что в медицине выделяют несколько видов данной патологии, симптомы дерматитов всех видов схожи между собой. В первую очередь, это заметно по негативным изменениям в состоянии кожи.
Главные признаки дерматита:
- появление высыпаний – узелков, папул, бляшек, пятен;
- чрезмерная сухость кожных покровов;
- шелушение, раздражение и зуд в пораженных участках лица и всего тела;
- ощущение болезненности, покалывания и жжения;
- появление мокнущих пузырей и волдырей;
- формирование множественных гнойничков и корочек желтого цвета.
Высыпания локализуются в различных местах, но чаще всего они возникают на лице, шее, локтевых сгибах, подколенных ямках, на волосистой коже головы. Степень тяжести симптомов может быть различной: от легкой формы с небольшим зудом до тяжелого состояния, когда тело покрывается ранками от расчесов и возникает риск вторичного инфицирования.
Дерматит у детей развивается на первом году жизни и характеризуется появлением пятен на лице и шее, повышенной раздражительностью и беспокойством ребенка.
Профилактические мероприятия
Профилактика стрептодермии на лице заключается в следующих мероприятиях:
- Соблюдать санитарно-гигиенические нормы, не пользоваться чужими расчёсками и полотенцами.
- Ежедневно умываться тёплой водой с помощью дегтярного, серного или резорцинового мыла.
- Еженедельно принимать ванны (душ, ходить в баню).
- Заниматься спортом.
- Проводить много времени на свежем воздухе.
- Закаляться.
- Правильно и полноценно питаться.
- Незамедлительно производить антисептическую обработку любых микроповреждений на лице: можно использовать в этих целях бриллиантовую зелень или перекись водорода.
- Своевременно лечить любые заболевания.
- Избегать контактов с инфицированными.
Появление главного симптома стрептодермии на лице — импетиго — это тревожный звонок о том, что пора отправляться на обследование в больницу для подтверждения диагноза и назначения лечения. Чем быстрее вы это сделаете, тем скорейшим будет выздоровление. Помните: за промедление в данной ситуации придётся расплачиваться собственной красотой.
25 мая 2016
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази
На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу. - подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция
Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов. - противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты
Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается. - нейтральные водно-взбалтываемые препараты
Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление. - йод – средство агрессивное, но крайне эффективное
Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит